Kogemusnõustamise projekt kliinikumis
Lastefondi eestvedamisel soovitakse Tartu Ülikooli Kliinikumis laiemalt rakendada uuenduslikku ja Eestis veel vähepraktiseeritud kogemusnõustamist enneaegsete, erivajadustega või rasket haigust põdevate laste emadele ja teistele pereliikmetele.
 Juba aastajagu on lastekliiniku neonatoloogia osakonnas toimunud enneaegsete laste vanemate kogemusnõustamine. Nõustajatena on töötanud Raili Hollo ja Ethel Toomingas, kes õpivad Tartu Teoloogia Akadeemias hingehoidu ja on ka ise enneaegsete laste emad. Nüüd on plaani võetud projekti laiendamine ka psühhiaatria- ja hematoloogia-onkoloogia kliinikutesse.
Juba aastajagu on lastekliiniku neonatoloogia osakonnas toimunud enneaegsete laste vanemate kogemusnõustamine. Nõustajatena on töötanud Raili Hollo ja Ethel Toomingas, kes õpivad Tartu Teoloogia Akadeemias hingehoidu ja on ka ise enneaegsete laste emad. Nüüd on plaani võetud projekti laiendamine ka psühhiaatria- ja hematoloogia-onkoloogia kliinikutesse.
Kogemusnõustamine on sotsiaalteenus, mis keskendub peamiselt erinevate sotsiaalsete ja vaimse tervise probleemide ennetusele. Seda viib läbi lapsevanem, kellel on endal samalaadne isiklik kogemus. Nõustamise eesmärgiks on aidata parandada haigete lastega perede toimetulekut ja elukvaliteeti ning soodustada laste kasvuks ja arenguks vajaliku perekeskkonna kujunemist.
Kogemusnõustamise raames saab teha nii individuaal- kui ka grupinõustamist. Sihtgrupiks on pikaajaliselt haiglas viibinud või juba koju saanud laste emad ja teised pereliikmed. Kava kohaselt võiks kliinikumis kokku olla 6 tugigruppi (3 lastekliinikus, 1 psühhiaatriakliinikus ja 2 hematoloogia-onkoloogia kliinikus).
Projekti rahastab Eesti-Šveitsi koostööprogrammi Vabaühenduste Fond ja Kodanikuühiskonna Sihtkapital. Lastefondi poolt juhib kogemusnõustamise projekti Triin Lääne.
Kliinikumi Leht
 Kommentaar
Kommentaar
Dr Heili Varendi
lastekliiniku neonatoloogia osakonna juhataja
Kogemusnõustamisest (ing peer support) on palju abi, sest peaaegu kõigil emadel tekib peale enneaegse või muu probleemiga lapse sündi stressireaktsioon. Arstide ja õdede esmakohus on tegeleda vastsündinu raviga, ema emotsionaalse enesetunde jälgimine jääb tahaplaanile.
Kõige raskem? Kõige parem!
Pool aastat lastepsühhiaatria ja õendushoolduse osakondades vabatahtliku tööd teinud tudengineiud Sirli Saar, Annika Toomik, Kirsikka Kurg ja Ingrid Lesdorf nimetavad oma tegevust tagasihoidlikult pilootprojektiks, millest nüüd oleks sobiv aeg teha vahekokkuvõtet ja kutsuda projektiga liituma uusi huvilisi.

Eeltöö projekti käivitamiseks algas ligi pool aastat enne, kui vabatahtlikud osakondadesse läksid. Rahulik ja läbimõeldud algus väheste vabatahtlikega sai planeeritud selleks, et luua süsteem, mis muudaks võimalikuks vabatahtlikkuse edasise arengu kliinikumis.
Sissejuhatuseks ütleb Sirli, et nende vabatahtliku töö pilootprojekt seisneb suures osas inimeste ära kuulamises. „Inimeste ära kuulamine on väike asi suure tähendusega," lisab ta täpsustuseks. „Kuigi me oleme arstiteaduskonna tudengid, välja arvatud Kirsikka, kes õpib eripedagoogikat, oleme ennast selles töös meditsiinist distantseerinud." Teda täiendab Ingrid: „Meil ei ole inimestega rääkimiseks tarvidust meditsiiniliste andmete järgi, me ei näe haiguslugusid. Me oleme lihtsalt patsientide jaoks olemas."
Kirsikka tunneb rõõmu, et tal oli võimalik lastepsühhiaatria osakonnas ühte väikest poissi aidata seeläbi, et töötajatega laps alguses ei rääkinud, aga temale avanes. Tähelepanuväärne on see, et Kirsikka räägib lapse aitamisest, mitte abist meditsiinitöötajatele, kes Kirsikka kaudu poisile täpsema diagnoosi said panna. Annika on laste ja noorukitega töötanud alates keskkoolist. „Lastega töötamine annab palju positiivset energiat, hoolimata sellest, et mõnikord ei ole see lihtne. Nad on kõik nii erisugused ja huvitavad. Igas väikeses inimeses on peidus erilisus ja seda tuleks märgata," ütleb ta.
Ingridi arvates oli vabatahtliku töö nende jaoks ka eelarvamuste murdmine. Tihtipeale on nii, et füüsilise puudega inimese puhul kiputakse arvama, et tal on ka vaimne puue. Või vähemasti, et tal on kõrvakuulmine kehv. Sest harvad ei ole juhtumid, kus füüsilise puudega patsienti koheldakse kui eset. Ometi on tegu inimesega, kes on nagu iga teine. Selliste patsientide puhul tuleks tingimata esile tõsta seda, et neil on tihtipeale rohkem tahtejõudu ja positiivsust kui teistel.
Ettepanekute ja kaebuste süsteem 2011. aastal
Kliinikumi motos („Hoolivus Pädevus Usaldusväärsus") kajastuvaid kliinikumi põhieesmärke teenib ka ettepanekute ja kaebuste süsteem (EKS), mis kogub informatsiooni patsientidele osutatud teenuste kvaliteedi kohta ja aitab tagada patsientide, nende omaste ja haiglakülastajate rahulolu.
2011. aastal registreeriti kliinikumile laekunud avaldusi veerandi võrra rohkem kui 2010. aastal. Kliinikumi struktuuriüksuste kohta tehtud erinevad tähelepanekud ja arvamused jagunesid sisu järgi: ettepanekuteks (113), kaebusteks (183) ja tänuavaldusteks (685). Kõige enam on kasvanud tänuvalduste hulk.
Valdkonniti liigitusid avaldused hinnanguteks ravitöö kvaliteedi, tervishoiuteenuste kättesaadavuse, kliinikumi töökorralduse kohta; tähelepanekuteks patsientide ja külastajatega suhtlemise kohta; olmega seotud arvamusteks ja muudeks avaldusteks, kuhu kuuluvad näiteks arvete vaidlustamised, probleemid terviseandmete konfidentsiaalsuse küsimustes, jms.
Kaebusi esitati kokku 183. Kaebuste arv jäi eelmise aasta tasemele. Kolmandik kaebustest oli suhtlemise kohta, ligemale viiendik tervishoiuteenuste kättesaadavusest ja teist samapalju ravitöö kvaliteedi kohta. Tervishoiuteenuste kättesaadavuse valdkonnas oli arvukalt etteheiteid vastuvõtuaegadest mittekinnipidamise ja pikkade ravijärjekordade kohta. Kõige rohkem kaebusi esitati anestesioloogia- ja intensiivravikliinikule (32).
Ettepanekuid tehti kokku 113. Kolmandik ettepanekutest esitati olmetingimuste kohta, aga ka töökorralduse ja tervishoiuteenuse kättesaadavuse parandamiseks (invaparkimiskohtade loomine Raja 31 parklas; Wifi kasutamise võimalus, ülerahvastatuse leevendamine L. Puusepa 8 ambulatoorse vastuvõtu koridoris).
Tänu avaldati 685 korral. Enamus tänamistest on seotud suhtlemisega. Kiideti tulemuslikku ravitööd ja head toitlustamist. Kõige rohkem tänati naistekliinikut (105), teenistustest sai kõige enam kiita toitlustusteenistus (36).
Jäätmekäitlus kliinikumis
Kliinikumi majandusteenistuse alla kuulub omaette üksus – desinfektsiooniosakond. Selle nimetuse taha peitub kliinikumi meditsiiniliste jäätmete kahjutustamiskeskus, mis rajati 2003. aastal esimese omataolisena terves Ida-Euroopas. Algusest peale on keskust juhtinud Tiina Teder.
Jäätmete kahjutustamiskeskus asub lastekliiniku kõrval väikeses majakeses, mis omal ajal ehitati lastehaigla köögiks. Nüüd on hoones kaasaegsed seadmed erikäitlust vajavate meditsiiniliste jäätmete kahjutustamiseks: autoklaav, aurugeneraator, kompressor, jahutusseadmed, konteinerite pesumasin ja arvutiga ühendatud kaal jäätmete koguste registreerimiseks.
Osakonna juhataja Tiina Tederi sõnul toimib üleüldine jäätmete sorteerimine kliinikumis hästi (eriti taaskasutatavate jäätmete osas) ja kliinikumi töötajaid võib keskkonnateadlikkuse eest kiita. Siiski sattub olmejäätmetesse praegu veel liiga palju pakendeid (nt operatsioonitarvikute steriilseid pakendeid), sest kliinikumi jäätmekäitluspartnerid pole neist huvitatud.
2012. aastal on desinfektsiooniosakonnal plaanis korraldada koolitusi, et tõhustada meditsiiniliste jäätmete sorteerimist. Koolituse raames saaks kliinikutele-teenistustele anda ka tagasisidet, millist kasu saab just nende üksus jäätmete efektiivsemast sorteerimisest.
Kliinikumi erikäitlust vajavad meditsiinilised jäätmed kogutakse eraldi muudest olmejäätmetest ja kahjutustakse jäätmete kahjutustamiskeskuses.
Erikäitlust vajavad jäätmed kogutakse igas struktuuriüksuses tugevatesse kollast värvi kilekottidesse ning suletakse plastist sulguriga. Jäätmeid transporditakse konteinerites, mis peale kasutamist pestakse kahjutustamiskeskuse spetsiaalses pesumasinas. Käitlemist ootavad jäätmed säilitatakse eraldi külmkambris.
Kliinikumi jäätmekeskus võtab vastu ka teiste Lõuna-Eesti haiglate ohtlikke meditsiinilisi jäätmeid (2011. aastal ca 30 tonni). Kliinikumil endal tekkis 2011. aastal ohtlikke jäätmeid ca 170 tonni.
Tiina Teder rõhutab, et kuna suures asutuses tekkib palju prügi, siis on väga oluline, et võimalikult suur osa sellest läheks taaskasutusse. Kliinikumi sisevõrgust leiab täpsema info jäätmekäitluse korraldusest ning ka õppefilmi jäätmekäitluse korraldusest haiglas.
Kliinikumi Leht
Jäätmekäitluskeskuse autoklaavi tehnilised andmed
Autoklaav on varustatud automaatlaadimise seadmega konteinerite tühjendamiseks, autoklaavi maht on 190 liitrit ja võimsus on töödelda ca 60 kg jäätmeid ühes töötsüklis.
Ohtlikud meditsiinilised jäätmed, mis sobivad kahjutustamiseks autoklaavis:
Ühekordsed meditsiinilised kasutusotstarbe kaotanud , mis sisaldavad kehavedelikke või mis on küllastunud patsiendi kehavedelikega, mikrobioloogilised kultuurid jmt; teravad esemed nagu kasutatud süstlad, nõelad, skalpelliterad, ampullide tükid, verega saastunud klaasitükid.
Kliinikumi jäätmekäitluspartnerid:
VEOLIA KESKONNATEENUSED AS – olme- ja taaskasutatavad jäätmed
AS EPLER&LORENZ – ravimi jäätmed, patoloogilised jäätmed
INFOKAITSESÜSTEEMID LÕUNA OÜ – delikaatseid andmeid sisaldavad andmekandjad
Psühhiaatriakliinikus luuakse ambulatoorne osakond

Psühhiaatriakliinikus on senini olnud kolm osakonda: akuut-, psühhiaatria- ja lasteosakond. Alates 1. veebruarist luuakse lisaks ambulatoorne osakond, mis võtab teistelt osakondadelt üle ambulatoorse töö täiskasvanud patsientidega. Uue osakonna eelprojekt on valminud, ehitustööd peaksid lõppema aasta pärast.
Psühhiaatriakliiniku ambulatoorsele vastuvõtule pöördunud isikute arv on viimase kümne aasta vältel pidevalt kasvanud. Ka ambulatoorsete arsti vastuvõttude arv on viimastel aastatel suurenenud, kuid keskmine arv ühe isiku (sisaldab ka arstlike läbivaatusi psüühikahäireteta isikutele) ja patsiendi kohta on pidevalt vähenenud alates 2006. a. ja viitab vajadusele suurendada vastuvõttude üldarvu.
Ambulatoorne osakonna avamine tuleneb vajadusest senisest enam arendada haiglavälist abi. Täpsemalt puudutab see täiskasvanute ambulatoorse abisüsteemi ümberkorraldamist. Ambulatoorsesse osakonda viiakse üle need akuut- ja psühhiaatriaosakonna töötajad, kes on seotud ambulatoorse tööga. Ambulatoorse osakonnaga saavad olema seotud ka kliinikus töötavad kliinilised psühholoogid ja plaanis on luua lähitulevikus osakonna juurde kliinilise psühholoogia keskus. Struktuuriüksusesse hakkab kuuluma ka valvetuba, mis osutab erakorralist ambulatoorset abi.
Muudatus ei puuduta lasteosakonda, kus planeeritakse välja kujundada noorukite ravimeeskond. 2013. aastal on kavas välja ehitada lastepsühhiaatria osakonna noorukite keskus, mis osutab ambulatoorset ja statsionaarset abi noorukitele.
Ambulatoorses osakonnas loodetakse luua ravimeeskond, kes senisest paremini suudaks osutada spetsialiseeritud abi ka sellistele patsientidele, kes enamasti haiglaravi ei vaja nagu ärevus- või sõltuvushäiretega patsiendid. Kavas on suurendada ka õendusteenuste mahtu, sest psühhiaatriakliinikus töötab palju spetsialistidest õdesid, kelle kvalifikatsioon on senini olnud kasutamata ressurss. Õendusteenuste maht näitab kasvutendentsi nii kliinikumis kui Eestis tervikuna. Vaimse tervise õde-spetsialisti vastuvõtule saaksid pöörduda kroonilise psüühikahäirega toetusravi vajavad patsiendid, kellel on tarvis nõustamist ning infot haiguse ja sellega toimetuleku osas.
 Ambulatoorset osakonda hakkab juhtima dr Juhan Kaldre ja osakonna vanemõeks saab Katri Šinkarev. Igapäevases ravitöös ei muutu patsientide, kolleegide ega perearstide jaoks esialgu midagi. Teistes kliinikutes töötavate kolleegidega loodetakse uue osakonna loomisel koostööd parandada, et oleks rohkem ühist diskussiooni patsientide konsulteerimisel.
Ambulatoorset osakonda hakkab juhtima dr Juhan Kaldre ja osakonna vanemõeks saab Katri Šinkarev. Igapäevases ravitöös ei muutu patsientide, kolleegide ega perearstide jaoks esialgu midagi. Teistes kliinikutes töötavate kolleegidega loodetakse uue osakonna loomisel koostööd parandada, et oleks rohkem ühist diskussiooni patsientide konsulteerimisel.
Dr Juhan Kaldre
psühhiaatriakliiniku arst-õppejõud
Kaasaegsed uurimismeetodid proktoloogias
Kirurgiakliiniku vanemarst-õppejõud Margot Peetsalu annab ülevaate kliinikumis juba kasutusel olevatest uurimismeetoditest proktoloogias ja tutvustab anaalmanomeetriat, mida hakatakse rakendama 2012. aasta alguses.
Eestis puudub eraldi erialana koloproktoloogia (proktoloogia). Proktoloogiliste probleemidega tegelevad reeglina üldkirurgid, kes on paremal juhul saanud sellel alal lisakoolitust. See on põhjuseks, et osa mujal maailmas rutiinselt kasutatavaid spetsiifilisi uuringud pole Eestis veel kasutusele võetud. Proktoloogia (silmas pidades just beniigset patoloogiat) on jäänud muu üldkirurgia varju.
Üritades olukorda parandada, on alates 2008. aastast võetud kasutusele jämesoole transiidiuuring (Sitzmarki test), mis on oluline kõhukinnisuse diferentsiaaldiagnostikas. 2008 oli lühiaegselt kasutusel kompuutertomograafiline defekograafia, mis osutus aga väheinformatiivseks ja patsiendile väga ebamugavaks, kuna patsienti polnud võimalik uurida istuvas asendis.
Alates 2009 sügisest on kasutusel dünaamiline fluoroskoopiline defekograafia, mille informatiivsus on oluliselt suurem. Seda uuringut rakendatakse kõikidel haigetel, kellel on probleemiks: takistatud defekatsioon, pärasoole või genitaalprolaps, fekaalinkontinents.
Möödunud aastast on fekaalinkontinentsi haigeid olnud võimalik sulgurlihase võimaliku defekti osas uurida perineumi ultraheli  uuringul, mida tehakse naistekliiniku ultraheli kabinetis.
uuringul, mida tehakse naistekliiniku ultraheli kabinetis.
Eelkõige fekaalinkontinentsi, kuid ka takistatud defekatsiooni funktsionaalsete põhjuste selgitamiseks on oluliseks uurimismeetodiks anaalmanomeetria, mille praktikasse rakendamisega loodame toime tulla selle aasta esimesel poolel. Anaalmanomeetria lisab uusi võimalusi ka vaagnapõhja taastusravis.
Eelpool kirjeldatud proktoloogilistele uuringutele peab eelnema patsiendi põhjalik küsitlus vaevuste kohta, läbivaatus ja väga sageli ka endoskoopiline jämesoole uuring (koloskoopia, sigmoidoskoopia) välistamaks onkoloogilisi haigusi.
Proktoloogiliste haigete esmase selektsiooniga peab tegelema perearst. Lisaks haige küsitlusele peaks tegema ka esmase digitaalse läbivaatuse. Kasvajatele iseloomulike ohusümptomite esinemisel tuleb haige kiiresti suunata endoskoopilisele uurimisele, mitte registreerida patsient plaanilisele konsultatsioonile kirurgi juurde. Konsultatsiooni ootamisel võivad need haiged kaotada väärtuslikku aega.
Patsiendid pöörduvad proktoloogiliste probleemidega arsti poole sageli alles siis, kui tõesti enam kannatada ei suudeta. Pärasoolega seotud probleeme peetakse intiimseteks, sageli piinlikeks. Perearsti peetakse sageli ebakompetentseks. Mõnikord hindab ka perearst ise oma kogemust proktoloogiliste tervisehädade diagnoosimisel väikeseks.
Aktiivne jälgimine – kaasaegne võimalus lokaliseerunud eesnäärmevähi ravis
Viimastel aastatel on maailmas lokaalse eesnäärmevähi ravis kasutusele võetud uudse meetodina aktiivne jälgimine (ing k active surveillance), mida on nüüd edukalt rakendanud ka uroloogia ja neerusiirdamise osakonna arst-õppejõud Mihhail Žarkovski ja teised arstid.
Tänapäeval on lokaliseerunud eesnäärmevähi ravis põhiliselt kasutusel kiiritusravi ja kasvaja kirurgiline eemaldamine. Onkokirurgiline protseduur võib tekitada patsiendil tüsistusi, milleks on uriiniinkontinentsus ja impotentsus. Kuna lokaliseerunud (varajast) eesnäärmevähki diagnoositakse üha noorematel meestel, kes elavad aktiivset töö- ja pereelu, siis operatsioonijärgsed tüsistused avaldavad neile negatiivset psühho-emotsionaalset mõju. Seetõttu on otstarbekas kaaluda erinevate ravimeetodite häid ning halbu mõjufaktoreid patsiendi elukvaliteedile ning leida kompromiss (patient trade-off).
 Uuringutega on tõestatud, et kui madala riskiga lokaalne eesnäärmevähk jätta ravimata, siis 50-60% juhtudest progresseerub vähk niivõrd aeglaselt, et aktiivravi ei ole üldse otstarbekas. Ehk et risk operatsioonijärgseteks tüsistuseks kaalub üles operatsiooniga saadava kasu. Seega on patsiendil kasulikum säilitada senine elukvaliteet ning jääda aktiivsele jälgimisele, mille puhul tehakse perioodiliselt korduvanalüüse ja hinnatakse tähelepanelikult haiguse kulgu. Aktiivset jälgimist rakendatakse eelkõige juhtudel, kui leitud kasvaja on väike, piirdub eesnäärme koega ja on aeglase kasvuga (madal Gleasoni skoor kuni 3+3).
Uuringutega on tõestatud, et kui madala riskiga lokaalne eesnäärmevähk jätta ravimata, siis 50-60% juhtudest progresseerub vähk niivõrd aeglaselt, et aktiivravi ei ole üldse otstarbekas. Ehk et risk operatsioonijärgseteks tüsistuseks kaalub üles operatsiooniga saadava kasu. Seega on patsiendil kasulikum säilitada senine elukvaliteet ning jääda aktiivsele jälgimisele, mille puhul tehakse perioodiliselt korduvanalüüse ja hinnatakse tähelepanelikult haiguse kulgu. Aktiivset jälgimist rakendatakse eelkõige juhtudel, kui leitud kasvaja on väike, piirdub eesnäärme koega ja on aeglase kasvuga (madal Gleasoni skoor kuni 3+3).
Aktiivse jälgimise juurde kuulub nii patsiendi kui ka tema lähedaste nõustamine ja teavitamine võimalusest soovi korral üle minna aktiivsematele ravimeetoditele. Prospektiivsed vähiuuringud on näidanud, et ühe inimelu päästmiseks tuleb opereerida 42 eesnäärmevähiga patsienti. Teisisõnu öeldes, vaid üks patsient neljakümne kahest vajab tõepoolest kirurgilist sekkumist. Autopsia andmetel leitakse enam kui 80-aastaste meeste seast 80%-l eesnäärmes kasvajarakud ehk et vanuse kasvades kasvajarakkude olemasolu tõenäosus suureneb, samas ei muutu see iseenesest probleemseks.
2011. aasta lõpu seisuga oli dr Mihhail Žarkovskil aktiivsel jälgimisel 24 patsienti. Ka oma doktoritöös plaanib ta käsitleda patsientide psühho-emotsionaalse seisundi ja isikuomaduste rolli eesnäärmevähi ravivõimaluste valikul.
Ene Selart
Bariaatriline kirurgia
Kirurgiline ravi on ainus tõenduspõhine püsivat kaalulangust pakkuv meetod patsientidele, kelle kehamassiindeks (KMI) on üle 35 kg/m². Kliinikumis on viimastel aastatel bariaatriliste lõikuste arv kasvanud hüppeliselt.
Kliinikumis on bariaatrilisi operatsioone teostatud alates 2008. aasta kevadest. Esimesel aastal tehti 9 operatsiooni, 2009. aastal ca 30 operatsiooni ning 2011. aastaks oli lõikuste arv tõusnud ca 2-3 operatsioonini nädalas. Meie oleme kasutanud kahte laparoskoopilist operatsioonimeetodit. Vertikaalse maoresektsiooni (gastric sleeve) korral eemaldatakse mao suur kurvatuur ning moodustatakse "varrukas" söögitorust kuni duodenumini mahuga 60-120 ml. Maost möödajuhtiva operatsiooni (gastric bypass)  puhul mao ülaosa läbimise teel tekitatakse uus väike magu. Sellest omakorda juhitakse toit sooleanastomoosi abil otse peensoole keskossa. Operatsiooninäidustustel on aluseks KMI: kehakaal (kg) jagatud pikkuse (m) ruuduga. Tänapäeval on üldtunnustatud piiriks operatiivse ravi rakendamisel KMI vähemalt 40 või KMI üle 35 koos ülekaaluga seotud kaasuva haigusega. (vt. ka www.kergemaks.ee )
puhul mao ülaosa läbimise teel tekitatakse uus väike magu. Sellest omakorda juhitakse toit sooleanastomoosi abil otse peensoole keskossa. Operatsiooninäidustustel on aluseks KMI: kehakaal (kg) jagatud pikkuse (m) ruuduga. Tänapäeval on üldtunnustatud piiriks operatiivse ravi rakendamisel KMI vähemalt 40 või KMI üle 35 koos ülekaaluga seotud kaasuva haigusega. (vt. ka www.kergemaks.ee )
Operatsioonide efektiivsust mõõdetakse protsentidega, mis kaotatakse üleliigsest kaalust. Kaalulangetuslõikuste eesmärgiks pole ideaalkaalu saavutamine (kuigi üksikutel juhtudel see toimub), vaid olulisteks tulemusteks on kaasuvate haiguste leevendumine ja elukvaliteedi paranemine. Suurimat tähelepanu on maailmas pööratud just II tüübi diabeetikutele, mahukates uuringutes on saavutatud haiguse remissiooni (normaalsed veresuhkruväärtused ilma ravimiteta) operatsiooni järgselt 48-98% patsientidest.
Patsiendid vajavad postoperatiivselt profülaktilist mikroainete ja vitamiinide asendusravi ning monitoorimist. Adekvaatse käsitluse korral on tulemuseks elukvaliteedi paranemine ning eluea pikenemine.
Toomas Sillakivi
kirurgiakliiniku abdominaalkirurgia osakonna
arst-õppejõud
Koolituskeskuse aastakokkuvõte
Detsembrikuu on see aeg, kui vaadatakse tagasi lõppevale ja heidetakse pilk uude aastasse. Mida on teinud sel aastal kliinikumi koolituskeskus? Mida on oodata kliinikumi koolituskeskuselt järgmisel aastal?
2011. aasta on koolituskeskusel hästi läinud. Oleme läbi viinud 111 täienduskursust, millest 19 on olnud lisakursused. Koolitustel kokku on käinud pisut üle 2800 õppija, neist ligi pooled väljastpoolt kliinikumi. Meie klientideks on nii Viljandi-, Valga-, Võru-, Räpina-, Põlva-, Jõgeva-, Kuressaare-, Ida-Virumaa kui ka mitmete teiste haiglate õed. Samuti moodustavad pereõed õppijatest väga suure osa. Tagasiside koolitustele on olnud positiivne, kuid õppijad soovivad tulevikus rohkem aktiiv- ja praktilist õpet. Püüame seda neile ka järgmisel aastal pakkuda.
Sel aastal jätkasime koostööd Tervise Arengu Instituudiga, mille raames korraldasime kaks immuniseerimisalast koolitust koolitervishoiuteenust pakkuvatele pere- ja kooliõdedele. Koolitused toimusid Tallinnas ja Pärnus ning neil osales kokku 99 õde. Selle aasta 1. septembrist peab immuniseerimisalane koolitus olema läbitud kõigil neil õdedel, kes osutavad koolitervishoiuteenust. Koolituse läbimine annab õdedele õiguse iseseisvalt vaktsineerida.
Tänavu pakkusime esmakordselt täiendõpet ka koduõdedele. Koduõendusteenuse eesmärk on pakkuda õendusabi patsientidele, kes ei vaja haiglaravi, kuid kelle tervislik seisund vajab õendusabi. Koduõendusteenust võib osutada õde, kes on saanud spetsiaalse väljaõppe. Meie poolt pakutud täiendõppe maht oli 160 tundi ning see oli kooskõlastatud Koduõdede Seltsiga ja aktsepteeritud Eesti Õdede Liidu poolt. Koolituse lõpetas üheksa koduõde Viljandist, Paidest, Mustveest ja Põltsamaalt. Kõik lõpetanud olid õppega väga rahul, kuid pidasid vajalikuks praktilist õpet. Lõpetanute ettepanekul sai täiendatud ja muudetud järgmise aasta koduõdede koolitust. Järgmisel aastal pakume täiendõpet mahuga 182 tundi, millest 62 tundi on iseseisvat tööd. Iseseisva töö raames tutvutakse ühe koduõendusteenuse pakkujaga ja koostatakse üks koduõenduslugu. Selle aasta lõpetajad jäävad meile aga väga kaukas ajaks meelde, kuna pika õppeperioodi vältel harjusime üksteisega ning meist sai üks sõbralik perekond.
Meditsiiniinfo keskuse uudised
Kliinikum on 2012. aastaks tellinud lisaks olemasolevatele infoallikatele uue toote UpToDate, mida juba praegu saab kasutada aadressil: www.uptodate.com/online
Medinfo keskus alustab e-kursusi teemal: „Infokirjaoskuse põhimõtted. Meditsiinilised infoallikad. EBM ja PICO meetod. Infoallikad internetis ja nende kvaliteedi hindamine". Kursuse eesmärgiks on tutvustada meditsiinialaseid infoallikaid internetis ja anda teadmisi ning praktilisi oskusi meditsiinialase teadusinformatsiooni otsimiseks.
Lisateavet saab küsida e-posti teel: See e-posti aadress on spämmirobotite eest kaitstud. Selle nägemiseks peab su veebilehitsejas olema JavaSkript sisse lülitatud. ja telefonil 731 8186.
Täpsemat infot vaata: http://www.kliinikum.ee/infokeskus/
Keiu Saarniit
kliinikumi meditsiiniinfo keskuse direktor
„Valvearsti teatmik" pediaatrile
Äsja ilmus trükist „Valvearsti teatmiku" kolmas täiendatud trükk, mille on koostanud lastekliiniku pediaatrid ja lasteintensiivravi arstid.
„Valvearsti teatmikus" käsitletakse lastel sagedamini esinevaid ägedaid seisundeid ja haigusi, nende sümptomeid, esmaseid uuringuid ja ravi ning antakse haige jälgimissoovitusi. Teatmiku peatükid on täiendatud ja mitmed peatükid on uued - parenteraalne toitmine, vastsündinute CPAP-ravi, hüpoglükeemia, laste valuravi ja ravimite annustamine lastele. Raamatus ei ole käsitletud kirurgilisi haigusi. Teatmik mahub taskusse ja on heaks abiliseks kõigile valvearstidele, kelle patsientideks on lapsed.
Raamatu väljaandmist finantseeris Kliinikumi arendusfond. Teatmikku saab osta lastekliiniku sekretärilt (N. Lunini 6, ruum C104). Raamatu hind on üliõpilastele, arst-residentidele ja kliinikumi töötajatele 5 eurot, teistele 10 eurot.
Heli Grünberg
lastekliiniku vanemarst-õppejõud pediaatria erialal
Väliskõrva rekonstruktiivkirurgia
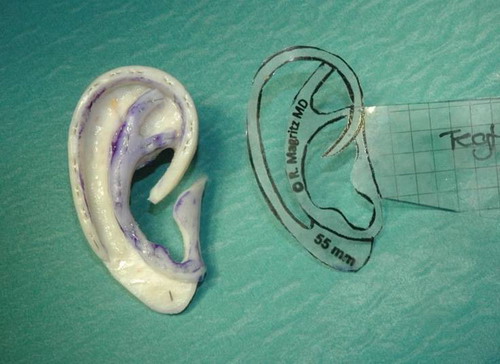
Kui inimene on sündinud ilma väliskõrvata või kaotanud selle trauma tagajärjel, siis on tema aitamiseks kaks võimalust: epiteesi ehk silikoonproteesi paigaldamine või rekonstruktiivkirurgia abil kõrvalesta taastamine. Viimast käiski kõrvakliiniku juhataja dr Priit Kasenõmm novembri alguses Saksamaal õppimas.
Recklingshausenis asuv Prosper-Hospital on üle Euroopa tuntud rekonstruktiivkirurgia keskus, mille nina-kõrva-kurgu ning pea- ja kurgukirurgia kliinikus töötavad oma eriala tippspetsialistid prof Ralf Siegert ja dr Ralph Magritz, kelle käe all sai kõige uuemaid meetodeid õppida ka dr Kasenõmm.
Mõned aastad tagasi prooviti kõrvakliinikus alustada epiteeside paigaldamist väliskõrvata patsientidele, kuid plaanid soikusid, sest haigekassa ei võtnud teenust nimekirja ning patsientide huvi silikoonist kõrvaproteeside vastu oli väike.
Alternatiiviks epiteesile on rekonstruktiivkirurgiline meetod, kus väliskõrv taastatakse patsiendi enda roietest võetud kõhrede abil, millest loodud kõrva konstruktsioon siirdatakse talle naha alla. Operatsioon kestab keskmiselt 6-8 tundi: paralleelselt töötab kaks meeskonda, kellest üks võtab patsiendi roidekõhred ning teine modelleerib sellest kõrva. Pärast operatsiooni on järgmisteks etappideks kõrvataguse voldi loomine ning väliskuulmekäigu rajamine.
Sellise operatsiooni läbiviimiseks peab patsient olema vähemalt 10-aastane, heas üldseisundis ning enam kui 65-cm rinnaümbermõõduga, et oleks olemas kõrvakonstrueerimiseks vajalik kõhre kogus.
Kõrvakliinikul on plaanis koostöös Lastefondiga alustada investeeringute tegemist, et valmistada ette väliskõrva rekonstruktiivkirurgia tegemist Eestis. Seni on Eestis selliseid operatsioone teinud vaid välisriikidest pärit kirurgid.
Kliinikumi Leht
Uus värviimpulsslaser lastekirurgias
10. novembril esitleti kliinikumis uut värviimpulsslaserit, mis on esimene omataoline Baltimaades. Aparaadi soetamise eest on hea seisnud lastekirurgia osakonna juhataja dr Karin Varik ning ostukulud on osaliselt katnud eraannetajad.
 Värviimpulsslaser Vbeam-iga (tootja Candela/Syneron) saab ravida nii lastel kui ka täiskasvanutel vaskulaarseid anomaaliaid. Neid esineb 2-3% vastsündinutest ning enamasti paiknevad need näo ja pea piirkonnas (65-85%). Infantiilsed hemangioomid taanduvad tavaliselt ajapikku iseenesest, rohkem tähelepanu nõuavad vaskulaarsed malformatsioonid, mis vajavad korduvaid raviprotseduure. Samuti on nende puhul oht retsidiveerumiseks.
Värviimpulsslaser Vbeam-iga (tootja Candela/Syneron) saab ravida nii lastel kui ka täiskasvanutel vaskulaarseid anomaaliaid. Neid esineb 2-3% vastsündinutest ning enamasti paiknevad need näo ja pea piirkonnas (65-85%). Infantiilsed hemangioomid taanduvad tavaliselt ajapikku iseenesest, rohkem tähelepanu nõuavad vaskulaarsed malformatsioonid, mis vajavad korduvaid raviprotseduure. Samuti on nende puhul oht retsidiveerumiseks.
Seade on oma olemuselt väga keerulise ehitusega: laserkiir kantakse läbi optilise fiibri nahale ning veresoonte eemaldamine toimub hemoglobiini poolt valguse lainepikkuse 595 nanomeetrit selektiivse neeldumise tagajärjel. Seadme sisemine töötemperatuur on 50 ºC, mis peab olema võimalikult stabiilne, et hoida väljundlainepikkus ja võimsus soovitavas suhtes.
Vahetult enne laserkiire väljasaatmist jahutatakse nahapinda. Sõltuvalt protseduurist on võimalik kasutada kaheksat eri tüüpi otsikut, mille peamised erinevused seisnevad töödeldava ala suuruses ning sellest tulenevalt rakendatava energia hulgas. AS Semetron seadistas aparaadi ja viis läbi koolitused, mille jaoks kutsuti esinema dr Pablo Naranjo García (Madriidi Elite laserkliiniku direktor). Uue laseriga hakkavad tööle lastekirurgia osakonna arstid Karin Varik ja Viljo Kübarsepp ning esimesed patsiendid on juba abi saanud.
Kliinikumi Leht
Näidustused värviimpulss laserraviks:
• pindmised kaasasündinud ja omandatud vaskulaarsed anomaaliad;
• rosacea järelravi;
• armid;
• soolatüükad.
Koesobivuslabor pälvis rahvusvahelise tunnustuse
Ühendlabori koesobivuslabor sai Euroopa Immuungeneetika Föderatsiooni (European Federation for Immunogenetics) akrediteeringu.
Akrediteerimisprojekt võeti Ühendlaboris prioriteediks juba kaks ja pool aastat tagasi. Tõuke selleks andsid 2009. aasta varakevadel alustatud läbirääkimised Eurotransplantiga - Euroopa suurima elundivahetusorganisatsiooniga. Vastavate organisatsioonidega liitumise eelduseks on Euroopa Immuungeneetika Föderatsiooni (EFI) poolt akrediteeritud koesobivuslabori olemasolu. Akrediteeringu saavutamiseks on vajalik tõestada labori stabiilselt usaldusväärseid tulemusi: ette näidata viimase aasta veatud välise ja sisemise kvaliteedi kontrollid, EFI nõuetega vastavusse viidud labori dokumentatsioon ning tööprotokollid, mis näitavad, et labor tõepoolest toimib vastavalt dokumentatsioonile.
EFI inspektsioon toimus kahe rahvusvahelise inspektori osavõtul 27.09.2011 ning selle tulemusel omistati TÜK koesobivuslaborile EFI akrediteering. See on garantiiks, et labor vastab maailmas tunnustatud standarditele ning meie poolt välja antud tulemusi aktsepteeritakse teiste siirdamiskeskuste poolt.
Tegemist on väga olulise tunnustusega kogu meie labori kollektiivile. Seda enam, et Tartu Ülikooli Kliinikumi koesobivuslabor on esimene EFI akrediteeringu saanud labor Balti riikides.
Anu Tamm
ühendlabori direktor
Automaatse tulekahju-signalisatsioonisüsteemist (ATS)
Tehnikateenistuse tehnosüsteemide osakonnas tegeleb igapäevaselt ATS süsteemi korrashoiuga nõrkvoolusüsteemide spetsialist, kes kontrollib süsteemi ja kõrvaldab ilmnenud vead. Nõrkvoolusüsteemide spetsialist viib läbi ATS-i kasutuse koolitusi nende hoonete personalile, kus pole ametis valvurit.
Automaatne tulekahju-signalisatsioonisüsteem (ATS) on süsteem, mis väljastab automaatselt teate objektil tekkinud tulekahjust või seadme enda töövalmidust ohustavast rikkest.
Süsteemi tööd juhib keskseade, kuhu erinevad tulekahjuandurid, mis suitsule või temperatuurile reageerides edastavad info keskseadmele (suitsu, temperatuurimuutuse või leegi tekke kohta ruumis).
Häire korral käivitatakse alarmid. Tulekahjuteate edastussüsteem saadab tulekahjuteated ning võimalusel ka tulekahju eelhoiatusteate häirekeskusesse.
Häirekeskus saadab peale tulekahjuteate saamist viivitamatult sündmuskohale lähima päästemeeskonna (komando).
Automaatset tulekahjusignalisatsioonisüsteemi nõutakse kõrgendatud riskiga objektidel, kus tulekahju korral võivad ohus olla inimeste elu ja tervis ning võivad tekkida suured varalised kahjud. Sellisteks objektideks on ka kõik kliinikumi hooned.
Tehnikateenistus palub ATS-i ja muude süsteemide korrashoiul ka hoone töötajate abi. Näiteks ruumide kasutajad, märgates ruumi laes või seinal lahtitulnud juhet, andurit või muud seadet või kinnikaetud andurit, peaksid sellest tehnikateenistust teavitama. Samas peab ruumi turvalisuse eest vastutav isik ise jälgima tuleohutuseeskirjadest kinnipidamist oma vastutusalal.
Margus Tamm
tehnikateenistuse nõrkvoolusüsteemide spetsialist
Tehnikateenistus tuletab meelde:
Ruumide valvekoode peab muutma, kui uus töötaja tuleb tööle või vana töötaja lahkub töölt; samuti tuleb valvekoode muuta perioodiliselt (vähemalt kord aastas). Ruumi turvalisuse eest vastutaja (osakonna juhataja või vanemõde) peab teavitama valvekoodi muutmise vajadusest nõrkvoolusüsteemide spetsialisti täites valvekoodi taotlemise vormi (VKL-175) või edastama taotlussoovi e-posti teel.
Ruumide läbipääsukaardi kaotusest tuleb teavitada koheselt nõrkvoolusüsteemide spetsialisti. Ruumi turvalisuse eest vastutaja (osakonna juhataja või vanemõde) peab teavitama läbipääsukaartide väljastamise, muutmise või tühistamise vajadusest nõrkvoolusüsteemide spetsialisti täites läbipääsukaardi taotlemise vormi (VKL-175) või edastama taotlussoovi e-posti teel.
Kõikide elektriliste lisaseadmete (nt puhurid) kasutamissoovist tuleb teavitada tehnikateenistust (elektripaigaldiste käidukorraldajat), et elektrisüsteemide ülekoormatuse tõttu ei tekkiks tulekahjuohtu.
Margus Raudjalg
tehnikateenistuse nõrkvoolusüsteemide spetsialist
Aivar Urboja
tehnikateenistuse elektripaigaldiste käidukorraldaja
„Üks kuuest"
See oli tänavuse 29. oktoobril tähistatud ülemaailmse insuldipäeva moto.
„Meie kohus on tulevikus olla insuldi käsitluses edukamad kui praegu," rõhutab Helsingi
Ülikooli keskhaigla emeriitprofessor Markku Kaste.
Eesti neuroloogide poolt Tallinnas 28.09.-01.10.2011 korraldatud Põhjamaade 16. Insuldikonverentsil esines ta auloenguga, milles toonitas vajadust kõik tõenduspõhised teadmised igapäevasesse kliinilisse praktikasse rakendada. Hästi korraldatud ennetus, akuut- ja taastusravi parandavad oluliselt insuldi hilistulemusi ja vähendavad kulutusi sotsiaalabile.
Mõtlemapanev on see, et insult ohustab iga kuuendat inimest maailmas. Soomes läbi viidud Põhja-Karjala projekt tõestas, et insult on ennetatav haigus. Kui insult on juba tekkinud, on vastunäidutuste puudumisel oluline ülikiire trombe lõhustava ravi alustamine. Eestil on põhjust võtta eeskuju Soomelt, kus pikaaegse teavitustööga nii meedikute, tavaelanikkonna kui ka poliitikute hulgas on insuldi ennetuses ja käsitluses saavutatud märkimisväärset edu. Helsingi Ülikooli keskhaigla on absoluutne tipp teiste maailma insuldikeskuste hulgas nii trombi lõhustava ravi alustamises kiiruse kui ka ravitud patsientide arvu osas. Patsiente on vaja ravida insuldiüksustes, kus patsiendiga tegeleb erinevatest spetsialistidest koosnev meeskond.
Närvikliinik jagab tasuta L. Puusepa nim Neuroloogide ja Neurokirurgide Seltsi insuldi töörühma ja EV Sotsiaalministeeriumi poolt koostatud õppevideot „Kiire abi päästab aju!", kus selgitatakse insuldi sümptomeid ning antakse käitumisjuhiseid.
Janika Kõrv
närvikliiniku arst-õppejõud
Psühhiaatriakliinik kavandab noorukite osakonda
Vajadus lastepsühhiaatriliste teenuste järele on viimastel aastatel pidevalt kasvanud. Psühhiaatriakliinik planeerib eraldi 12-kohalise noorukite osakonna loomist.
Psüühikahäirete, nagu teistegi terviseprobleemide puhul on oluline varajane diagnoosimine ja sekkumine. Ravimata psüühikahäired viivad sageli tõrjutuseni ja tervist ohustava käitumiseni nagu alkoholi ja uimastite tarvitamine, vägivaldsuse ja enesetapuriski suurenemisele. Psüühikahäired põhjustavad noortel suhtlemis- ja õpiraskusi, mille tagajärjeks võib olla koolitõrge ning koolist väljalangemine. Terviseameti andmetel on Eestis kokku 45 statsionaarset psühhiaatrilist voodikohta alaealiste teenindamiseks: Tallinna Lastehaiglas 4, Viljandi haigla psühhiaatriakliiniku lasteosakonnas 10, Põhja-Eesti Regionaalhaigla (PERH) laste- ja noorukitepsühhiaatria osakonnas 15 ja Kliinikumi psühhiaatriakliiniku lasteosakonnas 16 kohta. Olemasolevates osakondades on noorukitele eraldi 6-kohaline palatiplokk ainult Tartus. Jämejala haiglas teenindatakse lapsi kuni 14 aasta vanuseni, Tallinna Lastehaiglas olevad neli kohta on sõltuvushäirete raviks ning PERH-i lastepsühhiaatria osakonnas teenindatakse nii lapsi kui noorukeid. Ida-Virumaal ei ole statsionaarne lastepsühhiaatriline abi reaalselt võimalik eelkõige spetsialistide puudumise tõttu ning statsionaarset psühhiaatrilist abi vajavaid lapsi ja noorukeid teenindatakse valdavalt Tartus ja Tallinnas, vähemal määral Jämejalas. Eraldi osakond noorukitele seni Eestis puudub. 
Kliinikumi psühhiaatriakliiniku lasteosakond teenindab kõiki alla 18 aasta vanuseid lapsi ning noorukeid üle kogu Eesti, otsene teeninduspiirkond on Lõuna-Eesti. Lasteosakonnas on pärast 2006. a renoveerimist avatud neli kohta noorukitele, kaks voodikohta sõltuvusprobleemidega noortele ning kümme voodikohta lastele, sh kuni kaks voodikohta koos oma lapsega haiglauuringutel viibivatele vanematele. Planeeritav noorukite osakond rajatakse psühhiaatriakliiniku esimesele korrusele. Eeldatavalt luuakse 12 voodikohta ning kaks palatiplokki, eraldi poistele ja tüdrukutele, lisaks veel töökabinetid. Lastepsühhiaatriaosakonna laienemine on tingitud noorukite psühhiaatriliste voodikohtade järele tekkinud suurenenud nõudlusest. Viimastel aastatel on plaanilistele haigetele teenuse osutamise ooteaeg pikenenud kuni kuue kuuni. Sagenenud on erakorralist ning vältimatut abi vajavate tõsiste psüühikahäiretega (bipolaarne häire, raske depressioon, hüperkineetilised häired, söömishäired, vaimne alaareng olulise käitumishäirega) laste ja noorukite pöördumine ning statsionaarsel ravil viibimise aja pikenemine. Alates 2009. aasta septembrist on alla 16-aastased söömishäiretega patsiendid ravil lasteosakonnas, et tagada eakohased suhtlemisvõimalused ning tegelus ja osavõtt õppetööst. Parema ravitulemuse saavutamiseks on söömishäiretega patsientidele samuti vajalik eraldada omaette palatiplokk. Paljud noorukid on viibinud haiglaravil rohkem kui korra, mis viitab sellele, et haiglaravi on jäänud lühikeseks nii haigekassapoolsete piirangute kui piiratud ressursside tõttu (spetsialistide vähesus, haiglakohtade nappus jm).
Dr Inna Lindre
psühhiaatriakliiniku lasteosakonna juhataja
Suitsetamisest loobumise nõustamine
Alates 1. juunist 2011 on kliinikum toetanud oma personali nõustamist - suitsetamisest on loobumas juba 24. kliinikumi töötaja.
Väga sageli üritavad suitsetajad loobuda ise, ilma kõrvalise abita, ja see õnnestub mitmetel suurepäraselt. Samal ajal on suitsetajaid, kellel on välja kujunenud tugev nikotiinsõltuvus ja loobumine põhjustab nende jaoks häirivaid ärajäämanähte. Saades paremat teavet ja kasutades nikotiinsõltuvusravi, on loobumine lihtsam ja soovitud tulemus kolm korda tõenäolisem. Suitsetamise korral esineb sõltuvus nii harjumuspärasest käitumisest kui ka nikotiini neurobioloogilisest toimest kesknärvisüsteemis.
Ühekordse tubakatarvitamise efekti saab seostada „indiaanlaste rahupiibuga" – tubaka tarvitamisel tekib kohene efekt: mõnu, eufooria, hea enesetunne ja rahunemine. Selline lühiajaline efekt tekib kõrge nikotiini kontsentratsiooni olemasolul aju arteriaalses veres ja on tingitud dopamiinergilisest stimulatsioonist mesolimbilises süsteemis:
Tänapäeval aga on muudetud tubakatarvitamine rutiinseks, st suitsetaja tarbib „rahupiipu" 10...20 (...60) korda ööpäevas, mille tulemusena tekib harjumine dopamiini suure kogusega ja sellest omakorda sõltuvus. Kui viimasest tubaka doosist möödub piisav aeg (enamasti vaid 30 min) tunnetab nikotiin-sõltlane, et tema elutegevus on häiritud. Tarvitades järgnevaid doose, suureneb järjest enam dopamiini vajadus. Neurobioloogilise sõltuvuse arenedes on järjest raskem taluda nikoiininälga ja ärajäämanähte, millest võivad välja kujuneda emotsionaalsed häired.
Nõustamise käigus tegeletakse kujunenud nikotiini sõltuvuse jt häirete täpsustamisega, loobumisplaani koostamisega. Sihtgrupiks on kõik suitsetajad: motiveeritud suitsetamisest loobujad, noored inimesed, kroonilised haiged, rasedad naised ja imetavad emad.
Praegu on Eestis võimalik kasutada kolme erinevat nikotiinsõltuvusravimit: nikotiinasendust (nikotiinplaastrid, -nätsud), bupropiooni või varenikliini.
Suitsetamisest loobumise nõustamise kabinet asub Riia 167, I korrus.
Arsti vastuvõtuks on vajalik eelregistreerimine tel 7318911.
Dr Ülle Ani
kopsuarst
suitsetamisest loobumise nõustaja
Tegevust alustab MRT kool
Eesti Radioloogiaühing (ERÜ) korraldab alates sellest sügisest magnetresonantstomograafia (MRT) koolitusi radioloogidele ja eriarstidele, kes igapäevaselt selle uuringuga kokku ei puutu, aga soovivad oma teadmisi täiendada.
Koolituse eesmärk on õpetada tegevradioloogidele, radioloogiatehnikutele, eriarstidele ja residentidele MRT uuringu leiu hindamist.
Avaloengud toimuvad Tartus 21. oktoobril ja Tallinnas 3. novembril, kus tutvustatakse MRT uuringute füüsikalisi aluseid. Nendel, kes planeerivad hiljem oma eriala loengutel osaleda, oleks soovitav kuulata ka avaloengut.
Koolituse korraldamise initsiatiiv tuli radioloogiaühingult, seda aitavad läbi viia regionaalhaigla ja kliinikumi radioloogid. Edaspidi on kavas neuroradioloogia, muskuloskeletaalradioloogia ning kõhupiirkonna-, südame- ja onkoloogilise MRT uuringu alased koolitused. Toimumiskohad ja maksumus veel täpsustuvad.
Lisainfo: www.ery.ee
Dr Pilvi Ilves
ERÜ MRT kooli kuraator
radioloogiakliiniku juhataja
Eesnäärme koesisene kiiritusravi
 Esmakordselt Eestis tehti 6. ja 7. juulil kliinikumis eesnäärme koesisese kiiritusravi protseduurid koostöös meditsiinifirmaga Bard.
Esmakordselt Eestis tehti 6. ja 7. juulil kliinikumis eesnäärme koesisese kiiritusravi protseduurid koostöös meditsiinifirmaga Bard.
Protseduuri tegi radio-onkoloog dr György Lövey Saksamaalt, teda assisteerisid kliinikumi radio-onkoteraapia osakonna ja radioloogiakliiniku arstid Tanel Torm ja Valeri Tiganik. Doosiplaneerimise eest vastutasid füüsikud Dieter Lansing (Saksamaa) ja kliinikumi kiiritusravi osakonna füüsikud Markus Vardja ning Ando Aasa.
Mis on eesnäärme koesisese kiiritusravi olemus?
Koesisese kiiritusravi käigus viiakse eesnäärmesse läbi lahkliha peennõelte kaudu väikesed radioaktiivsed seemned (implantaadid). Kasutatakse püsivaid radioaktiivseid, lühikese poolestusajaga ja madala doosivõimsusega (Low Dose Rate-LDR) implantaate I-125.
Protseduuri lühiiseloomustus.
Patsient lamab litotoomia asendis, kas üldnarkoosis või lumbaalanesteesias.
Eesnäärme visualiseerimiseks viiakse rektumisse sonograafia andur, mis paikneb fikseeritud stendil. Teostatakse eesnäärme mahu mõõtmised ning mõõtmistulemused salvestatakse kiirgusdoosi planeerimiseks. Saadud andmete alusel arvutatakse vajalik radioaktiivsete implantaatide arv ning asend eesnäärmes. Ultraheli abil suunatakse nõelad täpselt soovitud kohta. Edasiselt nõelad eemaldatakse, implantaadid jäävad eesnäärmesse. Protseduuri korratakse vastavalt planeeritud implantaatide arvule (tavaliselt 40-70 implantaati sõltuvalt eesnäärme suurususest ja kujust). Protseduur kestab 1-1,5 tundi.
Koesisest kiiritusravi on võimalik kasutada juhul, kui kasvaja piirneb eesnäärmega ning ei ole levinud eesnäärmekapslisse ja kapslist väljapoole. Patsientide valik toimub seetõttu kindlate kriteeriumide alusel:
1. Histoloogiliselt tõestatud eesnäärme adenokartsinoom, Gleason ≤ 6, < 50% biopsia materjalist haaratud kasvajast.
2. Kasvaja peab paiknema eesnäärmes (kapslist seespool), TNM klassifikatsiooni järgi T1-T2 kasvajad (N0, M0).
3. Eesnäärme maht peaks olema väiksem kui 50 cm ³, vajadusel võib mahu vähendamiseks kasutada hormoonpreparaate.
4. Prostata spetsiifilise antigeeni (PSA) tase < 10.
5. Oodatav elulemus mitte vähem kui 10 aastat.
Tänasel päeval on eesnäärmega piirneva kasvaja ravivõimalusteks aktiivne jälgimine, kirurgiline ravi, väliskiiritusravi, koesisene kiiritusravi ning hormoonravi. Kuna koesisese kiiritusravi protseduuriga ei kaasne suurt traumat ega verejooksu siis tehakse protseduur tavaliselt ambulatoorsetel patsientidel. Raviprotseduuri lühiajaline kestvus ja vähene trauma on ka eeliseks võrreldes teiste aktiivravi meetoditega. Esimesed koesisese kiiritusravi protseduurid kulgesid ilma suuremate viperusteta ja patsiendid talusid protseduuri hästi. Ka esmasest kiiritusreaktsioonist tingitud kaebused, mis ilmnevad tavaliselt 4-6 nädalal peale protseduuri, on olnud mõõdukad ning kokkuvõtteks võib öelda, et tagasiside on igati positiivne.
Täname kõiki koostööpartnereid abivalmiduse ja mõistva suhtumise eest!
Tanel Torm
radio- ja onkoteraapia osakonna arst-õppejõud
Avati geneetikakeskuse filiaal Tallinnas
10. oktoobril toimus ühendlabori geneetikakeskuse Tallinna filiaali avamine.
2011. aasta juunikuust liitus kliinikumi ühendlabori geneetikakeskusega Tallinna geneetikateenistus. Tänu sellele on esindatud kõik praktilise geneetilise teenistuse erialaliinid, mille raames osutatakse raviteenuseid üle kogu Eesti. Liitumise tulemusena on nüüd paremini tagatud meditsiinigeneetilise teenuse osutamine Põhja-Eestis. Varasemalt oli Tallinnas asuv geneetikateenistus SA Tallinna Lastehaigla koosseisus ja seetõttu olid Tallinnas eelisolukorras pediaatrilised patsiendid ja vähem nõustatud Põhja-Eesti Regionaalhaigla, Ida-Tallinna ja Lääne-Tallinna Keskhaigla patsiendid. Teiseks võimaldab Tartu ja Tallinna geneetikateenistuste liitmine luua ühtse patsientide andmebaasi ja optimaalselt jaotada geneetiliste laboriuuringute tegemise kahe alakeskuse vahel, mistõttu välditakse topeltanalüüse ning väheneb uuringute omahind. Mõlemas keskuses võtame kasutusele ühtsed uuringu, ravi ja jälgimise protokollid, mis võimaldavad tõsta patsientidele antava teenuse taset. Lähiajal alustame Tallinnas ka sünnieelse diagnostika analüüside tegemist.
Tallinna filiaali tulid tööle pikaajalise staažiga ja tuntud Põhja-Eesti meditsiinigeneetikud dr Riina Žordania, Elvira Kurvinen ja Kairit Joost ning hiljuti meditsiinigeneetika residentuuri lõpetanud dr Eve Vaidla. Lisaks sellele kuuluvad kollektiivi veel kolm tsütogeneetikut, laborant, vastuvõtu õde ja sekretär.
Geneetikakeskuse Tallinna filiaal asub Ida-Tallinna keskhaigla Tõnismäe polikliiniku V korrusel (Hariduse 6).
Prof Katrin Õunap
ühendlabori geneetikakeskuse juhataja
STAT, CITO, ASAP
Laboriteenuse kvaliteedi all mõistetakse laborianalüüside valiku, kättesaadavuse ja tulemuse usaldusväärsuse vastavust tellija ootustele.
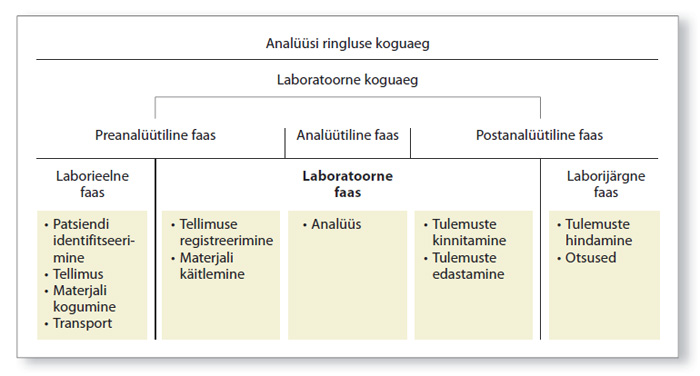
Üha olulisemaks muutub laborivastuse saamise kiirus. Lisaks CITO analüüsidele on vajadus ka teiste analüüsitulemuste kiire saamise järele. Selle saavutamise eelduseks on hea koostöö raviarsti ja labori vahel (vt joonis). Labori osa analüüsi ringluse koguajas (laboratoorne koguaeg) algab tellimuse ja proovinõu registreerimisega ja lõpeb analüüsitulemuse kinnitamisega (jõuab eHL-i).
Labori infosüsteem (LIS) võimaldab detailselt jälgida kõiki analüüsi teostamisega seotud etappe, mille alusel on kõikide analüüside jaoks välja töötatud optimaalne laboratoorne koguaeg (ühendlabori kvaliteedikäsiraamatu dokument TÜL 8.6).
Esitan mõned automatiseeritud analüüside koguaegade näited analüüsigruppide kaupa. Hüübimisanalüüside CITO analüüsid saavad vastuse 95% ulatuses alla 1h, 99% alla 1,5h. Kõikidest hüübimisanalüüsidest 96% on valmis 2 tunniga. Vererakkude loenduse CITO tellimustest on 95% valmis 30 minutiga, 99,7% vähem kui 1 tunniga, kõikide tellimuste osas 93% alla 1 tunni ja 96% alla 2 tunni.
Kliinilise keemia analüüside CITO analüüside puhul on eesmärgiks kuni 1 tund, happe/aluse tasakaal ja elektrolüütide määramine 30 min. Teised keemia analüüsid on valmis 2,5 tunniga, immuunanalüüsidega läheb üldjuhul kauem, kuna nende teostamisaeg analüsaatoris on pikem. Kas need ajad vastavad raviarstide ootustele? Selle väljaselgitamiseks alustasime kliinikutest andmete kogumist ja lähiajal saavad kõik arstid selle kohta oma arvamust avaldada.
Laboratoorse koguaja lühendamisele seab piirid vajadus proovimaterjale tsentrifuugida, mis kestab ca 15-20 minutit, samuti kindel ajakulu tellimuse registreerimiseks, analüüsiks ja tulemuste kinnitamiseks. Lisaks mõjutab analüüside tegemise kiirust analüüside hulk, mis kontsentreerub teatud kellaajale. Intensiivne töö algab laboris kell 6 (moodustab 1/3 päevasest maksimumist) ja nendest tellimustest on CITO proove üle 50%. Tellimuste tippaeg on kell 9-11 ja langeb vähehaaval kuni kella 16.00. Ka selles perioodis on CITO analüüse üle 25%. Sellise hulga CITO analüüside tegemine 1 tunniga pole alati võimalik.
Kas analüüsimise aega saab veelgi lühendada? Laboratoorses faasis saaks koguaega vähendada, kui poleks vaja tellimuse sisestamist ja see jõuaks laborisse elektroonselt. See peaks olema võimalik ilmselt mõne aasta pärast. Vastuste saamise kiirust tõstaks ka LIS-i arendus, mis võimaldaks teatud osa analüüsitulemustest automaatselt valideerida. Nende tingimuste väljatöötamisega on juba alustatud. Teine suurem aja kokkuhoiu koht on proovinõude kiirem transport laborisse. Lahenduseks võiks edaspidi olla ühendus laboriga toruposti teel? See muutub võimalikuks uutes laboriruumides kliinikumi uue hoone valmimisel.
Pealkirja juurde tagasi tulles – kas kohe, kiiresti või nii kiiresti kui võimalik!? Siin ongi koostöö koht ja kindlasti saame olemasolevat taset koos parandada.
Dr Tiit Salum
ühendlabori laboratoorse hematoloogia ja üldkliiniliste analüüside osakonna juhataja
Ühendlabor 15
Ühendlaboril täitub 1. oktoobril 15 ühist tegutsemisaastat. Alustati Tartu Ülikooli Maarjamõisa Haigla ja siis teiste kliinikute eraldiseisvate laborite koondumisega, mis oli ka esimeseks ettevõtmiseks Kliinikumi moodustumisel. Praeguseks on saavutatud peaaegu parim laboriteenuse füüsiline kontsentratsioon Maarjamõisa väljal. Edasi annab vaid minna uude, projekteeritavasse korpusesse. Samas, oleme asunud ka laienema – tööd on alustanud Geneetikakeskuse Tallinna filiaal, millega loodi võimalus kogu Eesti meditsiinigeneetika-alase teadmuse koondumiseks.
Selle 15 aasta jooksul on, nagu kõikjal, nii mõndagi muutunud: analüüside hulk on tõusnud kolmekordseks, samuti ka pakutav menüü ja aparatuur vastavalt uuenenud. Oleme tegelenud intensiivselt kulutuste optimeerimisega, viies esmakordselt Eesti haiglates sisse uue põhimõtte tarnijaile maksmiseks: kehtestatud on hinnad väljastatud tulemuse eest, mis peaks tagama ka efektiivsema koostöö tarnijatega.
Ühinemise üks eesmärke oli analüüside kvaliteedi tagamine ja ühtlustamine. Praeguseks oleme juba kuus aastat akrediteeritud EAK poolt ning toimunud on esimene edukas rahvusvaheline akrediteerimisvisiit EFIst (European Society for Immunogenetics).
eLabor on nüüdseks kasutusel kogu Ühendlaboris, seega peaaegu kõik vastused jõuavad automaatselt eHLi. Edasi jääb minna elektroonsele tellimusele, mis tagaks tõeliselt paberivabad analüüsid. Käimas on ka laborianalüüside standardiseerimine Eestis, esimene etapp võimaldamaks elektroonset andmevahetust kõigi tellijate ja laborite vahel.
On olnud töine aeg ja loodetavasti jätkub see sama töisena.

Anu Tamm
ühendlabori direktor
Kas lauake katab end ise?
Juba kolmandat aastat valmib kliinikumi toit tsentraalköögis, mis vastab Euroopa Liidu kvaliteedinõuetele.
Sarnaselt meditsiinilisele aparatuurile on ka toitlustuses kasutatav tehnika väga kallis ja investeeringud mahukad ning möödapääsmatud. Viimaste aastate jooksul on tsentraalköök täielikult renoveeritud ning seadmed kaasajastatud (katlad, ahjud, toidujagamis- ja nõudepesuliinid). Kliinikumi köögiga käivad tutvumas ka teiste Eesti haiglate toitlustajad. Muuhulgas tuntakse huvi termokärude vastu, mis on Eesti haiglatest kasutusel vaid kliinikumis. Termokärud võimaldavad viia toidu igale patsiendile eraldi kandikul ning ettenähtud temperatuuril.
 Tööpäev köögis algab hommikul kell pool kuus. Nõudmised on suured ja tempo kiire, sest päevas tuleb valmistada kolm toidukorda ligi tuhandele patsiendile, lisaks tehakse süüa kliinikumi kolmele kohvik-sööklale, mis asuvad L. Puusepa 8, Raja 31 ja N. Lunini 6 majades. Ainuüksi L. Puusepa 8 asuv kohvik-söökla teenindab päevas keskmiselt 750-800 klienti. Teistesse kliinikumi korpustesse transporditakse päevas viis korda toitu: kolm patsientidele ja kaks personalile.
Tööpäev köögis algab hommikul kell pool kuus. Nõudmised on suured ja tempo kiire, sest päevas tuleb valmistada kolm toidukorda ligi tuhandele patsiendile, lisaks tehakse süüa kliinikumi kolmele kohvik-sööklale, mis asuvad L. Puusepa 8, Raja 31 ja N. Lunini 6 majades. Ainuüksi L. Puusepa 8 asuv kohvik-söökla teenindab päevas keskmiselt 750-800 klienti. Teistesse kliinikumi korpustesse transporditakse päevas viis korda toitu: kolm patsientidele ja kaks personalile.
Plaanmenüüd koostatakse korraga kuueks nädalaks ette: põhidieete on 8 ja lisavariante kokku 48. Tavatoitudest üle veerandi moodustavad mitmesugused dieettoidud, mis baseeruvad toiduainete valikul ja toitainelisel koostisel. Veterinaar- ja toiduamet on sätestanud kliinikumi toitlustusteenistusele palju rangemad nõuded kui tavasöögikohtadele. Täiendavat infot toitlustamist saab lugeda sisevõrgu Töökeskkonnas, kus on kirjas dieetide nomenklatuur, ravitoitlustuse näidustused ja plaanmenüüd kahe nädala ulatuses.
Teenistuses töötab 17 kokka, 3 kondiitrit, 21 köögitöölist ning lisaks arvukas abipersonal. Kokku 116 inimest, kes käib tööl kahes vahetuses. Viimasel ajal on teenistusse tulnud tööle palju noori, samas on kolm kokka 30-aastase staažiga.
Tulenevalt üldisest hinnatõusust ei saa ka kliinikumi köök teisiti - alates 17. oktoobrist korrigeeritakse toitude maksumust L. Puusepa 8, N. Lunini 6 ja Raja 31 asuvates kohvik-sööklates. Viimati muutis toitlustusteenistus hindu 2009. aastal, kuid vahepeal on kõik riigihangetega soetatavad toiduained kallinenud.
Toitlustusteenistus on püüdnud arvestada kliinikumi töötajate nõudmistega ja vastu tulla kõikidele soovidele, väärtustades maitsvat toitu ja viisakat teenindust.
Piret Tammvere
toitlustusteenistuse tootmisjuht
Nädalas söövad kliinikumi patsiendid:
300 kg kapsast,
120 kg sibulat,
230 kg porgandit,
1200 kg kartulit,
700 kg leiba,
70 kg kala,
3000 saiakest,
9300 tk minivõid,
1350 liitrit piima.
Personali kohvikutes süüakse päevas keskmiselt 800 saiakest ja pirukat ning 90 kooki.
Köögi kõige suurem katel mahutab 300 liitrit.
Patsientide tänuavaldustest:
„Tahan tänada kokki, kes teevad imehäid toite"
„Suur tänu ka kliinikumi söökla töötajatele, kes oskavad päris hästi kodutoitu teha"
„Olen väga rahul hea toitlustusega"
„Eriti meeldib uus toitlustussüsteem ja väga maitsvad toidud"
Meenutades professor Jüri Saarmat
 24. oktoobril möödub 90 aastat silmapaistva psühhiaatri ja Eesti teenelise arsti prof Jüri Saarma sünnist.
24. oktoobril möödub 90 aastat silmapaistva psühhiaatri ja Eesti teenelise arsti prof Jüri Saarma sünnist.
Ta suurt töövõimet ja pühendumust psüühikahäirete ravile näitavad tema sulest ilmunud 8 teaduslikku ja 11 aimelist monograafiat, 416 artiklit ning 20 õppevahendit üliõpilastele. J. Saarma juhendamisel on kaitstud 20 kandidaadi ja doktori väitekirja, neist 4 tema initsiatiivil 1952. a psühhiaatriakliinikusse loodud originaalse metoodikaga kõrgema- ja vegetatiivse närvitegevuse uurimise laboratooriumi baasil, kus valmis ka 28 üliõpilaste teaduslikku võistlustööd. 1975. a määrati J. Saarmale koos 7 kolleegiga psühhofarmakonide kliinilis-eksperimentaalsete uuringute eest Nõukogude Eesti Preemia. Olles 1968-1978. a Eesti tervishoiuministeeriumi peapsühhiaater ja 1975.-1983. a psühhiaatria kateedri juhataja, on tema teeneks kõikides maakondades psühhiaatria kabinettide loomine, samuti lastepsühhiaatria arendamine Eestis. J. Saarma tegevus leidis tunnustust paljude rahvusvaheliste erialaseltside ja ülikoolide poolt, mille tegev- või auliikmeks ta valiti. 1972-1983 oli ta Maailma Psühhiaatrite Assotsiatsiooni kõrgema närvitegevuse sektsiooni ase-esimees, hiljem esimees, 1974. a Nõukogude Liidu Meditsiiniakadeemia korrespondentliige. J. Saarma teaduslik ja praktiline tegevus õppejõuna, samuti organisatoorne töö psühhiaatrilise abi tõhustamisel on olulisel määral mõjutanud kogu psühhiaatria arengut ja mainet Eestis.
Dr Jüri Liivamägi
TÜ emeriitdotsent
Rahvusvaheline Alzheimeri tõve konverents
16. - 21. juulini toimus Pariisis ülemaailmne Alzheimeri tõve Assotsiatsiooni (International Alz Association) konverents.
Tegemist on suurima omataolise konverentsiga, mis tõi kokku Alzheimeri tõvega tegelevaid teadlasi ja arste üle kogu maailma. Tänavu osales ligikaudu 5700 inimest ja kavas olid esindatud kõik tähtsamad Alzheimeri tõbe puudutavad uurimissuunad. Minu jaoks oli tegemist esimese erialase rahvusvahelise konverentsiga ning sealt saadud kogemused ja teadmised andsid mulle suuniseid edaspidises töös neuroloogina.
Konverentsil pidasin ettekande Alzheimeri tõvega haigete psüühika- ja käitumishäirete mõjust hooldajate koormatusele ja vaimsele tervisele. Teistest ettekannetest pakkusid huvi eriti need, mis käsitlesid käitumis- ja psüühikahäireid ning seostusid enda uurimistööga.
Kõige sagedasemateks käitumis- ja psüühikahäireteks olid meie uuritud haigetegrupil apaatia, depressioon ning ärevus. Nimetatud häired võivad ilmneda juba aastaid enne mäluhäirete avaldumist. Oma töös kasutasin patsientide neuropsühhiaatrilise ja kognitiivse seisundi kirjeldamiseks rahvusvaheliselt aktsepteeritud teste: neuropsühhiaatriline intervjuu, Zariti koormatuse intervjuu ja vaimse seisundi miniuuring. Hooldajate vaimset seisundit hindasin Eestis valideeritud Emotsionaalse Enesetunde Küsimustikku versiooni 2 abil. Skooride omavahelisel võrdlemisel selgus, et hooldaja koormatus korreleerub tugevalt hooldaja enda ärevuse ja meeleoluhäiretega, kuid mitte patsiendi dementsuse raskusastmega.
Mitmes konverentsiettekandes rõhutati, et võrreldes kognitsioonihäiretega pööratakse käitumis- ja psüühikahäiretele vähe tähelepanu. Samas viitab viimaste esinemine Alzheimeri tõve kiiremini arenevale vormile.
Käitumis- ning psüühikahäiretel on hooldaja koormatuse põhjustajana võtmeroll. Koormatuse leevendamiseks ei soovitata farmakonide kasutamist, vaid hooldajale häire olemuse selgitamist ja nõustamist. Eestis spetsiaalne nõustamissüsteem veel puudub, kuid on astutud esimesi samme selle väljaarendamiseks.
Sandra Ütt
närvikliiniku 2. aasta arst-resident

