Kliinikumi südamearstid: kaasasündinud südamerikkeid tuleb jälgida läbi kogu elu
 7.–14. veebruaril tähistati rahvusvahelist kaasasündinud südamerikete nädalat, et rõhutada ja tuletada meelde südamerikete korrapärase jälgimise vajadust kogu elu jooksul, sõltumata sellest, kas riket on kirurgiliselt korrigeeritud või mitte.
7.–14. veebruaril tähistati rahvusvahelist kaasasündinud südamerikete nädalat, et rõhutada ja tuletada meelde südamerikete korrapärase jälgimise vajadust kogu elu jooksul, sõltumata sellest, kas riket on kirurgiliselt korrigeeritud või mitte.
Eestis sünnib kaasasündinud südamerikkega kuni 100 last aastas ning see on vastsündinutel kõige sagedasem kaasasündinud arenguanomaalia. Raseduse ajal on ette nähtud kaks ultraheli sõeluuringut, mille üheks eesmärgiks on ka kaasasündinud arenguanomaaliate, sealhulgas südamerikete sünnieelne tuvastamine. Kliinikumi südamekirurgi dr Raili Tageni sõnul on Eestis sünnieelne diagnostika väga heal tasemel ning enamus südamerikkeid hästi ravitavad. „Juhul kui loote ehhokardiograafial diagnoositakse südamerike, tegeleb raskematel juhtudel naise ja tema perekonnaga edasi mitmete erialade spetsialistidest koosnev meeskond. Määrava tähtsusega on rikke vereringe mõtestamisel kogemustega lastekardioloogi hinnang, kuna südamerikke raskusaste ning edasine kulg kinnitub tihtilugu sünnijärgselt,“ selgitas dr Raili Tagen.
Kaasasündinud südamerikkeid on erinevaid, varieerudes „väikesest august südames” kuni ühe südamepoole puudumiseni. „Osa südamerikkeid jäävad sünnijärgselt jälgimisele, ent teatud südamerikked vajavad kiiret ravi ja sekkumist vahetult pärast sündi – sellisteks riketeks on näiteks suurte arterite transpositsioon ja muud kriitilised südamerikked. Põhjalikud raseduseaegsed uuringud annavad meile võimaluse aegkriitilisust hinnata ja tegevuse vastavalt planeerida. Kui laps vajab sündimise järgselt kiiresti invasiivset ravi, soovitatakse emal sünnitada Tartu Ülikooli Kliinikumis. Eesti väikese rahvaarvu tõttu toimub kaasasündinud südamerikete korrigeerimine operatsiooni või veresoonekaudse manipulatsiooni abil vaid Kliinikumis, kuid südamerikete diagnoosimise ja patsientide jälgimise osas toimib meil hea koostöö teiste Eesti haiglatega,“ kirjeldas südamekirurg.
Kaasasündinud südameriketega patsiendid vajavad sageli eluaegset jälgimist spetsialiseerunud kardioloogi juures. „Oluline on kogu elu – vastsündinuna, väikelapsena, teismelisena, täiskasvanuna ja tänaseks ka eakana – püsida raviteekonnal. Regulaarse jälgimisega on võimalik varakult diagnoosida muutusi vereringe toimimises ja õigeaegsete sekkumistega tagada patsientidele, sõltuvalt südamerikke raskusastmest, parim võimalik elukvaliteet. Tänapäevaste ravivõimalustega jõuab täiskasvanuikka üle 90% kaasasündinud südameriketega lastest,“ rääkis Kliinikumis kaasasündinud südameriketega täiskasvanutega tegelev kardioloog dr Maarja Maser. Ta lisas, et see pole mitte alati nii olnud – enne kaasaegseid diagnostika- ja ravivõimalusi sai täiskasvanuks vaid 20% kaasasündinud südameriketega lastest. „Kaasasündinud südameriketega täiskasvanute arv kasvab jõudsalt, ületades tänaseks arenenud riikides südameriketega laste arvu,“ lausus dr Maser.
Täiskasvanuikka jõudes peaks kaasasündinud südamerikkega patsient liikuma võimalikult sujuvalt lastekardioloogide jälgimiselt täiskasvanute kardioloogide juurde. „Keerukamate südameriketega patsientide jälgimine peaks toimuma just nendel südamehaigustele spetsialiseerunud kardioloogide juures. Kontrollide vaheline intervall on erinev ja sõltub ennekõike konkreetse südamerikke raskusastmest ning kaasuvatest probleemidest. Meile teeb jätkuvalt muret, et paljude noorte regulaarne jälgimine katkeb täiskasvanuks saamisel,“ rõhutas dr Maser. Selleks on palju erinevaid põhjuseid – selgete sümptomite puudumine, hirm haiglakeskkonna ees, vastutuse liikumine patsiendi vanematelt noorele täiskasvanule endale, teadmatus kuhu ja kelle poole peaks täiskasvanuna pöörduma. Kardioloog tõi välja, et ka kaebusteta kaasasündinud südamerikkega patsiendil võib esineda talle endale märkamatult oluline südametöö häire, mille õigeaegse lahendamisega on võimalik vältida hilisemaid pöördumatuid probleeme südame toimimises. „Regulaarsetel vastuvõttudel saame nõustada patsiente nii südame seisundi, füüsilise koormuse kui ka kaasuvate haiguste ravi osas. Samuti on vajalik arutada läbi südamerikkega kaasnevad riskid enne raseduse planeerimist,“ lausus dr Maser.
Mõlemad Kliinikumi kardiokirurgia osakonnas töötavad arstid, dr Tagen ning dr Maser tõid lõpetuseks välja, et tänapäevane kaasasündinud südamerikete diagnoosimine, ravimine ja jälgimine annab inimestele head võimalused kvaliteetseks eluks. Oluline on mitte unustada regulaarse jälgimise vajadust kardioloogi juures kogu elukaare vältel. Rohkem infot leiab Tartu Ülikooli Kliinikumi kaasasündinud südamerikete kompetentsikeskuse kodulehelt. Kaasasündinud südameriketega patsiendid, kelle raviteekond on mingil põhjusel katkenud, saavad soovi korral nõu küsimiseks või juhiste saamiseks pöörduda e-postile: See e-posti aadress on spämmirobotite eest kaitstud. Selle nägemiseks peab su veebilehitsejas olema JavaSkript sisse lülitatud..
Kliinikumi Leht
Ülekoormusest põhjustatud spordivigastusi on võimalik vältida
 Tervise hoidmiseks on oluline igasugune liikumine, mis toetab nii kehalist kui vaimset tervist. Kliinikumi spordiarstid näevad sageli, kuidas sportimisega alustatakse suure motivatsiooniga, ent peagi ilmnevad ülekoormusest tingitud probleemid. Kuidas aga sportida targalt ja tervislikult?
Tervise hoidmiseks on oluline igasugune liikumine, mis toetab nii kehalist kui vaimset tervist. Kliinikumi spordiarstid näevad sageli, kuidas sportimisega alustatakse suure motivatsiooniga, ent peagi ilmnevad ülekoormusest tingitud probleemid. Kuidas aga sportida targalt ja tervislikult?
Eesti Olümpiakomitee liikumisharrastuse kompetentsikeskuse andmetel ei liigu 60% Eesti täiskasvanutest piisavalt, 73% eelistab igapäevaselt autot ning enam kui pooled 16-64-aastastest elanikest on ülekaalulised või rasvunud. Tartu Ülikooli Kliinikumi spordimeditsiini ja taastusravi kliiniku spordimeditsiini osakonnajuhi ja vanemarst-õppejõu dr Agnes Mägi sõnul pöördutakse spordiarsti vastuvõtule sageli vigastuste tõttu, kuid probleemid ulatuvad kroonilistest haigustest ja koormustaluvuse langusest kuni söömisprobleemideni. „Meie vastuvõtule jõuavad pigem kehaliselt aktiivsed inimesed, kes tunnevad huvi enda tervise vastu ja käivad meie juures kontrollis. Spordiarsti visiidile tullakse ka enne regulaarsete treeningutega alustamist, kuna spordimeditsiinilisele terviseuuringule tulnud inimene saab põhjaliku ülevaate enda kehalise tervise seisundist,” rääkis dr Mägi.
Tervislik ja tark sportimine tähendab kehalise aktiivsuse kohandamist vastavalt individuaalsetele võimetele ja tervislikule seisundile. Maailma terviseorganisatsiooni soovituste kohaselt peaksid lapsed liikuma igapäevaselt vähemalt 60 minutit mõõduka kuni tugeva intensiivsusega, samas kui täiskasvanutel soovitatakse nädalas koguda 150-300 minutit mõõduka või 75-150 minutit tugeva intensiivsusega kehalist aktiivsust. „Regulaarne liikumine ennetab kroonilisi haigusi, parandab vaimset tervist ja tõstab üldist heaolutunnet. Tervisekasu suurendamiseks tuleks vähemalt kahel päeval nädalas teha mõõduka intensiivsusega lihaseid tugevdavaid harjutusi, mis hõlmavad kõiki suuremaid lihasgruppe. Oluline on ka istumisaega vähendada ja asendada see aktiivse liikumisega,” lisas dr Mägi.
Spordimaailmas on sageli hägusad piirid harrastusspordi ja saavutusspordi vahel, kuna need sõltuvad suuresti inimese isiklikust suhtumisest ja eesmärkidest. „Harrastussport keskendub tavaliselt tervise või enesetunde parandamisele ja liikumisnaudingule. Saavutusspordis on üldiselt eesmärgiks tulemus, selle parandamine ja võistlemine. Praktikas võivad need piirid hägustuda, sest ka harrastussportlased võivad treenida väga intensiivselt ja sihikindlalt,” selgitas dr Mägi.
Spordimeditsiini osakonna taastusravi ja füsiaatria eriala vanemarst-õppejõu dr Maie Tali sõnul viiakse spordimeditsiini osakonnas läbi ligi kolmandik Eesti noorsportlaste terviseuuringutest ning vastutatakse Team Estonia sportlaste tervise eest. Lisaks tippsportlastele on Kliinikumi terviseuuringud kättesaadavad ka harrastussportlastele. „Terviseuuringu käigus kogutakse patsiendilt anamnees, tehakse arstlik läbivaatus ning antropomeetrilised mõõtmised, kus mõõdetakse pikkust, kaalu ja määratakse keha koostis. Lisaks tehakse spiromeetriat kopsude funktsiooni hindamiseks, elektrokardiograafia uuringut ja koormustesti. Tulemuste põhjal antakse individuaalsed kehalise aktiivsuse soovitused, terviseprobleemi ilmnemisel tehakse vajalikud lisauuringud või suunatakse edasi eriarsti konsultatsioonile,” selgitas dr Tali, kelle sõnul on eesmärgiks pakkuda patsientidele kvaliteetset arstiabi, olles samal ajal õppebaasiks tulevastele spordiarstidele ning tuginedes uusimatele valdkonna teadustöö arengutele. Pikaajaliste kogemustega ülikoolihaigla spetsialiste toetavad kaasaegsed seadmed uuringute läbiviimiseks.
Dr Tali rõhutas, et sportimise peamine eesmärk peaks olema järjepideva harjumuse kujundamine, mitte suurte koormusteni kiirustamine. Seda on eriti oluline silmas pidada keskealistel, kellel võivad esineda kroonilised haigused, ning neil, keda ees ootab suur kehaline pingutus. „See, et inimesed tahavad ennast proovile panna ja uusi kogemusi saada, on täiesti loomulik nähtus. Kuna kehalisel aktiivsusel ja sportimisel on väga palju positiivseid toimeid nii kehalisele kui ka vaimsele tervisele, siis kindlasti julgustaks inimesi rohkem liikuma. Kui varasemat sportimiskogemust ei ole ja mõte sportima hakata tekib alles keskeas, on spordiala ja koormuste valikul oluline arvestada tervisliku seisundiga, kuna selles vanuses võib juba esineda kroonilisi haigusi,” selgitas dr Tali, kelle sõnul peaks enamiku krooniliste haiguste ravikompleksi kuuluma ka liikumissoovitused, mille osas peaks patsiente nõustama perearst.
Kui perearst peab vajalikuks patsiendi seisundi põhjalikumat hindamist ja nõustamist kehalise koormuse osas, saab perearst patsiendi suunata spordiarsti konsultatsioonile. „Kui inimene otsustab, et ta hakkab iga päev tervisekõndi tegema ja tunneb ennast seejuures hästi, siis üldiselt ei ole arstlik kontroll vajalik. Kui otsustatakse hakata valmistuma tugevaks pingutuseks, näiteks maraton või triatlon või on soov hakata osalema spordivõistlustel, siis on soovitav minna spordiarsti konsultatsioonile ja teha terviseuuring ettevalmistusperioodi alguses,” rääkis dr Tali.
Spordiarsti vastuvõtule on võimalik pöörduda nii Tartus kui ka Tallinnas. Tartus toimuvad vastuvõtud Tartu Ülikooli Kliinikumi L. Puusepa 1a hoones ja Tartu Ülikooli spordihoones (Ujula 4) ning Tallinnas Tervisemaja 2 hoones, aadressil Sepapaja 12/1. Kliinikumi spordiarsti vastuvõtule saab registreeruda esmaspäevast reedeni kell 9.00–16.00 telefonil 731 9221.
Kliinikumi Leht
Dr Kadastik ja dr Soplepmann: iga operatsioon paneb silma särama!
 Tartu Ülikooli Kliinikumi naistekliiniku ajalugu ulatub 220 aasta taha. Kui praegu töötab kliiniku viies osakonnas kokku enam kui 200 töötajat, kes viivad aastas läbi ligi 100 000 erinevat raviprotseduuri, siis kliiniku esimesel tegutsemise aastal oli patsiente kokku 5, kellest sünnitajaid 3. Kliinikumi naistekliiniku günekoloogia osakonnas viiakse läbi erinevaid operatsioone günekoloogiliste probleemide ravimiseks ning sealjuures on kliinik olnud mitmete ravimeetodite juurutaja Eestis. Kliinikumi Leht uuris vanemarst-õppejõududelt dr Ülle Kadastikult ja dr Pille Soplepmannilt, kuidas kirurgiline günekoloogia on ajas muutunud.
Tartu Ülikooli Kliinikumi naistekliiniku ajalugu ulatub 220 aasta taha. Kui praegu töötab kliiniku viies osakonnas kokku enam kui 200 töötajat, kes viivad aastas läbi ligi 100 000 erinevat raviprotseduuri, siis kliiniku esimesel tegutsemise aastal oli patsiente kokku 5, kellest sünnitajaid 3. Kliinikumi naistekliiniku günekoloogia osakonnas viiakse läbi erinevaid operatsioone günekoloogiliste probleemide ravimiseks ning sealjuures on kliinik olnud mitmete ravimeetodite juurutaja Eestis. Kliinikumi Leht uuris vanemarst-õppejõududelt dr Ülle Kadastikult ja dr Pille Soplepmannilt, kuidas kirurgiline günekoloogia on ajas muutunud.
Naiste vaagnapõhja elundite probleeme on kirjeldatud juba väga ammu, enne meie ajaarvamist. „See probleem ei ole kadunud ning prognoosime erinevate allavaje variatsioonide kasvu ajas. Rohkem kui pooltel üle 50aastastest naistest esineb mingil määral vaagnaelundite prolapsi ehk allavajet. 80. eluaastaks on üks kümnest naisest pidanud läbi tegema allavaje tõttu ka operatsiooni. Täna on kõige suurem vanuserühm vaagnapõhja elundite kirurgias 60–69 eluaastat. Eurostati prognoosi järgi suureneb 2030. aastaks 65 ja vanemate inimeste arv 140% võrra, mistõttu jääb vaagnapõhja elundite allavaje naisi mõjutama tulevikus aina enam,“ selgitas dr Pille Soplepmann.
Allavaje korral on vaagnapõhja elundid – kusiti, tupp, pärasool, emakas, sooled või põis oma õigelt kohalt alla vajunud, mille tulemusena häirub nende normaalne tegevus. „Sellel on erinevad põhjused – nii vanus, rasked sünnitused, füüsiline töö, liigne kehakaal, suitsetamine ning samuti mängib rolli geneetika. Allavaje esimeseks ravimeetodiks on vaagnapõhjaharjutuste tegemine ning elustiili korrigeerimine,“ kirjeldas dr Ülle Kadastik. Operatsioon osutub vajalikuks ulatusliku anatoomilise allavaje ja/või funktsioonihäirete korral.
Kirurgi töö tähendab naistearstidele teistsugust töörütmi, nii-öelda kirurgi päevakava, kus tuleb juhtumite ja ajagraafiku mõttes valmis olla ootamatusteks. „Pikad päevad ei ole midagi ebatavalist, aga meile meeldib see töö. Mõni lõikus jääb eriliselt meelde oma keerukusega ning kui kõik õnnestub, on adrenaliini tase kõrge,“ rääkis dr Kadastik. Ta lisas, et kui patsient tuleb operatsioonijärgsesse kontrolli, olles tulemusega rahul ja tänulik, siis on see suurim tänu tehtu eest.
Naistearstide kirurgilise töö ampluaa on suhteliselt lai: lisaks allavaje operatsioonidele ka emaka ja munasarjade healoomuliste kasvajate eemaldamine, hüsterektoomiad, erakorralised operatsioonid nn „ägeda kõhu“ korral, diagnostilised laparoskoopiad infertiilsuse põhjuste väljaselgitamiseks, hüsteroskoopiad, konisatsioonid jne.
Enamus kirurgilisi sekkumisi tehakse laparoskoopiliselt, et pakkuda patsiendile kiiremat paranemist ja tavaellu naasmist, samuti armkoe vältimiseks. Avatud lõikusi tehakse praeguseks pigem harvadel juhtudel. „Müoomide ravis on olemas efektiivsed vahendid, mille tõttu on võimalik vähem kirurgiliselt sekkuda. Niisamuti on maailmas ja Kliinikumis uued juhised endometrioosi ravimiseks – varasema kirurgilise ravi kõrval on nüüd samuti olemas efektiivsed ravimid,“ tutvustas dr Soplepmann.
Kui elanikkonna vananemine on üheks günekoloogiliste murede põhjuseks, siis kogenud naistearstid toovad välja, et sama probleem esineb ka pereplaneerimisel. „Sünnitusi jääb järjest vähemaks, lisaks sünnitatakse aina vanemas eas – pole harv, kui 35aastastelt hakatakse perelisale mõtlema ning tegutsema 40aastaselt. Selles vanuses võivad aga naise füsioloogias tekkida patoloogiad, mis omakorda tekitavad probleeme rasestumisega. Seepärast suureneb ka kunstlike viljastamise arv ning vanemas eas on ka sünnitused komplitseeritumad. Näeme ka, et naised on ärevad ning ebatavalised ei ole ka antidepressandid – kahjuks on vaimse tervise muresid palju,“ märkis dr Kadastik.
Küsimuse peale, mis aga pakub doktoritele rõõmu, vastas dr Kadastik: „Iga operatsioon paneb silma särama. Näiteks on mind ootamas väärarengutega seotud lõikus, mida Eestis tehakse vaid Kliinikumis. Kuna neid lõikusi ei ole väga sageli, innustavad sellised olukorrad otsima uusimat kirjandust ja saavutusi, et saaksime seda ka oma patsientidele pakkuda. Eriti meeldivad mulle ka live-koolitused – need on kõige põnevamad!“. Dr Soplepmann täiendas, et väga palju rõõmu pakub ka kollektiiv: „Meie ümber on super kolleegid – arstid, õed ja hooldajad – tõeline kaardivägi. Tuleme alati rõõmuga tööle, meil on hea sisekliima ning rõõmu teeb ka see, et näeme väga tublisid noori kolleege kasvamas, kellele anname rahuliku südamega ühel hetkel teatepulga üle,“ tunnustas dr Soplepmann. Ta lisas, et mõne kolleegiga, nagu näiteks dr Ülle Kadastik, ollakse kokku kasvanud: „Me oleme väga hea meeskond, sest mõistame teineteist sõnadeta. Mõtleme ühtemoodi ning isegi meie keha- ja silmataju on operatsioonitoas sama. See on näiteks endoskoopia puhul väga oluline. Olgugi, et me lõikustel ülemäära palju enam kokku ei satu, saame alati ühiselt arutada läbi raviplaanid – mis oleks patsiendile kõige parem. Selline kollegiaalne tugi on äärmiselt oluline,“ lausus dr Soplepmann.
Lisaks noorte kolleegide juhendamisele viivad Kliinikumi kogenud naistearstid läbi koolitusi ka teistele haiglatele, korraldades näidisoperatsioonide päevi, koostades ravijuhendeid ja pidades loenguid.
Tulevikku vaadates arvavad dr Soplepmann ja dr Kadastik, et kirurgia on ja jääb teatud mõttes käsitööks, ehkki maailmas on kasutusel robotkirurgia ja tehisintellekti arvates on suur tulevik tüvirakuteraapial, biotehnilistel kudedel kuni patsiendi anatoomiaga kohandatud 3D-prinditud elunditeni välja.
Kliinikumi Leht
Igal aastal avastatakse kuni 300 uut harvikhaigust
28. veebruaril tähistatakse üle kogu maailma harvikhaiguste päeva. Harvikhaigusi iseloomustab väga väike esinemissagedus, ent kokku on erinevaid harvikhaigusi kirjeldatud juba hinnanguliselt kuni 8000. Lisaks sellele avastatakse igal aastal kuni 300 uut harvikhaigust, mis tähendab, et aasta-aastalt suureneb nii harvikhaiguste kui neid põdevate inimeste arv.
Euroopa Liidu tasandil defineeritakse harvikhaigust kui haigust, mis esineb kuni 5 inimesel 10 000st. „Eesti kontekstis tähendab see, et harvikhaigusega inimesi võib olla 47 000–80 000. Teame, et 80% haruldastest haigustest on geneetilise päritoluga, kuid esineb ka näiteks kasvajaliste haiguste haruldasi vorme ja autoimmuunse geneesiga harvikhaigusi,“ rääkis Tartu Ülikooli Kliinikumi harvikhaiguste kompetentsikeskuse juht prof Katrin Õunap.
Harvikhaigused jagunevad kolme kategooriasse. Esmalt geneetilised haigused, mis on tingitud ühe või mitme geeni defektist ehk nn monogeensed haigused. Geneetiliste haiguste hulka kuuluvad ka kromosoomihaigused, mille põhjustavad ühe kromosomaalse piirkonna koopiaarvu muutused. Teiseks multifaktoriaalsed haigused, mis on tingitud keskkonnafaktorite ja erinevate geenide muutuste koostoimest. Siia kuuluvad näiteks kaasasündinud väärarendid, autoimmuunhaigused ja haruldased kasvajad. Ning kolmandaks keskkonnatekkelised haigused, kuhu kuuluvad näiteks harva esinevad infektsioonhaigused, mürgistused ja kiiritus.
„Oluline on teada, et harvikhaigused võivad avalduda nii varases sünnijärgses perioodis, lapseeas kui täiskasvanuna. Hetkel on maailmas olemas ravi vähem kui 10% harvikhaiguste jaoks. Ravitavate haiguste hulka kuuluvad eeskätt imiku- ja väikelapseeas avalduvad pärilikud ainevahetushaigused, mille õigeaegsel diagnoosimisel ja ravil on head tulemused. Selliste haiguste ravimiseks kasutatakse üldjuhul eridieeti – ravitoite ja vitamiine,“ kirjeldas prof Õunap.
Eesti diagnoositakse, ravitakse ja jälgitakse harvikhaigustega patsiente Tartu Ülikooli Kliinikumi harvikhaiguste kompetentsikeskuses, kus patsientidele parima ravi pakkumiseks tehakse koostööd nii riiklikul kui rahvusvahelisel tasandil. Kuna Eestis on elanikkond väike ning mõni harvikhaigus võib esineda väga harva, on Tartu Ülikooli Kliinikum astunud 19 Euroopa Referents võrgustiku (ERN) liikmeks – selleks, et Eesti eksperdid saaksid läbi Euroopa kolleegide kogemuse pakkuda ka Eesti patsientidele parimat võimalikku ja kaasaegseimat ravi.
Harvikhaiguste kompetentsikeskusesse tuleks pöörduda siis, kui patsiendi sümptomid või terviseprobleem on harva esinev ning diagnoos seejuures ebaselge, ja sümptomite põhjus ei tule kindlast terviseprobleemist. Harvikhaiguste kompetentsikeskusesse saab pöörduda täites ankeedi kodulehel, misjärel võtavad keskuse töötajad patsiendiga ühendust.
Kliinikumi Leht
Operatsioonitoa superkangelased ühendasid jõud!
 15. veebruar tähistati Euroopas perioperatiivse õenduse päeva, mida sel aastal pidasid Kliinikumi operatsiooniõed ja anesteesiaõed esmakordselt koos, rõhutades nende asendamatut koostööd patsiendi ravimisel.
15. veebruar tähistati Euroopas perioperatiivse õenduse päeva, mida sel aastal pidasid Kliinikumi operatsiooniõed ja anesteesiaõed esmakordselt koos, rõhutades nende asendamatut koostööd patsiendi ravimisel.
Selle aasta tunnuslauseks oli EORNA (European Operating Room Nurses Association) välja valinud: Uuenda, Õpeta, Edenda! (Innovate, Educate, Elevate). Sellega julgustatakse perioperatiivseid õdesid kaasa rääkima operatsiooni- ja anesteesiaõenduse valdkonna arengus.
Kas teadsite, et perioperatiivsed õed on operatsioonitoa superkangelased?
Nad on operatsiooni hallid kardinalid: nad ei ole seal ainult selleks, et operatsioonidel abistada. Nad on need, kes hoiavad kogu protsessi sujuvana ja turvalisena. Alates steriilsuse tagamisest kuni patsientide turvalisuse eest seismiseni.
Nad on detailidele keskendunud detektiivid: nad märkavad võimalikke probleeme enne, kui need üldse tekivad.
Nad on meisterlikud suhtlejad: nad hoiavad kogu meeskonna ühel lainel, isegi kui olukord muutub pingeliseks.
Nad on probleemide lahendamise võlurid: nad saavad hakkama kõigi ootamatustega, mis võivad operatsioonitoas ette tulla. Nad on alati valmis kohanema ja lahendusi leidma.
Aitäh kallid operatsiooniõed ja anesteesiaõed, et olete vastu pidanud meie suurele töökoormusele ja seisate alati meie patsientide eest!
Catline Võrk, operatsiooniteenistuse õendusjuht
Ilona Sarits, anestesioloogia osakonna õendusjuht
Kliinikumi kanalid patsientide teenistuses
 Tartu Ülikooli Kliinikumi arengukava patsiendistrateegia üheks eesmärgiks on tagada, et patsiendid ja nende lähedased usaldaksid Kliinikumi tervishoiualast informatsiooni. Selle saavutamiseks peavad patsientidele mõeldud info olema tõenduspõhine, ajakohane, informatiivne ja lihtsasti kasutatav. Kliinikumi 2024. aasta kanalite analüüs näitab, et patsiendid on aktiivsed ülikoolihaigla kanalite külastajad.
Tartu Ülikooli Kliinikumi arengukava patsiendistrateegia üheks eesmärgiks on tagada, et patsiendid ja nende lähedased usaldaksid Kliinikumi tervishoiualast informatsiooni. Selle saavutamiseks peavad patsientidele mõeldud info olema tõenduspõhine, ajakohane, informatiivne ja lihtsasti kasutatav. Kliinikumi 2024. aasta kanalite analüüs näitab, et patsiendid on aktiivsed ülikoolihaigla kanalite külastajad.
Kliinikumi kodulehekülge külastati 2024. aastal 4,8 miljonil korral, mis on pea miljoni korra rohkem kui eelmisel aastal. Viis aastat tagasi ümber struktureeritud koduleht on ennekõike suunatud patsiendile ning rohkem kui 1,5 miljoni külastusega „Patsiendile“ rubriik ilmestab muudatuse vajalikkust. Rubriik koondab kogu vajaliku info vastuvõttude, haiglaravi, ennetuse, erakorraliste pöördumiste, parkimise ja palju muu kohta. Patsiendi rubriigis külastati enim patsiendiinfo andmebaasi – rohkem kui 800 000 korda – mis pälvis 2024. aasta lõpus ka selge sõnumi auhinna. Patsiendiinfo eesmärgiks on jagada patsientidele arusaadavat ja usaldusväärset teavet, mistõttu leiab andmebaasist ligi 400 erinevat juhist erinevate haiguste, seisundite, protseduuride ja analüüside kohta. Selge sõnumi žürii tõstis muuhulgas ka esile, et patsiendiinfo käitumisjuhised on inimkeelselt lahti seletatud. Patsiendiinfo andmebaasis külastati enim aktiivsus- ja tähelepanuhäire teemalist patsientidele mõeldud infomaterjali – ligi 29 000 korda, mis kinnitab jätkuvalt vaimse tervise teemade aktuaalsust.
Enim külastatud kodulehe rubriigid olid veel kliinikute ja teenistuste infot sisaldavad leheküljed, tööpakkumised ja uudised. Tööpakkumiste rubriiki külastati üle 385 000 korra. Enam 5000 töötajaga Eesti üks suurimaid asutusi on hinnatud ja atraktiivne tööandja, mille kinnituseks nimetasid 2024. aasta lõpus töövõtjad Kliinikumi ka kõige ihaldusväärsemaks tööandjaks tervishoiusektoris.
Kliinikumi uudiseid loeti rohkem kui 117 000 korral ning võttes arvesse, et üle 50% Eesti meediasisust on maksumüüri taga, annab Kliinikumi koduleht kõigile võimaluse tarbida infot usaldusväärsest ja kättesaadavast otseallikast.
Kliinikumi sotsiaalmeedia kanalid pakuvad samuti patsientidele terviseteemalisi uudiseid, nõuandeid ja tervise eest hoolitsemiseks vajalikke meeldetuletusi. Lisaks võimaldavad sotsiaalmeedia kanalid saada osa haigla igapäevatööst, kajastades töötajate kõnekaid ravitöö saavutusi või innovatsioonitegevusi ning tutvustades osakondade igapäevatööd. Kliinikumi Facebooki postitusi vaadati 2024. aastal enam kui 828 000 korda ning Instagrami omi ligi 660 000 korda. Kliinikumi Youtube kanali enam kui pooled jälgijad on vanuses 65+ ning enim vaadatud video rohkem kui 76 000 korraga „Harjutused eakatele“, kus Kliinikumi füsioterapeudid juhendavad 12-minuti jooksul harjutuste kaudu turvaliselt ja õigesti aktiveerima südameveresoonkonda ja olulisemaid lihasgruppe.
Üks viis, kuidas Kliinikum patsientide ja lähedasteni terviseteemaliste uudistega jõuab, on ka meedia, kus nii 2024. aastal kui ka sellele eelnevatel aastatel on Kliinikum olnud enim kajastatud Eesti haiglate lõikes. Kliinikumi uudiseid ilmus nii veebiväljaannetes, üleriigilistes ja maakondlikes ajalehtedes, televisioonis, raadios kui ka ajakirjades.
Täname patsiente, lähedasi ja kogukonda, kes on tänapäevases suures infomüras märganud ülikoolihaigla uudiseid, leidnud tee Kliinikumi kanaliteni ning neid ka aktiivselt kasutanud. Kliinikumi eesmärgiks on jätkuvalt tagada tõenduspõhine terviseteave, et vastata Kantar Emori uuringus selgunud Eesti inimeste kõrgele hinnangule, mille alusel on Kliinikum nimetatud 2024. aastal kõige usaldusväärsemaks ja kõige kõrgema ravikvaliteediga tervishoiuasutuseks.
Järgmiste uudisteni!
Helen Kaju
Kommunikatsiooniteenistus
Kliinikumi ja Tervisekassa koostöös valminud veebileht võimaldab emakakaelavähi sõeluuringul osaleda mugavalt kodust
 Tervisekassa esialgsetel andmetel osales 2024. aastal emakakaelavähi sõeluuringul ligi 50 000 naist, millest iga viies otsustas uuringust osa võtta kodutestiga. Parema lahenduse pakkumiseks töötasid Tartu Ülikooli Kliinikumi IT-osakond ja ühendlabor koostöös Nortaliga välja spetsiaalse veebikeskkonna, kust saab nüüd mugavalt koduteste tellida.
Tervisekassa esialgsetel andmetel osales 2024. aastal emakakaelavähi sõeluuringul ligi 50 000 naist, millest iga viies otsustas uuringust osa võtta kodutestiga. Parema lahenduse pakkumiseks töötasid Tartu Ülikooli Kliinikumi IT-osakond ja ühendlabor koostöös Nortaliga välja spetsiaalse veebikeskkonna, kust saab nüüd mugavalt koduteste tellida.
Kõige populaarsem oli kodutesti variant 60–65-aastaste naiste seas. „Naised on kodutestimise võimaluse väga hästi vastu võtnud ning möödunud aastal tegi kodutesti esialgsetel andmetel umbes 10 000 naist. Tegelik kodutestijate arv on aga ilmselt suuremgi, sest 2024. aastal sõeluuringu kodutesti tellinud naised saavad testi laborisse saata veel jaanuari lõpuni. Positiivne üllatus on ka, et kodutest oli eriti populaarne 60–65-aastaste naiste seas, kellest valis kodutesti iga neljas sõeluuringul osaleja. Kodutest on mugav võimalus neile, kel pole muidu võib-olla aega või võimalust arsti juurde minna – seda saab teha privaatselt, endale sobival ajal ja kohas,” ütles Tervisekassa sõeluuringute osateenusejuht Maria Suurna, lisades, et kodutest on sama usaldusväärne kui tervishoiuasutuses võetud proov.
Ka tänavu saavad sihtrühma kuuluvad naised endale kodutesti tellida ning teha seda uuelt veebilehelt – hpv.kliinikum.ee. Tervisekassa paneb kõigile südamele, et kui ka esimese uuringu tulemus on positiivne, ei tähenda see veel kindlalt vähki või vähieelseid muutuseid, vaid lihtsalt vajadust lisauuringuteks, kuhu on väga oluline minna. „Näeme, et mitmetel naistel jääb sõeluuringu teekond pooleli ning lisauuringutele ei jõuta. Enda tervise huvides soovitame aga tungivalt seda siiski teha, sest vaid varakult avastades ja ravides on võimalik vähidiagnoosi vältida,” rõhutas Suurna.
Emakakaelavähi sõeluuring on terviseuuring, mis on mõeldud eeskätt tervetele, ilma kaebuste ja sümptomiteta naistele, ennetamaks emakakaelavähki. Emakakaelavähi peamiseks tekitajaks on inimese papilloomiviirus (HPV), mis levib puutekontakti kaudu, sealhulgas seksuaalsel teel. Kui naine nakatub HPV teatud tüüpidega, võivad emakakaela rakkude kasvus tekkida muutused, sealt edasi vähieelsed seisundid ja emakakaelavähk. See protsess on tavaliselt pikk ja võib kesta isegi 10–25 aastat. Sõeluuringus osalemine aitab võimalikud rakumuutused ja vähieelsed seisundid avastada õigeaegselt, mil need on ravitavad.
Kodutestimise lahendus muudab sõeluuringus osalemise lihtsamaks ja kättesaadavamaks, pakkudes naistele suuremat paindlikkust tervisekontrollis osalemiseks.
Kliinikumi ühendlabori juhi dr Anu Tamme sõnul on testi tellimine korraldatud inimeste jaoks võimalikult mugavalt ning logistikaahel korduvalt läbi proovitud. „Sõeluuringu kutse saanud naised saavad tellida kodutesti tellimisportaalist, mille tulemusena tekib ka labori infosüsteemi HPV DNA-analüüsi tellimus. Igal hommikul saab labor nimekirja eelmisel päeval tehtud tellimustest ning seda koos infoga, kuhu proovivõtuvahend tuleb saata. Pakki saab tellida Omniva postiautomaati või ka otse kirjaga koju. Igal hommikul komplekteeritakse laboris pakid, kus on proovivõtuvahend ja -juhendid ning ümbrik tagasi saatmiseks,“ kirjeldas protsessi dr Anu Tamm. Ta lisas, et proov tuleb ise kodus vastavalt juhendile võtta ja pakk tagastada pakiautomaati, kust Omniva kuller toob need omakorda tagasi laborisse. „Edasi lähevad proovid tavakorras analüüsimisele, misjärel saab testi tulemust näha patsiendiportaalis koos edasiste tegevusjuhistega,“ sõnas ühendlabori juht.
Kes on 2025. aastal sõeluuringule kutsutud?
Eestis kutsutakse emakakaelavähi sõeluuringule naisi vanuses 30–65 iga viie aasta tagant ehk aastatel, kui nad tähistavad juubelit, st 5 või 0-ga lõppevat sünnipäeva. 2025. aastal on tasuta emakakaelavähi sõeluuringule oodatud ravikindlustatud ja ravikindlustamata naised sünniaastatega 1960, 1965, 1970, 1975, 1980, 1985, 1990 ja 1995.
Sihtrühma kuuluvad naised saavad lisaks kodutesti tellimisele uuringule registreerida ka Terviseportaalis või võttes telefoni teel ühendust sobiva tervishoiuasutusega. Tartu Ülikooli Kliinikumis saab sõeluuringu tegemiseks pöörduda naistekliiniku vastuvõtule aadressil L. Puusepa 8, L. Puusepa 1a (Maarjamõisa Tervisekeskus) või Mõisavahe 34b (Tartu Tervisekeskus). Vastuvõtule saab registreeruda kõnekeskuse telefonil 731 9100 või broneerida aeg Terviseportaalis. Saatekirja ei ole vaja ning sõeluuringul saavad sihtrühma kuuluvad naised osaleda terve aasta vältel ega pea selleks jääma personaalset kutset e-posti või kirja teel ootama.
Emakakaelavähi kodutestimise veebilehe väljatöötamisse panustasid Kliinikumist Kai Jõers ja Anu Tamm ühendlaborist ning Lauri Sikk ja Kati Korm informaatikateenistusest.
Kliinikumi Leht
Stomatoloogia kliiniku 90-aastane kogemus
 Tartu Ülikooli Kliinikumi stomatoloogia kliinikul täitus 25. jaanuaril 90. tegutsemisaastat. Ligi sajandi pikkune kogemus kinnitab, et suu- ja hambahaigused on osa inimese üldtervislikust seisundist. Kliinikumi Leht küsis stomatoloogia kliiniku juhilt dr Piret Vilbornilt, kuidas kliinikul läheb.
Tartu Ülikooli Kliinikumi stomatoloogia kliinikul täitus 25. jaanuaril 90. tegutsemisaastat. Ligi sajandi pikkune kogemus kinnitab, et suu- ja hambahaigused on osa inimese üldtervislikust seisundist. Kliinikumi Leht küsis stomatoloogia kliiniku juhilt dr Piret Vilbornilt, kuidas kliinikul läheb.
Stomatoloogia kliiniku asutamiseks loetakse hetke, mil 1935. aastal avati Tartu Ülikooli hambapolikliinik dr Valter Hiie juhtimisel, mille käigus 5. kursuse üliõpilased said praktiseerida hamba- ja lõualuuhaiguste ravimist. Toonane hambapolikliinik asus Toomemäel, neljas naistekliiniku ruumis, olles avatud kaks tundi päevas ning ravi oli mõeldud peamiselt kirurgilist abi vajavatele patsientidele. Inventariks kolm hambaravi tooli, kaks elektri- ja seitse jalaga käitavat puurmasinat. Lisaks oli polikliinikus võimalik valmistada ka portselantäidiseid ja hambaproteese.
Täna, 90 aastat hiljem, on Kliinikumi stomatoloogia kliinikus 184 töötajat ning 6 osakonda, kus pakutakse ennetust ja ravi peaaegu kõikide suuõõne- ja hammaste probleemide korral. Aastas ravitakse enam kui 60 000 patsienti ning kliinik on ainus hambaraviasutus, mida lisaks ravitööle täiendab õppe- ja teaduse pool. „Stomatoloogia kliikus on esindatud kõik hambaravi valdkonnad – laste hambaravi, täiskasvanute suu- ja hambahaigused, parodontoloogia, endodontia, ortodontia, suukirurgia, näo- ja lõualuudekirurgia, hambaravi üldanesteesias, suulimaskesta haiguste diagnostika ja ravi. Meil on mitmeid spetsiifilisi teenuseid. Näiteks tehakse suur osa alalõualiigese proteesimistest Kliinikumi näo-ja lõualuude kirurgia statsionaarses osakonnas. Samuti võtab patsiente vastu alalõualiigese haiguste konservatiivse ravi spetsialist ja meie müofunktsionaalsed terapeudid on pädevad aitama nii lapse- kui täiskasvanueas liigese kaebusega patsiente. Lisaks osutame erivajadustega lastele ja täiskasvanutele hambaraviteenuseid päevaravis. Meie kliinikus on Eesti ainus lastestomatoloogia osakond, kus toimub restauratiivse hambaravi residentide koolitamine. Kõikide Tartu koolide hambaravikabinetid on samuti selle osakonna professionaalsete töötajatega,“ kirjeldas stomatoloogia kliiniku tegevuse laia spektrit dr Vilborn.
Ta lisas, et kogukonna poolt on hinnatud ka vältimatu abi saamise võimalus nädalavahetusel ja riiklikel pühadel, mis tagab abi hammastega seotud erakorralistes olukordades, olgu nendeks suupiirkonna, hammaste või lõualiigeste traumad, murrud, haavad või abstsessid. Kliinikul on ka oma hambatehniline labor, kus valmistatakse erinevaid hambaproteese ja ortodontilisi aparaate. Et labor töötab käsikäes hambaraviga, kiirendab see patsientide jaoks raviprotsessi.
„Meie suurim erisus seisneb selles, et oleme osa ülikoolihaiglast, mis tähendab, et oleme ümbritsetud teistest erialadest, kellega pidevalt ka koostööd teeme, sest suutervise ja üldtervise seosed ning hea suutervise hoidmine on muutunud järjest olulisemaks üldhaiguste ravi seisukohalt. Näiteks endoproteesimise raviteekonnal on üheks teenuseks ka hambaravi, et välja ravimata põletik ei saaks mõjutada liigesevahetuse teekonda. Ent ka teiste erialade kolleegid saavad Kliinikumis ravil käivaid raskete haigusseisunditega patsiente meie juurde kiirendatud korras saata. Nii tagame patsientidele kompleksse, sujuva ja kiirema raviteekonna, sest ravimata suu- ja hambahaigused võivad olla raviteekonnal takistuseks,“ selgitas kliiniku juht.
Kuigi kliiniku 90 aasta sisse mahub mitmeid verstaposte, on Eesti iseseisvumine omanud eriala arengus suurimat rolli. Peamised muutused on seotud teaduse ja meditsiinitehnika arenguga, aga ka ühiskondlike ja majanduslike tingimustega. „1990ndad olid murrangulised aastad, mil riikliku ravi kõrvale tekkisid erapraksised. Eestit külastanud väliskolleegid olid imestunud seni kasutusel olnud tingimuste, seadmete ja materjalide üle. Seega nõukogude hambaravi asendus lääne hambaraviga ning näiteks valguskõvastuvate komposiitide ja täiskeraamiliste restauratsioonide, luupide ja hambaravi mikroskoopide, hamba implantaatide tulek, 3D-röntgenuuringud ja ka digitaliseerumine on olnud käsitlust muutvad hetked,“ rääkis dr Vilborn. Omandatud uued teadmised võimaldasid pakkuda patsientidele nii kaasaegset juureravi, ortodontilist ravi, näo- ja lõualuudekirurgiat kui teisi ravimeetodeid. „Selle kõige tulemusel on paranenud diagnostika, ravitulemused ning esteetika. Ning muidugi patsiendisõbralikkus, kuna hambaravi ei pea enam olema ebameeldiv,“ sõnas Piret Vilborn. Lisaks patsiendikogemuse parendamisele, on kliiniku viimaste aastate fookuses olnud ka järelkasv ning residentide koolitamine, kes omakorda väärtustavad kogenud kolleegide kõrval tööeluga alustamist.
Küsimuse peale, milliseid muutuseid või arenguid võiksid tuua järgmine aastakümme, tõi dr Vilborn välja kolm peamist eesmärki. Esmalt tehisaru ja digitaliseerimine, viimane omab mõju juba ka praegu läbi elektroonse haigusloo, digitaalse ning 3-dimonsioonilise radioloogia hambaravis kuni digitaalse registreerumiseni välja. „Digitaliseerumine jätkub ning sellega saame suurendada nii patsiendi- kui keskkonnasõbralikkust, mis on teiseks tulevikusuunaks. Patsiendi vaatest on olulised ka hambaravi teekonnad, et tagada õigel ajal parim tulemus. Hambaravi ökoloogilise jalajälje vähendamiseks on erinevaid võimalusi, üks näiteks hambajäljendi võtmine digitaalselt, mis vähendab kipsi ja jäljendmaterjali kulu. Ning kolmandaks eesmärgiks on ennetus nii laste kui täiskasvanute,“ loetles doktor.
Dr Vilborni sõnul on patsiendid aina teadlikumad hammaste tervise osas ning ka hambaarstide külastused on suurenenud, teisalt on muutunud toitumisharjumused. „Suu ja hammaste tervist mõjutavad mugavustoidud ja suhkrut sisaldavad joogid, samuti on kiirtoit väga kättesaadav, mis on märkimisväärne probleem laste seas. Näksimine ning pidev toidu ja magustatud jookide tarbimine omab negatiivset mõju mitte ainult hammaste tervise vaatest, vaid ka kehakaalu ja teiste terviseriskide vaatest. Näeme ka selgelt, et hambatraumade osakaal suureneb,“ ütles dr Vilborn.
Detailsemalt, milline on olnud kliiniku ajalugu ning millised on tulevikusammud, räägitakse koos kolleegide, tudengite ja partneritega juubelikonverentsil 4. aprillil 2025, kuhu kõik väga oodatud on.
Kliinikumi Leht
Tuhandeid lapsi vastu võtnud ämmaemand Aili Piir: „Naised, usaldage ennast sünnitusel rohkem“
 Tartu Ülikooli Kliinikumi ämmaemand Aili Piir lõpetas oma pika ja pühendunud tööelu mullu 30. detsembril. Aprillis oleks tal täitunud 52. tööaasta Kliinikumi naistekliinikus – kohas, kus ta alustas ja lõpetas oma elutöö. Kogenud ämmaemand on selle aja jooksul näinud lähedalt ameti arengut, aga ka muutusi sünnitustes, emades ja isades.
Tartu Ülikooli Kliinikumi ämmaemand Aili Piir lõpetas oma pika ja pühendunud tööelu mullu 30. detsembril. Aprillis oleks tal täitunud 52. tööaasta Kliinikumi naistekliinikus – kohas, kus ta alustas ja lõpetas oma elutöö. Kogenud ämmaemand on selle aja jooksul näinud lähedalt ameti arengut, aga ka muutusi sünnitustes, emades ja isades.
Lääne-Virumaalt pärit Piir tunnistab, et ämmaemandaks saamine oli pigem juhuslik. „Sel ajal sünnitusest eriti ei räägitud, kuid mäletan, et suhtlesin meedikute seltskonnaga ja mul oli soov minna meditsiinikooli õppima. Mõtlesin õe erialale peale, kuid üks sõbranna soovitas mul valida ämmaemanda amet ja nii see otsus tuli. Ka minu vanaema oli külaämmaemand, kuid seda seost teadvustasin endale siis, kui olin juba õppima asunud,” rääkis Piir. Pärast meditsiinikooli lõpetamist 1973. aastal suunati Piir tööle Kliinikumi naistekliinikusse, kuhu ta ka jäi. „Alguses soovisin minna Elva haiglasse, aga pingereas oli kursuseõde minust eespool. Mõtlesin siis, et hästi, lähen Tartusse. Nii jäigi Kliinikumi naistekliiniku sünnitusosakond minu ainsaks töökohaks,“ meenutas Piir.
Kui palju sünnitusi on üks ämmaemand poolesajandi pikkuse töökogemuse jooksul vastu võtnud, jääb teadmata, kuid tõenäoliselt ulatub see arv tuhandetesse ning nende hulka kuuluvad ka kodus sündinud lapsed. „Ämmaemanda amet on maailma kõige ilusam töö, see on mulle väga südamelähedane. Jah, mingitel hetkedel oli väsimust palju, eriti peale valveid, aga kunagi ei olnud tunnet, et ma ei taha tööle minna. Ma naersin ikka, et väsimusest ununes vahepeal enda nimi ka ära, aga ei, lähed puhkad välja ja tuled jälle rõõmsalt tööle tagasi,“ kirjeldas ta. Piir lisas veel, et tema kolleegid olid alati suureks toeks ja töö Kliinikumis sai talle väga omaseks. „Hea meeskonnatöö kolleegide ja osakondade vahel on väga oluline. Eriti tihedat koostööd oli vaja naiste- ja lastearstidega, et tagada ämmaemanda iseseisva töö sujuv toimimine“.
Piir toonitab, et ämmaemanda suurim oskus on läheneda igale naisele individuaalselt ning seda sama mõtet jagab ta ka endast noorematele kolleegidele. „Sünnituseelsel, -aegsel ja -järgsel perioodil on naised väga haavatavas ja tundlikus seisus. Ämmaemanda ülesanne on toetada ja aidata kõiki naisi ning luua usalduslik kontakt, ilma kedagi eristamata,“ rääkis Piir. Ta tõdes, et ametiaastate algusaegadel oli individuaalselt tähelepanu palju raskem pakkuda. „Sel ajal oli töötajaid vähem ja käed olid kogu aeg tööd täis. Täiesti tavapärane oli end sünnitajate vahel pidevalt jagada. Tänapäeval on personali rohkem ja sünnituste jälgimine paremini korraldatud, mis võimaldab ämmaemandatel naistele personaalsemalt läheneda,“ selgitas Piir. Personaalsust ja naisekesksust pakkus Piir ka kodusünnituse teenusel, mis legaliseeriti Eestis 1. augustil 2014.
Ämmaemanda soovitus naistele on usaldada ennast rohkem ning mitte anda usaldust sünnituse eest ära. „Mina ütlen alati, et las see sünnitus läheb sul käiku, sind ju aidatakse ja jälgitakse. Looduse poolt on ilusasti ära jagatud, kuidas naine peab hakkama saama. Sünnitus on üks võimas ja väge täis sündmus,“ lisas Piir. Ämmaemanda, kel on olnud võimalus jälgida mitme põlvkonna sünnitusi, sõnul jäävad meelde just need sünnitused, kus naine saab endaga hästi hakkama ja kõik läheb nii nagu minema peab. „Ämmaemandate seas on tavaline öelda sünnitustoast lahkudes: „Issand, kui ilus sünnitus oli”. Tegelikult see ongi see, mis jääb meelde – sündimise ilu, kus nii laps kui ka ema on sünnitusega rahul,” kirjeldas Piir.
Lisaks ämmaemanda toetusele on oluline ka tugiisiku roll, kes naist sünnitusprotsessis toetab. „Sünnitus ei ole ainult naisekeskne tegevus. Mulle hakkas väga meeldima aeg, kui naine tuli sünnitama koos tugiisikuga. Nõukogude ajal oli see keelatud, naised pidid sünnitama seliliasendis ja isad jäid sünnitusprotsessist kõrvale,“ rääkis Piir, kuidas kõik oli teistmoodi. Ta tõi välja, et tugiisiku roll sünnituse juures võib ka väga erineda – mõned on agarad ja toetavad, kuid on ka neid, kes vajavad hoopis ise tuge. „Muretsevatele meestele ütlen ma alati, et te ei pea midagi tegema. Piisab, kui vaatate naisele silma, hoiate tal käest kinni ja julgustate teda,” lisas ta naerdes.
2022. aastal tunnustati Aili Piiri silmapaistvat panust ämmaemanduse valdkonnas Tartu Ülikooli Kliinikumi ämmaemanduspreemiaga.
Aili Piiriga vestles Kertu Rannu
Lastekliiniku töötajate SOS ravimetoodika oskused võimaldavad rakendada uusi teadmisi söömisprobleemidega laste ravis
 Mida teha, kui lapse söömisprobleem on nii äärmuslik, et ükski tavapäraselt toimiv abistav võte – näiteks ühe ampsu reegel – ei toimi ja lapse harjutamine uue söögiga lõppeb lapse endast välja minekuga? Kas last, kes ei ole nõus isegi toidu poole vaatama, toitu katsuma või suhu panema, on üldse võimalik õpetada sööma? Sellised küsimused vaevavad sageli Kliinikumis laste toitmis- ja söömisprobleemidega tegelevaid erinevaid spetsialiste. Erialaste teadmiste ja praktiliste oskuste saamiseks selliste äärmuslike ning ka isutute ja valikulise söömise probleemidega laste aitamiseks, osalesid lastekliiniku töötajad Helsingis toimunud koolitusel „When Children Won’t Eat: Picky Eaters Versus Problem Feeders: Assessment and Treatment Using the SOS Approach to Feeding“. Kursuse koolitajateks olid pikaajalise teadusliku ja praktilise kogemusega Sequential Oral Sensory ehk SOS metoodika väljatöötajad – laste kliiniline psühholoog Kay A. Toomey ja laste kliiniline logopeed Erin Sundseth Ross Ameerika Ühendriikidest. Viiepäeva koolituse tulemusel väljastati lastekliiniku kuuele töötajale ka erialased sertifikaadid „Sequential Oral Sensory (SOS) Trained Feeding Therapist“, mis annab õiguse oma töös SOS ravimetoodikat kasutada.
Mida teha, kui lapse söömisprobleem on nii äärmuslik, et ükski tavapäraselt toimiv abistav võte – näiteks ühe ampsu reegel – ei toimi ja lapse harjutamine uue söögiga lõppeb lapse endast välja minekuga? Kas last, kes ei ole nõus isegi toidu poole vaatama, toitu katsuma või suhu panema, on üldse võimalik õpetada sööma? Sellised küsimused vaevavad sageli Kliinikumis laste toitmis- ja söömisprobleemidega tegelevaid erinevaid spetsialiste. Erialaste teadmiste ja praktiliste oskuste saamiseks selliste äärmuslike ning ka isutute ja valikulise söömise probleemidega laste aitamiseks, osalesid lastekliiniku töötajad Helsingis toimunud koolitusel „When Children Won’t Eat: Picky Eaters Versus Problem Feeders: Assessment and Treatment Using the SOS Approach to Feeding“. Kursuse koolitajateks olid pikaajalise teadusliku ja praktilise kogemusega Sequential Oral Sensory ehk SOS metoodika väljatöötajad – laste kliiniline psühholoog Kay A. Toomey ja laste kliiniline logopeed Erin Sundseth Ross Ameerika Ühendriikidest. Viiepäeva koolituse tulemusel väljastati lastekliiniku kuuele töötajale ka erialased sertifikaadid „Sequential Oral Sensory (SOS) Trained Feeding Therapist“, mis annab õiguse oma töös SOS ravimetoodikat kasutada.
Lapsed, kes toitmisravi vajavad, võivad olla erinevas vanuses. Suukaudse söömise probleemide varakult avastamine ja pädeva ravi määramine on oluline, kuna vähendab laste erinevate toitmisprobleemide tagajärjel kujunevate tüsistuste tekkimise riski. Nendeks tüsistusteks võivad olla näiteks toidu tagasiheide, oksendamine, kõhulahtisus, kõhukinnisus ja teised seederakti erinevad funktsionaalsed häired, aga ka aneemia, puuduv kaaluiive ja kõhnumine ning arengupeetus. Tüsistused omakorda on põhjustatud puuduvast toiduenergiast ja erinevate toitainete, vitamiinide, mineraalainete ja mikrotoitainete puudusest.
Koolitusel õpetati osalejatele põhjalikult söömisprobleemiga patsientide söömisoskuste hindamist, et otsustada, kas patsient on sobilik SOS raviks. Sealjuures on juba hindamisest alates ning edasises raviprotsessis vajalik erinevate spetsialistide meeskonnatöö. Näiteks võib lastearsti, psühholoogi, tegevusterapeudi ja logopeedi ravikäsitlus söömisprobleemile erialaliselt erineda, ent soovitud ravitulemuse saavutamiseks on vajalik erinevate teadmistega spetsialistide koostöö. SOS ravi on võimalik läbi viia nii kodus, ambulatoorselt kui ka haiglaravil.
SOS ravimetoodikat saab kasutada patsientidel nii individuaalselt kui ka grupiteraapiana. On teada, et grupiteraapia on tihtipeale tulemuslikum, kuna lapsed õpivad ka üksteiselt. Samas kõigile lastele ei pruugi grupiteraapia sobida ning selle läbiviimiseks peaks olema ka piisav hulk patsiente just sarnase arengutaseme ja söömisoskustega.
Ühe teraapiaseansi pikkus on 90–120 minutit ja koolitajad ise kasutavad ühes raviprogrammis 12 nädala vältel toimuvat raviperioodi. Samas võib jääda ühekordsest programmi läbimisest väheks, et soovitud ravitulemuseni jõuda. Ravitulemuste saavutamine võib olla pikk, mitu aastat kestev, järjepidev protsess.
SOS teraapia eripäraks on toidu erinevate omaduste tundmaõppimise hierarhia ja järjestuse järgimine. Lapsele ei panda midagi ise suhu, vaid jõutakse mängul põhinevate ja arenguetappe järgivate strateegiatega selleni, et laps teeb seda ise. Nii tuleb iga uue söögiga läbida järgnevad etapid: toidu tolereerimine, alustades sellest, et laps suudab olla toiduga samas ruumis kuni selleni, et toit on lapse ees laual; toiduga toimetamine/manipuleerimine, alustades sellest, et laps suudab toitu mingi vahendiga puudutada kuni selleni, et laps osaleb toidu söömiseks ettevalmistamises; lõhnaga harjumine, alustades sellest, et laps talub ruumis konkreetse toidu lõhna kuni selleni, et laps suudab konkreetset toitu ise nuusutada; katsumine, alustades sellest, et laps suudab toitu sõrmega puudutada kuni selleni, et laps suudab toitu keelega puudutada; maitsemine, alustades sellest, et laps suudab korraks toitu keelega maitsta kuni selleni, et laps suudab konkreetset toitu mäluda/vajadusel sülitab välja; söömine, alustades sellest, et laps suudab süüa väikese osa toidust kuni selleni, et laps mälub ja sööb terve toidupala.
Toidu hierarhia koostamine tähendab, et ühe teraapiaseansi jooksul kasutatakse enamasti üheksat erinevat toitu ja ühte jooki. Väga oluline on kasutatavate toitude n-ö loogiline üleminek nii värvi, tekstuuri kui ka sensoorse stimuleerimise poole pealt, mis võimaldaks lapsel uut toitu tundma õppida. Toidu hierarhias vea tegemine võib lõpetada enneaegselt teraapiaseansi, kuna koostöö lapsega häirub. Näiteks, kui lapsele soovitatakse tutvustada tomatit ja kakaopudingut, siis ei saa neid SOS metoodika järgi pakkuda lapsele järjest, sest nad erinevad nii tekstuurilt kui ka värvilt – üleminek toidult-toidule ja joogilt-joogile peab olema sujuv ning teadlik.
Koolituse tulemusel võetakse SOS ravimetoodika kasutusele Kliinikumi lastekliinikus. SOS koolitusel osalesid ning vastava ravimeetodi sertifikaadi pälvisid lastekliiniku kliinilised logopeedid Raili Mäll ja Marina Tammik, kliiniline psühholoog Külli Muug, tegevusterapeut Pille Pärn ning laste gastroenteroloogid Kärt Simre ja Oivi Uibo. Koolituse osavõtumaks tasuti Kliinikumi arendusfondi poolt ning koolituse ülejäänud kulud 2. valdkonna teadus-innovatsiooni fondist.
Lastekliiniku SOS ravimeetodi meeskond
Jõulukuul tuleks leida toitumise ja liikumise vahel tasakaal
 Haigla igapäevane toitlustamine on suur vastutus, mis nõuab hoolikat planeerimist. Kliinikumi toitlustusteenistuse tootmisjuhi Piret Tammvere sõnul valmistatakse iga päev tasakaalustatud ja mitmekesist toitu nii patsientidele kui ka töötajatele. „Me valmistame kolm korda päevas toitu ligikaudu tuhandele patsiendile. Lisaks teenindame umbes 1200 töötajat, kes söövad L. Puusepa 8 hoones asuvas Kohvikumis, kus pakume nii praade, suppe kui ka magustoite. Samast köögist transpordime iga päev ligikaudu 200 portsjonit ka Raja 31 asuvasse naha- ja psühhiaatriakliiniku hoone kohvikusse,“ rääkis Tammvere.
Haigla igapäevane toitlustamine on suur vastutus, mis nõuab hoolikat planeerimist. Kliinikumi toitlustusteenistuse tootmisjuhi Piret Tammvere sõnul valmistatakse iga päev tasakaalustatud ja mitmekesist toitu nii patsientidele kui ka töötajatele. „Me valmistame kolm korda päevas toitu ligikaudu tuhandele patsiendile. Lisaks teenindame umbes 1200 töötajat, kes söövad L. Puusepa 8 hoones asuvas Kohvikumis, kus pakume nii praade, suppe kui ka magustoite. Samast köögist transpordime iga päev ligikaudu 200 portsjonit ka Raja 31 asuvasse naha- ja psühhiaatriakliiniku hoone kohvikusse,“ rääkis Tammvere.
Toitlustusteenistuse töötajate sõnul algab tasakaalustatud toitumine õigete põhimõtete järgimisest. Seda silmas pidades püütakse Kliinikumis pakkuda nii patsientidele kui ka töötajatele toitu, mis lähtub normaalse söömise alustaladest. Toitlustusteenistuse dieetõde Jane Maastik rõhutab, et samade põhimõtete järgimine on oluline igapäevaselt, aga ka pühade ajal. „Oluline on, et päeva jooksul oleksid kõik toiduainegrupid esindatud. Iga toidukorra puhul võiks kasutada lihtsat taldrikureeglit, mis aitab tagada keha vajaduste katmise ning hoiab kõhu kauem täis. Taldrikureegli järgi peaks taldrikust ¼ moodustama tärkliserikkad toidud, näiteks kartul, riis või tatar; teine ¼ valgurohked toidud nagu liha, kana või kala ning ülejäänud pool taldrikust peaks koosnema köögiviljadest – nii värsketest kui ka kuumtöödeldud,“ selgitas Maastik, kelle sõnul on hea enesetunde ja tervise säilitamiseks oluline ka regulaarne liikumine.
Kliinikumi toitlustusteenistus soovitab jõulupraadi süüa pigem lõuna ajal kui õhtul, nagu sageli on seltskondades kombeks. “Külluslikku einet on soovitatav nautida just lõunasel ajal, kuna keha vajab sel ajal erinevaid toitaineid rohkem. Kui aga süüa pidevalt õhtuti suurtes kogustes tärklise- ja rasvarikast toitu, võib liigne energia talletuda rasvana,” rääkis Tammvere. „Samas traditsioonilisi jõulutoite karta ei tasu. Näiteks verivorst on suurepärane rauaallikas – juba üks verivorst suudab katta päevase rauavajaduse. Hapukapsas seevastu on hea probiootikumide allikas, mis toetab seedimist,“ lisas Maastik.
Alates oktoobrist on Kliinikumi Kohvikumi menüüs välja toodud iga toidu järel kaloraaž, eesmärgiga luua suuremat teadlikkust toitumise osas. Dieetõe sõnul on inimese keskmine päevane kaloraaž ligikaudu 2000 kilokalorit, kuid tegelik vajadus sõltub siiski inimese pikkusest, kaalust ja füüsilisest aktiivsusest. „Levinud on arusaam, et rasvad on kehale kahjulikud ja nendega toidud sisaldavad kõrge kaloraaži tõttu liiga palju energiat. Tegelikult on aga õiges koguses kvaliteetsete rasvade tarbimine inimese tervisele hädavajalik. Näiteks sisaldab lõhe asendamatuid ülipika ahelaga rasvhappeid, mis on keha normaalseks toimimiseks olulised ega soodusta ülekaalu. Veelgi enam, sellises vormis rasvhappeid pole võimalik mujalt kätte saada,“ rääkis Maastik. Küll aga ei pruugi dieetõe sõnul madala kalorsusega toidud osutuda alati kõige sobivamaks lahenduseks, kui neid ei valita teadlikult.
Sarnaselt täiskasvanutele vajavad ka lapsed toidust energiat, sealhulgas piisavalt rasvu, mida saadakse sageli just piimatoodetest. “Kui rasva tarbimist liigselt piirata, võivad lapsed energiapuudust kompenseerida magusa söömisega,” selgitas Maastik. Laste ja täiskasvanute menüüsse võiksid kuuluda ka vedelikurikkad toidud, nagu supid ja puljongid, mis on väärtuslikud toitainete allikad ja aitavad tõhusalt katta päevast vedelikuvajadust.
Kokkuvõtvalt tasub pühade ajal meeles pidada, et ajutine liigsöömine ei kahjusta tervist, kui naastakse pärast pühi tavapärase toitumise juurde. Küll aga on harjumuspärane liigsöömine ülekaalu ja krooniliste haiguste riskitegur ning kui pühadeaegne liigsöömine viib kõhuvalu või seedehäireteni, on tihti abi käsimüügiravimitest.
Kliinikumi Leht
Kommentaar
Dr Alar Irs, südamekliiniku juht
Tervise Arengu Instituudi andmed näitavad, et rohkem kui pooled Eesti elanikest on ülekaalulised ning liigne kehakaal põhjustab Eestis igal aastal ligikaudu 650 enneaegset surma. Täiskasvanute ülekaaluga seotud ravikuludeks Eestis on hinnatud u 124 miljonit eurot aastas ja ülekaaluga seotud kogukulu läheneb miljardile eurole.
Tulevikuoskused inimkesksest innovatsioonist väärtuspõhise tervishoiuni
 Tartu Ülikooli Kliinikumi 100 töötajat osalesid nelja aasta jooksul Healthcare Transformation Academy erinevatel koolitustel, et õppida tervishoiutöötajate jaoks vajalikke tulevikuoskusi. Kokku osaleti erinevatest kliinikutest ja teenistustest kursustel 217 korral ning enim tundsid Kliinikumi töötajad huvi innovatsiooni ja väärtuspõhise tervishoiu koolituste vastu. Lisaks osaleti ka juhtimise, personaalmeditsiini ja digitehnoloogiate sissejuhatavatel e-kursustel ning mitmepäevasel Erasmuse ülikoolihaigla väärtuspõhise tervishoiu suvekoolis.
Tartu Ülikooli Kliinikumi 100 töötajat osalesid nelja aasta jooksul Healthcare Transformation Academy erinevatel koolitustel, et õppida tervishoiutöötajate jaoks vajalikke tulevikuoskusi. Kokku osaleti erinevatest kliinikutest ja teenistustest kursustel 217 korral ning enim tundsid Kliinikumi töötajad huvi innovatsiooni ja väärtuspõhise tervishoiu koolituste vastu. Lisaks osaleti ka juhtimise, personaalmeditsiini ja digitehnoloogiate sissejuhatavatel e-kursustel ning mitmepäevasel Erasmuse ülikoolihaigla väärtuspõhise tervishoiu suvekoolis.
Koolituste tulemusel viidi struktuuriüksustes sisse ka mitmeid muudatusi. Kõige praktilisemad ja inimkesksemad lahendusid tuli innovatsioonisaadikute koolituselt, kus osalejad püüdsid lahendada nii patsientide, lähedaste kui töökeskkonnaga seotud probleeme. Näiteks hakkas 2. intensiivravi osakond senisest aktiivsemalt kaasama patsientide lähedasi ravi- ja taastumisprotsessi. Lähedaste kaasamise parandamisega tegeles ka laste ja noorukite vaimse tervise keskus, kes lõi lapsevanematele mõeldud toimetulekukaardid, millega jätkatakse psühhiaatriliste haiguste raviteekondade kirjeldamisel.
Ortopeediakliiniku töötajad koostasid koolituse käigus patsiendi kontroll-lehe, mis aitab õde-koordinaatoritel senisest paremini jälgida patsiendi kulgu endoproteesimise raviteekonnal. Lisaks koondab kontroll-leht ka patsiendi jaoks olulise info ühtekokku. Välja töötatud kontroll-lehed on tänaseks kasutusel igapäevatöös.
Patsiendi-, personali- ja infotehnoloogiateenistuse ühise töö tulemusena uuriti koolituse käigus põhjalikult patsientide vajadusi tervishoiuasutusega kontakti võtmiseks ning loodi täna Kliinikumi kodulehel kasutusel oleva juturoboti prototüüp.
Palliatiivravi osakond muutis koolituse tulemusena osakonna füüsilist keskkonda nii patsientide, lähedaste kui töötajate jaoks hubasemaks ning töökeskkonna muutmisega tegeleb koolitusest inspireerituna ka erakorralise meditsiini osakond.
Mitmed meeskonnad taotlesid innovatsioonisaadikute koolitusel välja töötatud lahenduste ja nende edasiarendustega jätkamiseks rahastust Kliinikumi arendusfondilt.
Lisaks eespool mainitutele osalesid koolitustel ja suvekoolis ka mitmed teised üksused – naistekliinik, meestekliinik, nefroloogia osakond, psühhiaatriakliinik, spordimeditsiini ja taastusravi kliinik, südamekliinik, silmakliinik, kirurgiakliinik, närvikliinik, personaliteenistus ja teadus-arendusteenistus. Koolitusi aitasid nelja aasta jooksul Kliinikumi töötajateni tuua ja neid kohapeal läbi viia Liina Pääbo ja Gertu Sõerunurk teadus-arendusteenistuse innovatsiooni ja digitervise osakonnast. Projekti rahastas EIT Health (Euroopa Innovatsiooni- ja Tehnoloogiainstituut).
Liina Pääbo ja Gertu Sõerunurk
Teadus-arendusteenistus
Kommentaarid
Mari Teugjas Koit, erakorralise meditsiini osakonna õendusjuht: „Mul on siiralt hea meel ning olen tänulik, et mul on olnud võimalus nii innovatsioonisaadikute kui väärtuspõhise tervishoiu koolitustel osaleda. Kindlasti on läbi uute teadmiste ja oskuste tulnud juurde julgust ning avatust katsetada uusi lähenemisi ning tulla välja tupikseisudest. Ma olen saanud tööriistad, mis toimivad ning mida saan oma töös rakendada. Samuti hindan väga võimalust, et olen saanud tutvuda teiste valdkondade inimestega, mis on olnud samuti väga rikastav – ühtepidi mõistad, et igal pool on oma mured ja rõõmud ning teisalt on väga tore kogeda, et meie ümber on nii palju entusiastlikke inimesi, kes on pühendunud oma erialale ning selle arendamisele. Tunnen, et tekkinud on ühine ja toetav ning motiveeriv koostöövõrgustik. Lisaks on uutest tutvustest sündinud ka ühised uued projektid ning koostöövõimalused“.
Dr Marko Murruste, kirurgiakliiniku juht: Kaasaegse meditsiini üks peamisi põhimõtteid on tegevuse tõenduspõhisus, samas on kahel viimasel kümnendil järjest enam hakatud diskuteerima tervishoiu senise teenusepõhise rahastusmudeli üle – selle üks olulisemaid riske on teenuseosutaja soov osutada järjest rohkem ja kasumlikumaid teenuseid. Kui sellega kaasneb ravi näidustuste põhjendamatu ja selektiivne laiendamine, võib see viia patsiendi jaoks tagasihoidlike tulemusteni – raviga saavutatud tulemused kas ei paranda patsiendi tervist ja elukvaliteeti oluliselt või halvemal juhul isegi kahjustavad seda. Näiteid selle kohta erialakirjanduses on hulgaliselt ja tekib järjest juurde.
Nende probleemidega võitlemisele ongi suunatud väärtuspõhine tervishoid – kas ja kui palju me suudame luua patsiendi jaoks olulisi väärtusi, eelkõige elukvaliteeti. Väärtuspõhise tervishoiu suvekool andis hea ülevaate praegu domineeriva teenusepõhise tervishoiu nõrkadest kohtadest ja nende potentsiaalsetest lahendustest väärtuspõhise tervishoiu printsiipide rakendamisega. Samas sai suvekoolis ka selgeks, et ka väärtuspõhisele tervishoiule üleminek ei ole lihtne. Esiteks on vajalik ravi edukuse hindamisse laialdaselt kaasata patsiendi raporteeritud tulemused nii ravikogemuse kui tulemuste osas. Teiseks on vajalik nende tulemuste optimaalne seostamine ravi rahastusega. Kindlasti oli suvekool väärtuslik silmaringi laiendamise aspektist ja andis teadmisi selle kohta, kuidas väärtuspõhise tervishoiu printsiipe aste-astmelt rakendama hakata.
Dr Kati Kärberg kaitses doktoritööd
 6. detsembril 2024 kaitses Tartu Ülikooli Kliinikumi sisekliiniku vanemarst-õppejõud ja sisehaiguste-reumatoloogia-endokrinoloogia osakonna juht Kati Kärberg filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud doktoritöö „Factors and markers predicting subclinical atherosclerosis in type 2 diabetes” („Subkliinilist ateroskleroosi ennustavad tegurid ja markerid 2. tüüpi diabeediga haigetel“).
6. detsembril 2024 kaitses Tartu Ülikooli Kliinikumi sisekliiniku vanemarst-õppejõud ja sisehaiguste-reumatoloogia-endokrinoloogia osakonna juht Kati Kärberg filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud doktoritöö „Factors and markers predicting subclinical atherosclerosis in type 2 diabetes” („Subkliinilist ateroskleroosi ennustavad tegurid ja markerid 2. tüüpi diabeediga haigetel“).
Juhendaja: sisehaiguste propedeutika professor Margus Lember (dr. med., TÜ kliinilise meditsiini instituudi sisekliinik).
Oponent: professor Roberto Elosua Llanos, Faculty of Medicine, University of Vic, Central University of Catalunya, Hispaania.
Kokkuvõte
2. tüüpi diabeet on laialdaselt leviv krooniline haigus, mis põhjustab tõsiseid veresoonkonna tüsistusi ja seetõttu on selle haigusega patsientidel suurem risk ateroskleroosi tekkeks. Ateroskleroos võib areneda asümptomaatiliselt, kuni ilmnevad tõsised tüsistused südame-veresoonkonna poolt. Subkliiniline ateroskleroos, mida iseloomustab arterite seinte paksenemine ja naastude moodustumine ilma ilmsete sümptomiteta, võib kesta pikalt enne tüsistuste teket. Tüsistuste ennetamiseks või edasilükkamiseks vajalikke sekkumisi on võimalik planeerida kui leida ateroskleroos juba subkliinilises faasis. Tihti 2. tüüpi diabeediga kaasnev rasvumine on täiendavaks teguriks ateroskleroosi arenemisel.
Uurimistöö eesmärk on tuvastada tegureid ja markereid, mis aitavad ennustada subkliinilist ateroskleroosi patsientidel, kellel ei ole varem diagnoositud ateroskleroosi ega selle tüsistusi. Läbilõikelisse prospektiivsesse uuringusse kaasati 216 patsienti kolmeteistkümnest Tartumaa perearstikeskusest. Teostati vereanalüüsid lipiidide ja glükoosi ainevahetuste, põletikulise aktiivsuse ning erinevate adipokiinide määramiseks. Lisaks vereanalüüside teostamisele viidi läbi ka 24-tunni toitumise analüüs, mõõdeti hüppeliigese-õlavarre indeksit ning hinnati unearterite seisundit ja kehakoostist.
Tulemused näitasid, et hüppeliigese-õlavarre indeksi ja visfatiini taseme määramine võivad olla kasulikud subkliinilise ateroskleroosi avastamiseks ja riski hindamiseks 2. tüüpi diabeediga patsientidel. Uuring tõstab esile toitumisharjumuste tähtsuse, kuna tasakaalustamata toitumine, mis sisaldab liiga palju rasva ja soola ning liiga vähe süsivesikuid, võib kiirendada ateroskleroosi arengut. Hüppeliigese-õlavarre indeksi ja visfatiini taseme mõõtmine võivad olla ateroskleroosi riski hindamisel väärtuslikud markerid, mille kaudu saab parandada ennetus- ja ravistrateegiaid.
Dr Leho Rips kaitses doktoritööd
 6. detsembril 2024 kaitses Tartu Ülikooli Kliinikumi vanemarst-õppejõud ja sporditraumatoloogia keskuse juht Leho Rips doktoritööd „The influence of vitamin D on the physical performance of conscripts in the Estonian Defence Forces“ („D-vitamiini mõju füüsilisele võimekusele Eesti Kaitseväe ajateenijatel“).
6. detsembril 2024 kaitses Tartu Ülikooli Kliinikumi vanemarst-õppejõud ja sporditraumatoloogia keskuse juht Leho Rips doktoritööd „The influence of vitamin D on the physical performance of conscripts in the Estonian Defence Forces“ („D-vitamiini mõju füüsilisele võimekusele Eesti Kaitseväe ajateenijatel“).
Juhendajad: lektor Madis Rahu, Tartu Ülikool; professor Jüri-Toomas Kartus, Göteborgi Ülikool (Rootsi); doktor Alar Toom, Kesk-Soome Keskhaigla; doktor Mart Kull, Viljandi Haigla
Oponent:
professor Adad Baranto, Göteborgi Ülikool (Rootsi)
Kokkuvõte
D-vitamiinid e kaltsiferoolid on rasvlahustuvate vitamiinide rühm, mis käituvad inimorganismis hormoonide sarnaselt. Tuntumad D-vitamiini vormid on loomse päritoluga D3 e kolekaltsiferool ja taimse päritoluga D2 e ergokaltsiferool. 90% inimkehas olevast D-vitamiinist tekib ultraviolettkiirguse toimel nahapinnale. Vaid 10–20% saame loomse päritolu toidu kaudu ning ainult umbes 1% taimsete toiduainetega. D-vitamiini puuduse profülaktikaks kasutatakse veel lisamanustamist kapslite või õlina. D-vitamiini sisaldust hinnatakse inimekehas kaudselt 25(OH)D määramisega vereseerumis. D-vitamiini defitsiit on väga levinud probleem, kuid ikkagi tuleb see sageli üllatusena, sest ka pikaajaline defitsiit ei põhjusta enamikel inimestel tuntavaid füüsilisi vaeguseid.
D-vitamiini on väga oluline luu metabolismis ning defitsiidi tingimustes tõuseb risk osteopeeniale ja osteoporoosile, luumurdudele, stressmurdudele ning lisaks immunsüsteemi funktsionihäiretele ja füüsilise töövõime langusele. D-vitamiini defitsiidi risk esineb kõigis vanusegruppides ning tõuseb väga suure füüsilise ja vaimse koormusega seotud tegevusaladel, mille hulka kuulub ka sõjaväeteenistus. Füüsiline võimekus on sõjaväes kriitilise tähtsusega nii väljaõppel kui ka missioonidel. D-vitamiiniga seotud uuringud näitavad vastukäivaid seoseid füüsilise võimekuse ja D-vitamiini defitsiidi vahel.
Uuringu eesmärgiks oli hinnata D-vitamiini tasemeid erinevatel aastaaegadel, lisamanustamise mõju ja seoseid füüsilisele võimekusega Eesti ajateenijatel.
Uuringute käigus leidsime D-vitamiini defitsiiti juba suvekuudel ning olulist süvenemist kevadeks. Madalates annustes (kuni 1200 IU) pikaajaline D-vitamiini profülaktika ei tõstnud vereseerumi 25(OH)D erinevalt 4000 IU manustamisega, kus efekt oli selgelt positiivne. Sama uuringu käigus teostatud füüsilise võimekuse testidel ei leitud uuringurühmades seoseid D-vitamiini defitsiidi ja füüsilise võimekuse vahel.
Doktoritöö tulemusena saame anda uusi soovitusi D-vitamiini defitsiidi profülaktikaks noortel meestel.
Dr Ulvi Vaher kaitses doktoritööd
 29. novembril 2024 kaitses Tartu Ülikooli Kliinikumi lastekliiniku üldpediaatria ja neuroloogia osakonna vanemarst-õppejõud Ulvi Vaher filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud doktoritööd “Epilepsy after ischemic perinatal stroke in term born children: neuroimaging predictors, clinical course and cognitive outcome” („Epilepsia ajaliselt sündinud perinataalse isheemilise insuldiga lastel: neuroradioloogilised tunnused, kliiniline kulg ja kognitiivsed kaugtulemused”).
29. novembril 2024 kaitses Tartu Ülikooli Kliinikumi lastekliiniku üldpediaatria ja neuroloogia osakonna vanemarst-õppejõud Ulvi Vaher filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud doktoritööd “Epilepsy after ischemic perinatal stroke in term born children: neuroimaging predictors, clinical course and cognitive outcome” („Epilepsia ajaliselt sündinud perinataalse isheemilise insuldiga lastel: neuroradioloogilised tunnused, kliiniline kulg ja kognitiivsed kaugtulemused”).
Juhendajad: radioloogia professor Pilvi Ilves (dr. med., TÜ kliinilise meditsiini instituudi radioloogiakliinik) ja radioloogia teadur Mairi Männamaa (PhD (pedagoogika), TÜ kliinilise meditsiini instituudi radioloogiakliinik)
Oponent: Heléne Sundelin (PhD), Department of Women's and Children's Health, Karolinska Instituut, Stockholm, Rootsi).
Kokkuvõte
Insult tekib umbes ühel juhul tuhande vastsündinu kohta, mis oma esinemissageduselt on teisel kohal võrreldes erinevate eaperioodidega. Perinataalne ehk sünnilähedases eaperioodis esinev insult võib tekkida erinevate aju veresoonte ummistuse tõttu ja selle tagajärjel kujunev ajukahjustus on erinev ja enamasti elukestev. Kõige sagedamini esineb ühe kehapoole halvatust, kõne hilistumist, õpiraskusi ja epilepsiat. Jääknähud on sageli kombineerunud, mis halvendab nii laste kui nende perede elukvaliteeti. Siiski pole siiani selge, millise insuldist põhjustatud kahjustuse korral on lapsed rohkem ohustatud epilepsiast ning kas epilepsiaga laste kognitiivne areng on samasugune kui neil lastel, kellel insuldi järgselt epilepsiat ei kujune.
Doktoritöö eesmärgiks oli uurida epilepsia tekkimist perinataalse insuldi järgselt, et esmalt tuvastada ajukahjustuse tunnused, mis on seotud epilepsia kujunemise ja kuluga ning teiseks uurida, kas epilepsiaga laste kognitiivne areng erineb ilma epilepsiata laste omast.
Uuringu tulemused näitasid, et erinevat tüüpi insuldi korral on epilepsia tekke risk, aeg ja kulg erinevad. Kõige kõrgem on epilepsia tekke risk lastel, kellel esines keskmise ajuarteri peamise haru sulgusest tingitud insult ning neil lastel võib epilepsia tekkida ka veel hilises noorukieas. Periventrikulaarse venoosse insuldi korral on epilepsia tekke oht väiksem, see tekib enamasti juba eelkoolieas, kuid neil lastel esineb rohkem epilepsia komplikatsioone. Epilepsiaga lastel esineb iseloomuliku mustriga aju subkortikaalse hallaine struktuuride kahjustus: kahjustusepoolsed talamus, naalduv ja sabatuum on väiksemad kui ilma epilepsiata lastel. Paljudel juhtudel oli epilepsia kulg haiguse alguses raske, kuid lapseea lõpuks olid kolmveerand lastest epilepsia hoogudest vabad ning pooled epilepsiaga lastest ei vajanud enam ka epilepsiavastast ravi. Üldine kognitiivne areng oli epilepsiaga lastel halvem kui ilma epilepsiata lastel. Samas näitas spetsiifiliste alatestide uuring, et järjestikuse töötluse ja õppimise ülesannetega said epilepsiaga lapsed sama hästi hakkama kui ilma epilepsiata lapsed.
Kokkuvõtvalt andsid uuringu tulemused teadmise, et epilepsia tekke riski, aega ja kulgu insuldi järgselt on võimalik ennustada ajukahjustuse iseloomu järgi magnetresonantstomograafilisel uuringul ning uurides laste kognitiivset profiili, saab epilepsiaga laste paremini säilinud kognitiivseid funktsioone kasutada arendusravis.
Kliinikumi Leht
Videokonkursi „Tehisaru võtab üle“ esikolmik
 Kliinikumi jõuluajale omaseks saanud loominguline videokonkurss andis võimaluse unistada ja fantaseerida, kuidas võiks tehisaru tegutseda tervishoius. Konkursist „Tehisaru võtab üle“ olid oodatud osa võtma kõik Kliinikumi töötajate kollektiivid, esitades loomingulisi tõlgendusi tehisaru tegutsemisest Kliinikumis või üldiselt tervishoius.
Kliinikumi jõuluajale omaseks saanud loominguline videokonkurss andis võimaluse unistada ja fantaseerida, kuidas võiks tehisaru tegutseda tervishoius. Konkursist „Tehisaru võtab üle“ olid oodatud osa võtma kõik Kliinikumi töötajate kollektiivid, esitades loomingulisi tõlgendusi tehisaru tegutsemisest Kliinikumis või üldiselt tervishoius.
Videokonkursile esitati 7 videoklippi, mille seast valisid Kliinikumi töötajad oma lemmikud. Kokku hääletas ligi 400 töötajat.
Esikoha võitis rahvahääletuse tulemusel 1. intensiivravi osakonna video, teise koha legendaarsed dr Kaarel Kree ja dr Romet Müür tehisaru täispika filmi treileriga ning kolmanda koha operatsiooniteenistuse teosega „Hasta la vista baby“.
Esikolmikut autasustatakse meeskonna enda valikul töökeskkonda rikastava seadmega, näiteks sporditrenažööri, kodumasina või mõne muu elektroonikaseadmega. Videokonkursi võlu ei piirdu üksnes auhindadega, vaid pakub võimalusi ka meeskondade ühisteks hetkedeks. Seda kinnitab operatsiooniteenistuse õendusjuhi Catline Võrgu arvamus: „Operatsiooniteenistuse film sündis soovist käsitleda tehisintellekti rolli meditsiinis humoorikas võtmes. Tahtsime näidata, kuidas tehnoloogia, mida me operatsiooniosakonnas igapäevaselt kasutame, võib ühel hetkel võtta ülemvõimu. Filmi muusika loodi tehisintellekti abiga. Operatsiooniteenistus osales konkursil esmakordselt, tuues kogu meeskonna – hooldajad, operatsiooniõed ja juhid – loominguliselt kokku. See ei olnud lihtsalt naljakas projekt, vaid ka võimalus tugevdada tiimitunnetust ja näidata, et isegi kõige tõsisemates kohtades meditsiinis nagu operatsiooniosakonnas on ruumi loovusele ja naerule.
Kliinikumi Leht
Kliinikumi anestesioloogia ja intensiivravi kliiniku juhiks valiti dr Veronika Reinhard

Tartu Ülikooli Kliinikumi anestesioloogia ja intensiivravi kliiniku juhi kohale asub järgmiseks neljaks aastaks dr Veronika Reinhard, kellel on pikaajaline kogemus nii erinevatel juhipositsioonidel kui ka erialasel ravitööl.
Anestesioloogia ja intensiivravi kliinik on Tartu Ülikooli Kliinikumi suurim üksus, kuhu kuulub kuus osakonda: anestesioloogia, 1. intensiivravi, 2. intensiivravi, 3. intensiivravi, lasteintensiivravi ja erakorralise meditsiini osakond rohkem kui 600 töötajaga. Kliinikumi ravijuhi dr Liis Salumäe sõnul on dr Veronika Reinhardi liitumine tegevjuhtimise tasandiga väga oodatud. „Dr Reinhard omab juhtimiskogemust nii 2. intensiivravi osakonna juhina, Tartu Kiirabi juhina kui ka Narva haigla anestesioloogia, intensiivravi ja erakorralise meditsiini kliiniku juhina. Lisaks oli tal võtmeroll Covid-19 kriisis intensiivravi ravitöö ümberkorraldamisel. Teine dr Reinhardi tugevus seisneb õpetamises – ta on olnud üks suurõnnetuse meditsiinilise lahendamise metoodika Eestisse toojatest ning seda entusiastlikult tutvustanud ja õpetanud,“ tutvustas dr Salumäe.
Dr Veronika Reinhard on lõpetanud Tartu Ülikooli residentuuri anestesioloogina, olles samas töötanud nii kiirabis kui ka erakorralise meditsiini osakonnas alates residentuuri algusaastast. Ta on arst, kellele on väga südamelähedane haiglaväline erakorraline meditsiin ja katastroofimeditsiin. Lisaks õpib dr Reinhard hetkel Tartu Ülikoolis strateegilist juhtimist.
Dr Veronika Reinhardi sõnul on tal väga hea meel, et teda valiti juhtima inspireerivat ja võimekat anestesioloogia ja intensiivravi kliiniku meeskonda. „Sean prioriteediks inimesed – nii meie kalleima vara, tööpere, rahulolu ning motiveeriva töökeskkonna tagamise kui ka patsiendi ja tema lähedaste heaolu. Parima ravi tagamiseks pean oluliseks jätkuvat koostööd Tartu Ülikooli ja teiste õppeasutustega, aga ka teiste ravi- ja teadusasutustega, et olla innovatiivsed ning usaldusväärsed, teistest sammu võrra ees,“ lausus dr Reinhard.
Dr Veronika Reinhard asub anestesioloogia ja intensiivravi kliiniku juhina ametisse 1. jaanuaril 2025. Ametiaja kestuseks on neli aastat, mis lõppeb 31. detsembril 2028.
Kliinikumi Leht
Embrüodiagnostika protseduur aitab täpsustada viljatusravi protsessi
 Embrüodiagnostika ehk raseduseelne testimine võimaldab uurida embrüote kromosoomi- ja geneetilist seisundit enne nende emakasse siirdamist, võimaldades valida välja kõige elujõulisemad embrüod ning andes suurema tõenäosuse terve lapse sünniks. Alates septembrikuust on võimalik Tartu Ülikooli Kliinikumi naistekliinikus protseduuri teha, pakkudes uut ja täpsemat kehavälise viljastamise võimalust, vähendades tulutute embrüosiirdamiste arvu.
Embrüodiagnostika ehk raseduseelne testimine võimaldab uurida embrüote kromosoomi- ja geneetilist seisundit enne nende emakasse siirdamist, võimaldades valida välja kõige elujõulisemad embrüod ning andes suurema tõenäosuse terve lapse sünniks. Alates septembrikuust on võimalik Tartu Ülikooli Kliinikumi naistekliinikus protseduuri teha, pakkudes uut ja täpsemat kehavälise viljastamise võimalust, vähendades tulutute embrüosiirdamiste arvu.
Kuna igast kehavälise viljastamise protseduurist ei teki edukat rasedust, on Kliinikumi naistekliiniku vanemarst-õppejõu ja viljatusravi keskuse juhi dr Aivar Ehrenbergi sõnul viljatusravis määravaks just võimalikult täpne embrüote hindamine. „Embrüo on varajane rakkude kogum, mis tekib pärast munaraku ja seemneraku ühinemist ehk munaraku viljastumist. Kehavälise viljastamise protseduuris luuakse embrüo laboritingimustes ning kui embrüo on hakanud arenema, jälgitakse selle arengut, et hinnata, milline embrüo võiks olla kõige elujõulisem ehk milline võiks anda parima võimaluse raseduseks ja lapse sünniks,” rääkis dr Ehrenberg. Embrüoid hinnatakse nende väliste tunnuste kaudu – kasvu kiiruse ja väljanägemise põhjal. „Kahjuks pole vaatluse teel võimalik eristada normaalse kromosoomide komplektiga embrüoid nendest, millel on üks või teine kromosoomihälve. Seetõttu siiratakse paratamatult ka selliseid embrüoid, millest last sündida ei saa,“ selgitas ta.
Embrüodiagnostika on mõeldud peamiselt kolmele patsiendirühmale. “Esimene rühm on 40. eluaastale lähenevad või vanemadki naised, kelle munarakud on madalama kvaliteediga ning rasestumise tõenäosus keskmisest väiksem, raseduse katkemise risk seevastu suurem. Teise grupi moodustavad need, kellel on korduvalt esinenud raseduse katkemisi ning kolmandasse rühma kuuluvad paarid, kus üks partneritest on konkreetse päriliku haiguse kandja, mis avaldub sageli alles haige lapse sündides,“ selgitas dr Ehrenberg. Just diagnostika läbinud embrüoid siirates on võimalik vältida haige lapse sündimist, vähendada raseduse katkemise riski ning lühendada rasestumiseni kuluvat aega. „Viiendal päeval pärast munaraku viljastamist eemaldatakse embrüolt kromosoomide või geenianalüüsiks mõned rakud ning embrüo külmutatakse. Kui rakuanalüüs kinnitab, et embrüo on siirdamiseks sobilik, sulatatakse see üles ning viiakse naise emakasse,” kirjeldas dr Ehrenberg.
Dr Ehrenbergi sõnul on kunstlik viljastamine tehnoloogiliselt keerukas ja emotsionaalselt kurnav teekond ühele naisele, kes soovib rasestuda. „Esimene samm on spetsialistide poole pöördumine teadmisega, et loomulikul teel rasestumine ei õnnestu. See võib tekitada nii vaimset kui füüsilist ebakindlust, millele järgneb ravimite kasutamise periood, kus on vaja teha kümneid süste ning mis põhjustavad hormonaalseid kõikumisi ja füüsilist ebamugavust munasarjade stimulatsiooni tõttu,” selgitas vanemarst-õppejõud. Seejärel tuleb läbida kirurgiline protseduur munarakkude kogumiseks, mida teostatakse üldnarkoosis.
Last soovivad naised peavad aga arvestama, et viljatusravi tulemused ei ole alati tagatud – positiivse rasedustestini jõuab vaid iga kolmas naine, sünnituseni aga iga neljas. „Eriti madal on õnnestumise tõenäosus vanematel naistel. Näiteks 40-aastastel jääb see vaid 10–15% piiresse, mis teeb protsessi vaimselt väga raskeks. Kuigi Tervisekassa katab kulud, vajab ravi mitmeid visiite, mis võib tähendada sagedast töölt puudumist ja lisastressi. Ka partneri tugi pole alati kindel, mistõttu naised võivad jääda oma muredega üksi,” selgitas dr Ehrenberg ning lisas, et pidev pinge viib patsiente tihti kurnatuseni ja ravi katkestamiseni. Isegi juhul, kui meditsiiniliselt võiks olla edulootust.
Embrüodiagnostika protseduuriks vajalik laserseade soetati Kliinikumi arendusfondi ja Tartu Ülikooli kliinilise meditsiini instituudi finantseerimisel.
Kliinikumi Leht
Meestekliiniku juht dr Kristjan Pomm: meeste suurim terviserisk on liigne kehakaal
 Novembrikuu on olnud pühendatud meeste tervisele, mille eesmärk on suurendada teadlikkust meeste terviseprobleemidest ja juhtida tähelepanu nende ennetamisele. Meeste tervise toetamiseks on oluline järgida pealtnäha lihtsat valemit, mis hõlmab endas tervislikku toitumist, regulaarset füüsilist aktiivsust, tasakaalu töö- ja puhkeaja vahel, tugevat sotsiaalset võrgustikku ning armastavat paarisuhet.
Novembrikuu on olnud pühendatud meeste tervisele, mille eesmärk on suurendada teadlikkust meeste terviseprobleemidest ja juhtida tähelepanu nende ennetamisele. Meeste tervise toetamiseks on oluline järgida pealtnäha lihtsat valemit, mis hõlmab endas tervislikku toitumist, regulaarset füüsilist aktiivsust, tasakaalu töö- ja puhkeaja vahel, tugevat sotsiaalset võrgustikku ning armastavat paarisuhet.
Tartu Ülikooli Kliinikumi meestekliiniku juhi dr Kristjan Pommi sõnul pole aga valem meeste jaoks alati kergesti rakendatav. „Ülekaalulisus, kõrge vererõhk ja alkoholi liigtarbimine on levinud probleemid, mis tekitavad riske nii südame-veresoonkonnahaiguste kui ka erektsioonihäirete osas. Liigne kehakaal ja vähene füüsiline aktiivsus on Eestis tõusvas trendis, mis kipuvad alandama nii üldist elujõudu kui ka hormonaalset tasakaalu, mis omakorda mõjutavad meeste suguelu ja vaimset heaolu,” selgitas dr Pomm, kelle sõnul on Eesti meeste praegune oodatav eluiga 74,5 aastat, mis jääb Euroopa Liidu keskmisest maha rohkem kui neli aastat. Ta lisas, et ülekaal suurendab lisaks südame-veresoonkonnahaigustele diabeedi, kroonilise neeruhaiguse, skeleti- ja lihaskonnahaiguste ja vähkkasvajate tekke tõenäosust. „Samas on ülekaal sageli siiski ennetetav,“ rõhutas meestekliiniku juht.
Eesti naiste oodatava eluea näitajast jäävad mehed alla üheksa aastaga, samuti pöörduvad mehed naistega võrreldes vähem tervisemuredega spetsialistide poole. Kui aga haigus on juba kaua kestnud või kaugele arenenud, võib see kaasa tuua enneaegse suremuse, mida oleks võimalik vältida. „Nii südame-veresoonkonna haigused, vähk kui ka vaimse tervise probleemid mõjutavad mehi üle kogu maailma. Neid haigusi on võimalik avastada palju varem, kuid alati ei osata sümptomeid seostada terviseprobleemiga ning lükatakse arsti poole pöördumist edasi. Meeste tervise kuu eesmärk ongi juhtida tähelepanu nendele haigustele ja julgustada mehi oma tervist kontrollima,” selgitas dr Pomm. Meestekliiniku juhi sõnul näitab Sotsiaalministeeriumi 2023. aasta uuring, et füüsilise tervise probleemide korral on abi otsimisel peamisteks takistusteks korralduslikud probleemid, nagu pikad järjekorrad, raha- ja ajapuudus ning ebasobivad vastuvõtuajad.
Lisaks korralduslikele raskustele ei soovi mehed sageli oma probleemidest rääkida – tihti tuntakse piinlikkust või ebamugavust või puudub usaldus spetsialisti pädevuse suhtes. Meestearsti poole pöördutakse dr Pommi sõnul peamiselt kolmel põhjusel. „Esiteks on sage mure, eriti vanemate meeste seas, urineerimishäired ning eesnäärmega seotud põletikud ja kaebused. Meeste teadlikkus nende probleemide osas on varasemaga võrreldes tõusnud ning ka perearstid suunavad mehi üha enam ennetavalt kontrolli. Teiseks tullakse meestearsti vastuvõtule viljakusprobleemidega ning kolmandaks pöördutakse seksuaalhäiretega seotud kaebustega,” rääkis meestekliiniku juht.
Arst tõi näiteks eesnäärmevähi, mille risk hakkab märgatavalt suurenema pärast 60. eluaastat, kuid mille eest ei ole kaitstud ka nooremad mehed. „On oluline mõelda, kuidas neid haigusi õigeaegselt avastada, anda asjakohaseid soovitusi ja teha vajalikud analüüsid, eriti meestele, kellel esineb perekondlikult kõrgem risk,” sõnas dr Pomm, kelle sõnul on mehe elus etapid, mil meestearsti võiks külastada ka siis, kui kaebusi pole: murdeeas, juhul kui on kahtlus, et kehaline areng pole vanusele vastav; 40. eluaasta paiku eesnäärme esmaseks kontrolliks ja edaspidi juba vastavalt tervisemuredele ja arsti soovitustele. Hiljemalt 40ndates eluaastates oleks mõistlik ka kontrollida üldise tervisega seotud näitajaid, et ennetada erinevaid terviseriske. Lähtuma peaksime selle juures nii perekondlikest kui tervisekäitumisega seotud riskiteguritest. „Samas näeme, et üldine meeste terviseteadlikkus järjest paraneb ja aruaamine, et hea tervis tagab ka hea hakkamasaamise elus, on paljudele kohale jõudnud,“ lisas meestekliiniku juht.
Selleks, et meestel oleks võimalikult mugav just neile suunatud tervishoiusteenustele pöörduda, tegutsevad Tartu Ülikooli Kliinikumi meestekliiniku keskused lisaks Tartule ka Tallinnas, Pärnus ja Narvas. Meestekliinik on suurim omataoline Balti- ja Põhjamaades, pakkudes kõrgeimal tasemel kompleksset abi kõigi meestehaiguste korral.
Kliinikumi Leht
Kliinikumi uued lineaarkiirendid parandavad vähiravi kättesaadavust
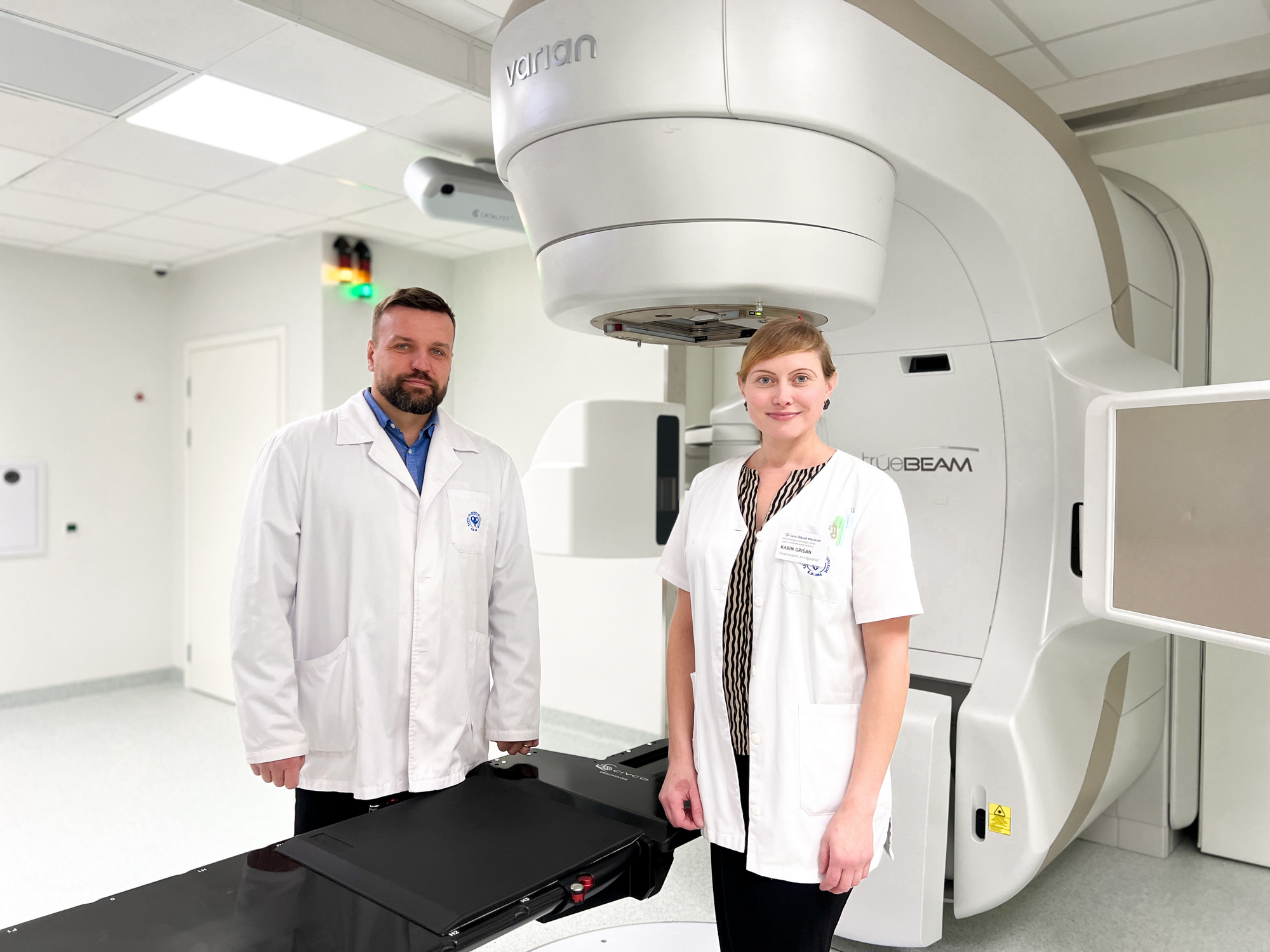 Novembris avatakse Tartu Ülikooli Kliinikumi kõigis neljas radio- ja onkoteraapia kiiritusravi punkris uued lineaarkiirendid. Uute lineaarkiirendite tulemusel paraneb ravi kättesaadavus, lühenevad ravijärjekorrad ning paraneb ravikvaliteet.
Novembris avatakse Tartu Ülikooli Kliinikumi kõigis neljas radio- ja onkoteraapia kiiritusravi punkris uued lineaarkiirendid. Uute lineaarkiirendite tulemusel paraneb ravi kättesaadavus, lühenevad ravijärjekorrad ning paraneb ravikvaliteet.
Kiiritusravi on üks vähiravi ravimeetoditest, mille eesmärk on mõjutada vähkkasvajat ioniseeriva kiirgusega. Tartu Ülikooli Kliinikumi radio- ja onkoteraapia osakonna juhi dr Karin Grišani sõnul on kiiritusravi efektiivne ja heade ravitulemustega ravimeetod. Nüüd on Kliinikumis kokku neli lineaarkiirendit, mis kõik on uue põlvkonna masinad ning võimaldavad viia läbi erinevaid maailmapraktikas kasutusel olevaid ravitehnikaid. „Sõltuvalt vähkkasvaja paikmest ja ravi eesmärgist võib kiiritusravi olla kas kombineeritud teiste ravimeetoditega või olla ainus ravimeetod. Suurel osal patsientidest näeb raviplaan ette kirurgilise ravi, kiiritusravi ja süsteemse ravi kombineerimist. Sealjuures on kiiritusravi osakaal vähiravis pidevalt kasvanud. Vähemalt 50% patsientidest peaks saama oma vähiravi teekonnal kiiritusravi rahvusvaheliste soovituste järgi,“ selgitas dr Grišan.
Kliinikumis tehakse aastas ligi 18 000 kiiritusravi protseduuri. Igapäevaselt ravitakse nii haiglas viibivaid kui ka ambulatoorselt käivaid patsiente, kokku 80–90 patsienti päevas. „Kiiritusravi protseduuride arv sõltub patsiendi haigusest ja ravi eesmärgist. See võib varieeruda 1 kuni 35 korrani. Kordade arv määratakse ravi planeerimise käigus, kui onkoloog teeb igale patsiendile individuaalse raviplaani, mis võtab arvesse vähkkasvaja alatüübi, ravi eesmärgi, eelnevalt saadud ravid, kasvaja lähedal olevate teiste organite anatoomia ning patsiendi muud riskifaktorid või kaasuvad haigused. Ravi planeerimise etapis viiakse läbi ka kompuutertomograafia uuring (KT) ning sõltuvalt haigusest lisaks magnetresonantstomograafia uuring (MRT) ja/või positronemissioontomograafia uuring (PET). Erinevad planeerimise uuringud ja nende kombineerimine on vajalik, et tagada võimalikult täpne kasvaja ja läheduses olevate teiste organite lokaliseerimine – selle tulemusel saab kasvaja vajaliku ravi ning kiiritusravi kõrvaltoimed on minimeeritud,“ tutvustas osakonnajuht.
Kiiritusravi punkriks nimetatakse ruumi, kus kiiritusravi seade asub ning Kliinikumis on neid lineaarkiirendite jaoks kokku neli. Kõigi nelja lineaarkiirendi tehnoloogia on väga kaasaegne, tagades, et kiiritusravi mõjuks vaid sellele piirkonnale, mis on raviplaanis ette nähtud. „Kiiritusravi protseduur võtab aega 15 minutist kuni 1 tunnini, millest suurem osa läheb patsiendi raviasendi ja raviplaani vastavuse kontrollimiseks erinevate piltide abil, kiiritusravi ise toimub ainult paar minutit. Uued kiiritusravi seadmed on varustatud spetsiaalsete abiseadmetega, mis tähendab, et kiiritus ei alga enne, kui vähkkasvaja asukoht on millimeetrise täpsusega leitud ning kiiritusravi radioloogiatehnik on pannud patsiendi õigesse asendisse,“ rääkis füüsik Markus Vardja. Ta lisas, et lineaarkiirendi juurde kuuluva kompuutertomograafiga saab tuvastada kasvaja liikumist ja selle suuruse muutumist ravi jooksul. Samuti asuvad raviruumis patsiendi keha pinda skaneerivad kaamerad, mis patsiendi asendi muutusest kohe märku annavad ning vajadusel ravi katkestavad „Neli lineaarkiirendit tagavad veelgi paremini kiiritusravi järjepidevuse,“ ütles füüsik.
Nii dr Karin Grišan kui ka füüsik Markus Vardja kinnitasid, et inimestel on veel hirme ja tõekspidamisi, mis tulenevad ajaloolistest müütidest. „Kiiritusravi on suhteliselt hästi talutav ravimeetod ning selle mõju on lokaalne, mis tähendab seda, et kui kiiritatakse näiteks rinda, siis kiirgus ei mõju vaagnapiirkonnale. Sellest tulenevalt on ka kõrvaltoimed iga kasvajapaikme korral erinevad ja sellest sõltuvad – see tähendab, et näiteks vaagna piirkonna kiiritusravi korral ei tule patsientidel juuksed ära. Niisamuti ei kiirga inimene pärast kiiritusravi protseduuri ning ta on ohutu teistele inimestele. Enamik patsientidest on võimelised paralleelselt kiiritusraviga käima tööl ja tegelema oma igapäevaelu toiminguid,“ rääkis osakonnajuht dr Karin Grišan. Müütide, hirmude ja eesootavate raviprotseduuride osas püüab kogu meeskond olla abiks patsiendi informeerimisel ja nõustamisel.
Dr Grišan paneb inimestele südamele, et vähiravi kõrval on olulisel kohal ka haiguste ennetamine ja varajane avastamine ning see on midagi, millesse saab iga inimene oma panuse anda. „Kahjuks esineb juhte, mil meie juurde suunatakse patsient juba kaugele arenenud vähkkasvajaga. Vähki haigestumine kasvab ning on ekslik mõelda, et vähkkasvajad tabavad vaid eakaid inimesi. Meie ravimeeskond näeb oma töös, et haigestuvad ka aina nooremad inimesed,“ lausus dr Grišan.
Kiiritusravi on meeskonna töö, kus kvaliteetse ravi läbiviimiseks on vaja iga väljaõppinud meeskonnaliiget: onkoloogi, meditsiinifüüsikut, kiiritusravi radioloogiatehnikut, hooldajat, inseneri, dosimetristi, õde-nõustajat ja sekretäri. Kokku töötab Kliinikumi radio- ja onkoteraapia osakonnas 127 inimest. Kiiritusravi tutvustamiseks toimub Tartu Ülikooli Kliinikumis 15. novembril konverents ning töötoad kiirendite töö tutvustamiseks.
Kliinikumi Leht
Kliinikumi külastavad Euroopa vähiravi tippeksperdid
 20.–21. novembril külastavad Tartu Ülikooli Kliinikumi kaheksa Euroopa vähiravi eksperti. Üheks külaskäigu eesmärgiks on saada ülevaade sellest, milline on vähiravi hetkeolukord Kliinikumis ja Eestis ning teiseks seada ühised sihid aastaks 2030 üle kogu Euroopa.
20.–21. novembril külastavad Tartu Ülikooli Kliinikumi kaheksa Euroopa vähiravi eksperti. Üheks külaskäigu eesmärgiks on saada ülevaade sellest, milline on vähiravi hetkeolukord Kliinikumis ja Eestis ning teiseks seada ühised sihid aastaks 2030 üle kogu Euroopa.
Välisvisiidile tulevad vähiravi ja teadusuuringute eksperdid kogu Euroopast – Karolinska Ülikooli Haiglast ja Uppsala ülikoolist Rootsis, Vall d´Hebroni Ülikooli Haiglast ja onkoloogia instituudist Hispaaniast, Oslo Ülikooli Haiglast Norras, Turu rakenduskõrgkoolist Soomes, Jules Bordet Instituudist Belgias, Euroopa Vähiuuringute ja Ravi Organisatsioon (EORTC) Belgiast. Visiidi juhtivekspert ja esimees on Eva Jolly, Karolinska vähikeskuse juhtiv koordinaator Rootsis.
Kohtumine toimub projekti CCI4EU (Comprehensive Cancer Infrastructure for Europe) raames, mille Eestipoolne juhtiv uurija on Tartu Ülikooli Kliinikumi vähikeskuse juht dr Lenne-Triin Kõrgvee. Projekti eesmärgiks on 2030. aastaks tagada võrdse kvaliteediga diagnostika ja ravi igas haiglas ja liikmesriigis ning kaotada erisused teadusuuringute tasemes, innovatsioonis ning ravikvaliteedis nii riikide vahel kui ka riikide siseselt.
Tänaseks on projekti kaasatud valmiva tegevuskava elluviimiseks kõik Eesti vähiraviga seotud haiglad ning partnerasutused – Tartu Ülikooli Kliinikum, Põhja-Eesti Regionaalhaigla, Ida-Tallinna Keskhaigla, Tallinna Lastehaigla, Tartu Ülikool, Tallinna Tehnikaülikool, Sotsiaalministeerium, Tervisekassa, Tervise Arengu Instituut, Eesti Vähiliit ja Eesti Vähikeskus. Esimesel välisekspertide visiidil osalevad lisaks Kliinikumi patsientide nõukoja, Saaremaa vähipatsientide ühingu, Eesnäärmevähi Patsientide Liidu, Läänemaa Vähiühingu ja Eesti Vähihaigete Laste Vanemate Liidu esindajad.
Kokku toimub Eestis kolm kohtumist, esimene neist Kliinikumis, kus toimuvad intervjuud erinevate organisatsioonide ja liitude esindajatega. Intervjuude käigus soovitakse saada kõikehõlmav ülevaade sellest, milline on hetkeolukord Eesti vähipatsientide raviteekondade osas, vähialases teadustöös ning üle-Eestilise koostöö osas nii vähi diagnostika, ravi, palliatiivravi kui ka kliinilise ja baasteaduse vallas. Lisaks intervjuudele toimuvad ringkäigud ning kohapealsed vestlused ka veel Kliinikumi hematoloogia-onkoloogia kliiniku osakondades, palliatiivravi osakonnas, meditsiinilistes teenistustes, Tartu Ülikooli bio- ja siirdemeditsiini instituudis.
Väliseksperdite kolme visiidi järel koostatakse riiklik tegevuskava, mis on aluseks edasisteks tegevusteks üle-eestilise vähivõrgustiku loomiseks ja üleriigiliste raviteekondade optimeerimiseks.
Kliinikumi Leht
Sterilisatsiooniosakonnata haiglas operatsioone läbi viia ei saaks
 Operatsioonitoas on elutähtis, et kõik seadmed ja instrumendid oleksid täiesti puhtad ehk steriliseeritud – vabad mikroobidest, tolmukübemetest ja koerakkudest. See tagab operatsioonide läbiviimise täielikus puhtuses. Uuenenud Tartu Ülikooli Kliinikumi G-korpuse sterilisatsiooniruumis toimuvad kõikide meditsiinitarvikute hooldustööd alates kasutatud instrumentide vastuvõtust kuni steriilsete instrumentide väljastamiseni.
Operatsioonitoas on elutähtis, et kõik seadmed ja instrumendid oleksid täiesti puhtad ehk steriliseeritud – vabad mikroobidest, tolmukübemetest ja koerakkudest. See tagab operatsioonide läbiviimise täielikus puhtuses. Uuenenud Tartu Ülikooli Kliinikumi G-korpuse sterilisatsiooniruumis toimuvad kõikide meditsiinitarvikute hooldustööd alates kasutatud instrumentide vastuvõtust kuni steriilsete instrumentide väljastamiseni.
Operatsiooniteenistuse juhi dr Alo Rulli sõnul viiakse Kliinikumis igapäevaselt läbi keskmiselt 75–80 operatsiooni, mistõttu oli vaja 16 aastat vana osakonda tehniliselt uuendada. „Osakonnas puhastatakse, kuumutatakse ja pakendatakse instrumente operatsioonitubadesse, mida on meil kahe korpuse peale kokku 24. Möödunud aasta augustis avati C-korpuse all olev sarnane, kuid väiksem, sterilisatsiooniosakond, mis nüüd koos uuenenud G-korpusega on oma võimekuselt parim Eestis,“ rääkis dr Rull. „Kaasaegsete tingimustega steriliseerimisruumis on nüüd kuus pesurit, kaks suurpesurit ja viis autoklaavi, mis said endale nimed sterilisatsiooni osakonda panustanud inimeste seast,” rääkis operatsiooniteenistuse direktor, lisades, et pesurid nimetati naiste nimede järgi ning suuremad pesurid ja autoklaavid kannavad meeste nime. Kliinikumis steriliseeritakse päevas umbes 300–400 operatsioonikomplekti, kus igas komplektis võib olla 10–100 instrumenti.
Et mitte ohustada patsiente, tuleb puhta keskkonna nimel operatsiooniteenistuse reeglitest rangelt kinni pidada. „Operatsiooniteenistus jaguneb lihtsustatult kaheks: mustaks ja puhtaks pooleks. Mustal poolel võib liikuda tavariietes, kuid puhtale poolele pääseb ainult spetsiaalses operatsiooniriietuses, mis hõlmab juuste kinnikatmist, maski kandmist ja kummist jalanõude kasutamist,” märkis dr Rull.
Kuidas aga täpsemalt jõuavad operatsioonilaualt instrumendid puhastamisele ning seejärel uuesti kasutusse, selgitas operatsiooniteenistuse sterilisatsiooni osakonnajuhataja Irene Vesterinen. „Kohe pärast lõikuse toimumist viiakse kasutatud instrumendid sterilisatsiooniosakonna mustale poolele. Seal otsustavad töötajad, millist puhastusprotsessi instrumendid vajavad ning kas eelpesu on vajalik. Seejärel läbivad instrumendid pesuri, kus pesutsükkli ajal instrumendid desinfitseeritakse ja kuumutatakse 90 kraadini, mis aitab hävitada enamik baktereid,” selgitas Vesterinen.
Kui seadmed on kontrollitud, komplekteeritud ja pakendatud, liiguvad need edasi autoklaavi, kus on kõrge kuumus, rõhk ja vaakum, mis hävitab pindadelt viimased mikroobid. „Autoklaavides kasutatakse sterilisatsiooniprotsessi käigus ülerõhku vahemikus 1–3 baari. Levinud rõhk on 2 baari, mis vastab umbes 121 °C temperatuurile, samas kui 3 baari rõhu juures tõuseb temperatuur 134 °C-ni. Rõhu ja temperatuuri kombinatsioon tagab tõhusa mikroorganismide hävitamise steriliseerimise käigus,“ rääkis Vesterinen. Tema sõnul rakendatakse vaakumit tsükli alguses, et eemaldada kambrist õhk, mis võiks takistada aurul kõigi pindade ühtlast ja efektiivset steriliseerimist. Tsükli lõpus kasutatakse vaakumit kiiremaks kuivatamiseks, eemaldades jääkniiskuse ja tagades steriliseeritud instrumentide kiirema kasutusvalmiduse. Steriliseeritud komplektid avatakse alles operatsioonisaalis.
Instrumentide seas on näiteks skalpellisabad, Adsoni käärid, pintsetid, niidikäärid ning ortopeedilised saed ja akutrellid, mis kõik peavad läbima põhjaliku puhastuse ja steriliseerimisprotsessi. Kliinikumi meditsiinitarvikute puhtuse eest hoolitsevad 30 töötajat ning töö käib osakonnas ööpäevaringselt. „Meie osakonna töötajad peavad olema valmis igal hetkel reageerima, mistõttu on meil ka ööpäevaringne valve. Instrumentide komplektid on väga spetsiifilised, eriti ortopeedilise trauma operatsioonidel. On olukordi, kus ühte ja sama komplekti vajatakse mitmele järjestikusele patsiendile ning see tingib vajaduse, et sterilisatsioon on pidevalt töös,“ kirjeldas Vesterinen.
2023. aastal rajati Kliinikumi C-korpusesse ka Eesti moodsaim vertikaalladu Kardex, mis on loodud operatsiooniteenistuse steriilsete vahendite, tarvikute ja apteegikaupade ladustamiseks ning transpordiks. Täielikult automatiseeritud ja IT-süsteemi kaudu juhitav Kardex võimaldab tõhusat varude haldust, ruumi optimaalset kasutamist ning kauba kiiret kättesaadavust. Samuti parandab süsteem ergonoomikat ja töötajate ohutust.
Kliinikumi Leht
Vaktsineerimata lapsed satuvad läkaköha tõttu haiglasse
 Läkaköha on väga nakkav hingamisteede infektsioonhaigus, mida põhjustab bakter Bordetella pertussis. Piisknakkuse teel leviva haiguse peamiseks tunnuseks on hoogudega kulgev köha, mis võib kesta nädalaid või isegi kuid. Läkaköha võib põhjustada tõsiseid vaevusi igas vanuses inimesel, kuid eriti raskelt põevad haigust vaktsineerimata imikud ja väikelapsed.
Läkaköha on väga nakkav hingamisteede infektsioonhaigus, mida põhjustab bakter Bordetella pertussis. Piisknakkuse teel leviva haiguse peamiseks tunnuseks on hoogudega kulgev köha, mis võib kesta nädalaid või isegi kuid. Läkaköha võib põhjustada tõsiseid vaevusi igas vanuses inimesel, kuid eriti raskelt põevad haigust vaktsineerimata imikud ja väikelapsed.
Eelkõige lastehaigusena tuntud läkaköha vastu vaktsineeritakse Eestis lapsi ja noorukeid vastavalt riiklikule immuniseerimiskavale, manustades esmase kaitse saamiseks kolm annust vaktsiini esimesel eluaastal ning seejärel kolm tõhustusannust. Tartu Ülikooli Kliinikumi lastekliiniku ägedate infektsioonide osakonna vanemarst-õppejõu ja osakonnajuhi dr Piia Jõgi sõnul on viimastel aastatel Eestis läkaköha vaktsineerimisega hõlmatus olnud madal, alla 90%, ja 2023. aastal koguni 73%, mis on toonud kaasa tagajärgi, kus vaktsineerimata lapsed on raskekujulise haiguse tõttu vajanud haiglaravi. „Koroonapandeemia isolatsioonimeetmed vähendasid läkaköha levikut aastatel 2020–2022, kuid alates 2023. aasta suvest on haigestumus erinevates Euroopa riikides suurenenud ning on teatatud ka uutest puhangutest. Selle aasta augustis ja septembris on raskekujulise läkaköha tõttu hospitaliseeritud lastekliinikusse kolm last, kellest kõik on olnud vanemate soovil vaktsineerimata,” rääkis vanemarst-õppejõud.
Dr Jõgi sõnul võib alla 3-kuuste imikute jaoks, kes on läkaköha vaktsiini manustamiseks liiga noored, läkaköha lõppeda surmaga. Seetõttu on alates 2012. aastast paljudes riikides hakatud vaktsineerima rasedaid, et pakkuda ohutut ja tõhusat kaitset nii emale kui ka vastsündinule. „Eestis ei ole hetkel ametlikku rasedate läkaköha vastase vaktsineerimise soovitust, kuid uuringud näitavad, et see on väga tõhus ja ohutu meetod imikute läkaköhasse haigestumise ja suremuse ennetamiseks. Seetõttu peaksid kõik lapseootel pered olema sellest võimalusest teadlikud ning tervishoiutöötajad peaksid võimaldama rasedatele vaktsineerimist läkaköha vastu,“ sõnas dr Jõgi. Läkaköha läbipõdemine ega ka vaktsineerimine ei anna küll eluaegset immuunusust ning sellest tulenevalt võib haigust põdeda korduvalt, kuid vaktsineeritud inimesed põevad haigust enamasti kergelt.
Läkaköha kulgeb tavaliselt kolmes etapis, kus haiguse sümptomid ja raskusaste muutuvad. Esimene etapp on katarraalne staadium, kus haigus kulgeb hingamisteede viirushaigustele iseloomulike sümptomitega – kerge köha, ninakinnisus, nohu ja kurguvalu. „Aja jooksul köha tugevneb ja muutub sagedasemaks, kuid kõrget palavikku tavaliselt ei esine. See staadium kestab umbes 1–2 nädalat,” selgitas dr Jõgi. Teine etapp, paroksüsmaalne staadium, on haiguse kõige raskem periood, kuna köhahood muutuvad väga tugevaks ja sagedaseks. „Köhahood võivad lõppeda oksendamisega ning kõõksuva heliga pikal sissehingamisel. Paroksüsmaalne staadium kestab tavaliselt 2–8 nädalat,” lisas vanemarst-õppejõud. Kolmandaks etapiks on paranemisstaadium, mille käigus muutuvad köhahood harvemaks ja kergemaks. Dr Jõgi sõnul võib paranemine võtta aega, kuid järk-järgult muutub köha harvemaks ja kergemini talutavaks.
Läkaköha kahtluse korral on kõige kiirem ja spetsiifilisem esmane uuring ninakaape PCR-analüüs, millega saab otseselt tuvastada bakteri olemasolu ninaneelu limas. Läkaköhaga haiged peavad jääma isolatsiooni kuni 14 päevaks alates sümptomite algusest või kuni 48 tunniks pärast adekvaatse antibiootikumravi algust. „Antibiootikumiravi määratakse kuni 14 päeva jooksul köha algusest, kuna hilisem ravi ei muuda haiguse kulgu ega takista oluliselt haigustekitaja ülekannet teistele inimestele. Läkaköha korral tehakse Terviseameti spetsilisti poolt kindlaks haige lähikontaktsed ja vajadusel määratakse neile ennetav antibiootikumravi, et vähendada haigustekitajate ülekannet ja kaitsta riskirühmi,” rääkis dr Jõgi.
Kliinikumi Leht
Kliinikum ja Tervisekassa tuletavad meelde, et üks otsus võib päästa palju elusid
 Euroopa Nõukogu üleskutsel tähistati 5. oktoobril Euroopas doonorluse päeva. Igal aastal loovutab maailmas oma elundeid siirdamiseks enam kui 40 tuhat inimest, tänu kellele tehakse üle 150 tuhande elundisiirdamise. Sellest hoolimata suureneb aasta-aastalt uut elundit vajavate patsientide arv.
Euroopa Nõukogu üleskutsel tähistati 5. oktoobril Euroopas doonorluse päeva. Igal aastal loovutab maailmas oma elundeid siirdamiseks enam kui 40 tuhat inimest, tänu kellele tehakse üle 150 tuhande elundisiirdamise. Sellest hoolimata suureneb aasta-aastalt uut elundit vajavate patsientide arv.
Elundisiirdamine on tänaseks juba seitsekümmend aastat vana elupäästev ravimeetod – esimene õnnestunud elundisiirdamine viidi läbi 1954. aastal Ameerikas. „Üle kogu maailma tehakse igal aastal üle 150 000 elundisiirdamise, ent sellest hoolimata suureneb aasta-aastalt uut elundit vajavate patsientide arv. Vaatamata biotehnoloogia kiirele arengule ei ole lõppstaadiumis elundipuudulikkuse korral siiani inimpäritolu elundite siirdamisele paremat alternatiivi. Seega on elundisiirdamine võimalik ainult läbi inimeste hea tahte,“ selgitas Tartu Ülikooli Kliinikumi transplantatsioonikeskuse direktor dr Virge Pall. Ta lisas, et täna jääb paljudele patsienditele elundisiirdamine siiski unistuseks. „Ainuüksi Euroopas sureb iga päev keskmiselt 19–20 inimest, kelle elu oleks võinud jätkuda, kui vajalikul hetkel oleks olnud võimalik siirata doonorelund,“ rõhutas Pall.
Eesti elundisiirdamiste ajalugu ulatub tagasi 1968. aasta detsembrisse, mil Tartus tehti esimene neerusiirdamine. Sellest ajast tänaseni on Tartu Ülikooli Kliinikumis kui Eesti ainsas elundisiirdamiskeskuses teostatud kokku ligi 1700 neeru-, maksa-, kõhunäärme- ja kopsusiirdamist. Uue elundi ootel on 80 patsienti. Virge Palli sõnul on siirdamine meditsiinivaldkond, kus kõik ei sõltu ainult arstide teadmistest ja oskustest. „Iga elupäästev siirdamine saab alguse otsusest olla elundidoonor. Doonorelundite nappuse kõige olulisem põhjus on inimeste teadmatus ning sellest lähtuvad ekslikud eelarvamused ja tõekspidamised,“ rõhutas transplantatsioonikeskuse direktor.
Tervisekassa terviseportaali tootejuhi Evgeni Nikolaevski sõnul on eelmise aasta novembri lõpul valminud veebipõhine terviseportaal teinud elundidoonorluse tahteavalduse täitmise inimesele väga mugavaks. „Tänase seisuga on Eestis enam kui 53 tuhat inimest andnud nõusoleku olla elundidoonor. Meie ootus ja lootus on, et ühel päeval ületab elundidoonorite arv 100 tuhande piiri. Taotluse tegemine võtab minut kuni kaks, aga võib tulevikus kinkida kellelegi täiendavaid eluaastaid,“ ütles Nikolaevski.
Euroopa rakkude, kudede ja elundite doonorluse ning siirdamise päeva tähistamise eesmärk oli pöörata suuremat tähelepanu sellele arstiteaduse valdkonnale, tõsta elanikkonna teadlikkust ja austada ning tänada kõiki doonoreid ning nende lähedasi. Ühtlasi oli see päev pühendatud ka kõigile neile meedikutele, kes selles valdkonnas igapäevaselt töötavad. Päeva „One decision, so many saved lives“ eestvedajaks on igal aastal erinev Euroopa Liidu liikmesriik, tänavu on võõrustajaks Leedu.
Teemale tähelepanu juhtimiseks ja toetuse avaldamiseks valgustati 4.–6. oktoobril paljud hooned ja rajatised üle Euroopa rohelistesse toonidesse, süüdatakse mälestusküünlaid, korraldatakse kultuuri- ja spordiüritusi, peetakse teaduskonverentse – tunnustamaks kõiki, tänu kellele on doonorelunditega päästetud paljude inimeste elusid. „On äärmiselt oluline, et info doonorlusest ning selle meditsiinilistest, eetilistest ja õiguslikest aspektidest jõuaks iga inimeseni, et sellele mõeldaks ja sellest oma lähedastega räägitaks,“ sõnas Virge Pall.
Eestis on elundidoonorluse elektroonilise tahteavalduse täitmine lihtne – kõik täisealised inimesed saavad seda teha terviseportaalis www.terviseportaal.ee. Menüüst tuleb valida tahteavaldused ning märkida oma otsus ja kinnitada see digiallkirjaga. Allkirjastatud tahteavaldust saab terviseportaalis alati muuta.
Kliinikumi Leht
India Orthonova haigla tegevjuht ja ortopeed käis Kliinikumis stažeerimas
 Oktoobri esimestel päevadel võõrustas Tartu Ülikooli Kliinikumi ortopeediakliinik dr Harprit Singh´i, kelle koduhaiglaks on Põhja-Indias asuv Orthonova haigla. Nii haigla ise kui ka dr Singh on spetsialiseerinud liiges- ja traumahaiguste ravile.
Oktoobri esimestel päevadel võõrustas Tartu Ülikooli Kliinikumi ortopeediakliinik dr Harprit Singh´i, kelle koduhaiglaks on Põhja-Indias asuv Orthonova haigla. Nii haigla ise kui ka dr Singh on spetsialiseerinud liiges- ja traumahaiguste ravile.
Kliinikumi ortopeediakliiniku ülemarst-õppejõu prof Aare Märtsoni sõnul oli väliskolleegi Tartu külastamise eesmärk saada kogemusi just Kliinikumis kui kompetentsikeskuses ning õppida erialaseid pisinüansse liigeste endoproteesimisel.
Dr Singh osales mitmetel operatsioonidel ning sai osa ka erakorralise ortopeedia osakonna suurest visiidist. Prof Märtsoni sõnul on dr Singh teinud tuhaneid lõikusi ning viibinud mitmetes teistes Euroopa haiglates, kuid Kliinikumis avaldas talle muljet nii haiglakompleks ja kaasaegsed ruumid, nende puhtus, aga ka meeskonnatöö operatsioonisaalis.
Kliinikumi Leht

