Lootuslilled rinnavähiga patsientidele
 Alates 15. oktoobrist, ülemaailmsest rinna tervise päevast, alustasid Tartu Ülikooli Kliinikumi onkoloogid lootuselillede karpide jagamist rinnavähidiagnoosi saanud patsientidele.
Alates 15. oktoobrist, ülemaailmsest rinna tervise päevast, alustasid Tartu Ülikooli Kliinikumi onkoloogid lootuselillede karpide jagamist rinnavähidiagnoosi saanud patsientidele.
Igal aastal saab rinnavähi diagnoosi Eestis üle 800 naise, kelle elu see mõjutab. Selleks, et pakkuda naistele nende raviteekonnal tuge, algatas hematoloogia-onkoloogia kliiniku vanemarst-õppejõud dr Kersti Kallak info- ja toetuskarpide projekti. „Karbis on paberist valmistatud lill koos toetavate ja julgustavate sõnumitega. Karbi pinnale on trükitud teave erinevate eestikeelsete rinnavähi teemaliste veebilehtede kohta. Lisaks on karbil varasemate patsientide toetavad sõnumid, mis on suunatud uutele rinnavähi diagnoosi saanud patsientidele. Karbi annab patsiendile üle onkoloog,” selgitas dr Kallak.
Eestis on rinnavähk naiste seas kõige levinum pahaloomuline kasvaja. Dr Kersti Kallaku sõnul on rinnavähi diagnoos stressirohke ja hirmutav kogemus, mis mõjutab lisaks naise füüsilisele tervisele ka vaimset tervist. „Lootuselillelt leiab informatsiooni ka erinevate tugivõimaluste kohta, mis aitavad naisi nii igapäevaelu küsimustes kui suunavad ka kasulike materjalideni,” rääkis dr Kallak, kelle sõnul paranevad enamik patsiente rinnavähist ning just seda lootust kannab edasi karbis olev teave.
Rinnavähi haigestumise risk on tihedalt seotud keskkonna- ja elustiilifaktoritega, mis mängivad olulist rolli haiguse ennetamises ja kordumise vältimises. Rinnavähi avastamises ja rinnamuutuste märkamises on oluline roll naistel endal. „Kui teile tuleb sõeluuringu kutse või te märkate ise oma rindades mingeid muutusi, pöörduge kindlasti oma arsti poole, mammograafia uuringule või lähimasse rinnakabinetti,“ rõhutas dr Kallak.
Kliinikumi Leht
Alkoholisõltuvus kujuneb välja hiilivalt
 Alkoholisõltuvus on tõsine ja sageli märkamatuks jääv haigus, mis võib viia töökoha kaotuse, pere lagunemise ning tõsiste terviseprobleemideni. Kuigi alkoholi tarvitamine noorte seas on vähenenud, püsib see probleem täiskasvanud elanikkonnas ning on üha enam levinud pereinimeste seas.
Alkoholisõltuvus on tõsine ja sageli märkamatuks jääv haigus, mis võib viia töökoha kaotuse, pere lagunemise ning tõsiste terviseprobleemideni. Kuigi alkoholi tarvitamine noorte seas on vähenenud, püsib see probleem täiskasvanud elanikkonnas ning on üha enam levinud pereinimeste seas.
Alkoholisõltuvus on märkimisväärne probleem, mis mõjutab suurt osa tööealisest elanikkonnast. Statistika näitab, et Eestis on alkoholisõltuvuse levimus kõrgem kui Euroopa Liidus keskmiselt: naiste seas 2% (võrreldes EL keskmisega 1,5%) ja meeste seas koguni 11% (EL-s keskmiselt 5,4%). Kliinikumi psühhiaatriakliiniku sõltuvushäirete keskuse juhi, dr Teelia Rolko sõnul on sõltuvushäirete keskusesse pöördujate keskmine vanus 42 aastat ning enamik neist on pereinimesed, mitte ühiskonnast välja langenud inimesed. „Sageli kestab sõltuvuskäitumine keskmiselt 6–10 aastat enne, kui tullakse abi otsima. Meie ühiskonnas ja peredes on alkoholi liigtarvitamine endiselt väga normaliseeritud, mistõttu on raske nii inimesel endal kui ka tema lähedastel õigel hetkel märgata, et alkoholi kasutamine väljub kontrolli alt,” rääkis dr Rolko. Tema sõnul jõutakse spetsialistideni tihti alles siis, kui elukaaslane on soovinud sõltlasega suhte lõpetada või on see juba lõppenud.
Arsti sõnul on alkoholisõltuvuse tekkimist põhjalikult uuritud, kuid selle tekke taga pole üht kindlat põhjust, vaid pigem langevad kokku mitmed ebasoodsad tegurid nagu geneetilised, psühholoogilised ja keskkondlikud mõjud. „Näiteks on alkoholisõltlaste lastel neli korda suurem risk sõltuvushäirete tekkeks võrreldes üldpopulatsiooniga. Uuringud on näidanud, et lapsevanemate positiivne suhtumine alkoholi või uimastite tarvitamisse suurendab nende lastel tõenäosust tarvitamise alustamiseks,” märkis arst-õppejõud. Veel on leitud, et abikaasad või elukaaslased tarvitavad sageli sarnaseid psühhoaktiivseid aineid ning ühe partneri ainete kuritarvitamine ennustab teise partneri kuritarvitamist. Näiteks võib naistel kujuneda alkoholisõltuvus alkoholi liigtarvitava mehe kõrval.
Sõltuvushäirete tekkimise risk on kõrgem siis, kui esinevad kaasuvad psüühikahäired, nagu ärevushäired, depressioon, aktiivsus-tähelepanuhäire ja isiksushäired. „Sõltuvusse langemine on seoses isiksuseomadustega, mis võivad viia kergemini sõltuvushäirete kujunemiseni. Üldiselt on nendeks kõrge uudsusjanu, vähene kahjude vältimine, negatiivsed tunded, liigselt tasule või preemiale orienteeritus ning impulsiivsus,” lisas dr Rolko. Alkoholisõltlased on sageli väga osavad oma probleemi varjamises, suutes veenda nii ennast kui ka teisi, et nende käitumine on täiesti normaalne. „Paljud patsiendid, kellega olen vestelnud, ütlevad, et nad ei saanudki aru, millal alkohol hakkas nende elu segama. Sõltlased on harjunud alkoholi peitma enda lähedaste eest ning seda salaja jooma, oodates millal pereliikmed magama lähevad või eraldudes üksi majapidamistöid tegema,” rääkis sõltuvushäirete keskuse juht.
Näiteks tõi koroonapandeemia kaasa alkoholi liigtarvitamise kasvu paljude inimeste seas, sest inimestel oli võimalus olla kodus, nad ei pidanud sõitma autoga ega kohtuma inimestega töökohal. Seetõttu oli lihtne sõltuvust ka varjata. „Kuna sõltlaste enda lõhna- ja maitsetaju on vähenenud, on nad sageli veendunud, et ümbritsevad ei saa nende aru alkoholi tarvitamisest. Tegelikult inimesed, kes ei tarvita alkoholi või teevad seda harva, tajuvad alkoholi lõhna väga hästi, kuid lähedased võivad selle ütlemata jätta, et vältida järjekordset konflikti. See tekitab sõltlasele tunde, et keegi ei märka ja ei saa aru,” rääkis dr Rolko, lisades, et kui inimesel ei lasta tajuda tema käitumisest tingitud negatiivseid tagajärgi, siis ei ole tal põhjust ka muutuda. „Lähedased pigistavad tihti silma kinni, aidates sõltuvushäirest tingitud kahjusid leevendada. Näiteks maksavad ära sõltlase võlad või helistavad perearstile, et leida pohmelli põdemiseks aktsepteeritavam haigus, mille tõttu ei saa mees või naine tööle minna ning küsitakse töövõimetuslehte,” sõnas ta.
Kõige tõhusamaks sõltuvuse raviks peetakse ravi- ja teraapiasekkumisi läbi kognitiiv-käitumisteraapia, pereteraapia või 12-sammu programmi. „Väga tihti on sõltuvushäiretega patsientide enda soov “juua nii nagu kõik normaalsed inimesed” ning neil on raske leppida teadmisega, et nende aju on muutunud ja ei ole enam suuteline õigel hetkel tarvitamist lõpetama. Ükski ravim ei ravi tegelikult alkoholisõltuvust välja, vaid aitab toetada kainuse hoidmist või toime tulla tugevate alkoholitungidega. Ravimid on toetavad eriti ravi esimestel kuudel, mil tagasilanguse risk on kõige suurem,” rääkis dr Rolko. Arst lisas, et tegemist on faasiga, kus ajul tuleb ilma alkoholita toime tulla ja mis toob endaga kaasa mitmeid väljakutseid, millega tuleb võidelda: närvilisus, magusaisu tõus, unehäired, ärevus ja tugev soov alkoholi järele. Lisaks kõigele sellele tuleb samal ajal elada oma elu edasi ja toime tulla stressirohkete olukordadega, mida võib elus ette tulla.
Kliinikumi psühhiaatriakliiniku sõltuvushäirete keskuses on sõltlaste statsionaarseks raviks 15 voodikohta, kuhu suunatakse patsiendid, kellel esinevad rasked võõrutusseisundid, nagu alkoholi tarvitamise lõpetamisel tekkinud tugevad värinad, oksendamine, tasakaaluhäired, krampide oht või kui ambulatoorne ravi ei ole tulemusi andnud. Käesoleval aastal on alkoholisõltuvuse ravi rahastamise üle võtnud Tervisekassa ning ravi saavad ka ravikindlustuseta isikud.
Kliinikumi Leht
Kliinikumi patsientide rahulolu ambulatoorsete tervishoiuteenustega
2024. aasta aprillikuus toimus Tartu Ülikooli Kliinikumi ambulatoorsete patsientide rahulolu-uuring, mille eesmärk oli välja selgitada patsientide kogemused ja rahulolu ambulatoorsete teenustega ning võtta arvesse patsientide ettepanekuid ambulatoorse töö korraldamisel. Lisaks Kliinikumile viidi rahuloluküsitlus läbi ka teistes haiglates – kokku 14 raviasutuses. Uuringus osales üle Eesti kokku 19 647 patsienti. Küsitluse eesmärgiks oli teada saada, kuidas patsiendid hindavad neile osutatud tervishoiuteenust.
Kliinikumis osales küsitluses 6044 patsienti, kes käisid sel ajaperioodil arsti, õe või ämmaemanda vastuvõtul. Küsimustikku oli võimalik täita elektroonselt saadetava lingi kaudu 3–4 päeva jooksul pärast vastuvõtu toimumist. Enamus tagasisidest, 82% anti arsti vastuvõtule, 12% õe ja 6% ämmaemanda vastuvõttudele. Küsitletud patsientidest moodustasid naised 65% ja mehed 35%. Vanuse järgi jaotuses oli alla 15aastaseid 5%, 15–44 aasta vanuseid 33%, 45–66 aasta vanuseid 39% ja 65aastaseid või vanemaid 23%.
Patsientide rahulolu vastuvõtuga mõjutavad erinevad tegurid, antud uuringus küsiti patsientide tagasisidet 13 teguri kohta. Patsiendid olid väga rahul arstide, õdede ja ämmaemandate suhtumisega, 88% vastanutest kinnitas, et vastuvõtul suhtuti nendesse lugupidavalt. 83% vastajate hinnangul oli vastuvõtt piisavalt privaatne ja 81% oli rahul patsiendile pühendatud ajaga. Rahul oldi ka selgitustega ravimite kohta ja selgitustega vajalike analüüside ja uuringute kohta.
Vähem olid patsiendid rahul pika ooteajaga, samuti sai Kliinikum sisendi vastuvõtu- ja uuringukabinettide leidmise parandamiseks, vastuvõttude algusaegadega graafikus püsimiseks, ootealade mugavamaks muutmiseks ning veelgi täpsemate juhiste jagamiseks, mis aitaks patsientidel iseseisvalt tervisemuredega toime tulla. Patsientide rahulolutase erinevate rahuloluteguritega varieerus kliinikute lõikes.
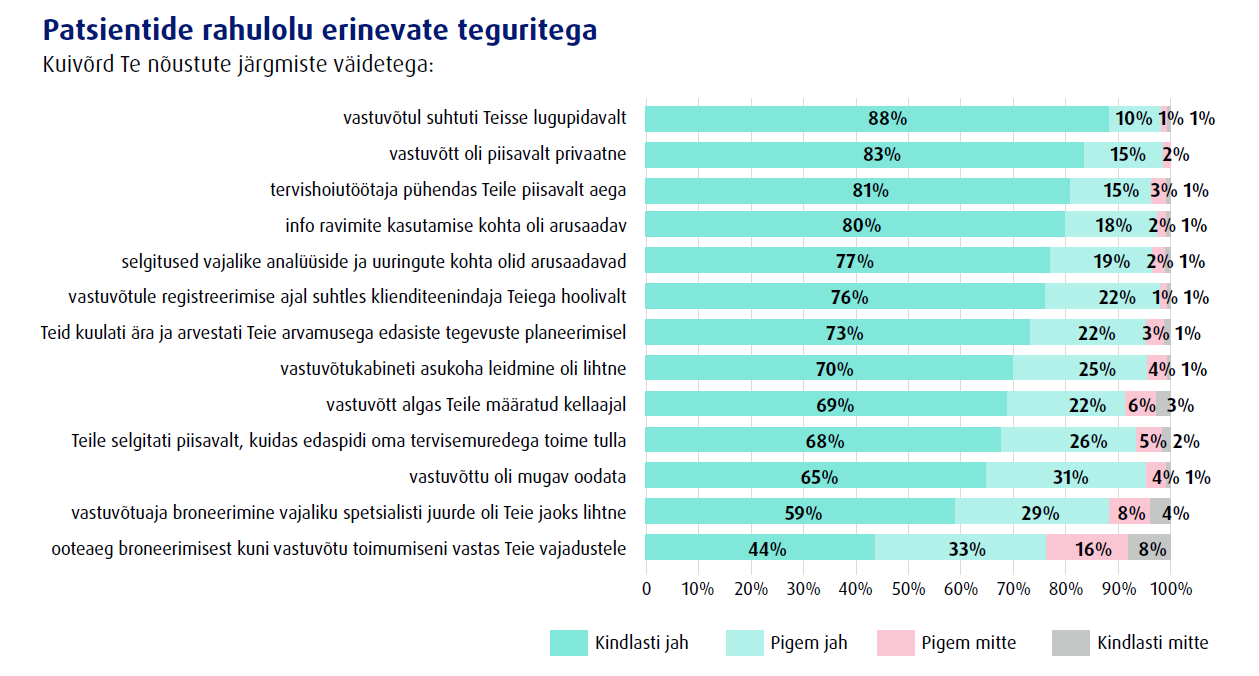
Küsimustiku lõpus paluti patsientidel vastata küsimusele „Palun hinnake kuivõrd vastas viimane vastuvõtt Teie ootustele“ 10 palli skaalal, kus 0 tähistab „üldse ei vastanud mu ootustele“ ja 10 tähistab „vastas täielikult minu ootustele“. Enamus patsientidest andis vastuvõtule väga hea või hea hinnangu. Vastuvõtu hindas väga heaks (hinnang 9 või 10) 67% ja heaks (hinnang 7 või 8) 21 % patsientidest. Vastuvõtuga rahulolematust (hinnang 0–6) väljendas 12% patsientidest. Patsientidel oli võimalus teha ka ettepanekuid vastuvõtu paremaks korraldamiseks.
Uuringutulemuste korrelatsioonanalüüs, mis näitab erinevate tegurite seose tugevust vastuvõtu patsiendi ootustele vastavusega, aitab välja tuua valdkonnad patsientide rahulolu parandamiseks. Ambulatoorsete vastuvõttude vastavust patsientide ootustele aitab tõsta eelkõige patsientide kaasamine raviprotsessi otsuste tegemisse ja edaspidiseks terviseprobleemidega toimetulekuks põhjalikemate juhiste andmine.
Kliinikumis jätkub uuringutulemuste analüüs üksuste tasandil kliinikutes.
EMO ja hambaravi
Ambulatoorsete patsientide küsitlusega samal ajal toimus Kliinikumis ka erakorralise meditsiini osakonna (EMO) ja hambaravi patsientide küsitlus.
EMO küsitluses osales 652 patsienti, nendest 59% andsid EMO külastusele väga hea hinnangu. Hambaravis osales küsitluses 738 patsienti ja nendest 79% andsid väga hea hinnangu. Hambaravi patsientide puhul lisandus parendusvaldkondadesse informatsiooni andmine ravi oodatava maksumuse kohta ja EMO patsientide puhul EMO ooteala mugavamaks muutmine ja informatsiooni andmine eeldatava ooteaja kohta.
Kliinikum tänab kõiki patsiente, kes andsid ambulatoorsetele vastuvõttudele tagasisidet. Selleks, et pakkuda patsientidele parimat tipptasemel ravi, mis oleks samal ajal ka inimesekeskne ja hooliv, on vaja patsientide sisendit tervishoiuteenuste ootuste osas.
Lisaks toimunud rahulolu-uuringule on patsientidel võimalik anda tagasisidet kogu aasta vältel – tänuavaldusi, ettepanekuid ja ka murekohti saab edastada Kliinikumi kodulehel läbi tagasisidesüsteemi, samuti analüüsitakse kliinikutes igapäevaselt patsientide poolt antavat soovitusindeksit. Täiendavad patsientide rahulolu-uuringud toimuvad Kliinikumis iga-aastaselt, vaheldumisi ambulatoorsetes ja statsionaarsetes osakondades.
Vaike Soodla
Analüüsi- ja kvaliteediteenistus
Soome gastroenteroloogid külastasid Kliinikumi
 Septembrikuu alguses külastasid Tartu Ülikooli Kliinikumi 27 Helsingi piirkonna gastroenteroloogi eesotsas Helsingi Ülikooli gastroenteroloogia professori Perttu Arkkilaga. Külaskäigu eesmärk oli tutvuda sisekliiniku gastroenteroloogia osakonna tööga ning saada laiem ülevaade Kliinikumi tegevusest, et soodustada erialast koostööd ja kogemuste vahetamist.
Septembrikuu alguses külastasid Tartu Ülikooli Kliinikumi 27 Helsingi piirkonna gastroenteroloogi eesotsas Helsingi Ülikooli gastroenteroloogia professori Perttu Arkkilaga. Külaskäigu eesmärk oli tutvuda sisekliiniku gastroenteroloogia osakonna tööga ning saada laiem ülevaade Kliinikumi tegevusest, et soodustada erialast koostööd ja kogemuste vahetamist.
Gastroenteroloogia osakonna vanemarst-õppejõu ja osakonnajuhi dr Karin Kulli sõnul on Helsingi Ülikooli haigla ja Tartu Ülikooli Kliinikumi vahel pikaajalised koostöösuhted. „Meil on hea meel, et koostöö on jätkunud ning saame vahetada kogemusi teiste spetsialistidega. Soome on meile eeskujuks ja meie neile, kuna Kliinikumi ravi ja uuringud on väga heal tasemel," rääkis dr Kull. Gastroenteroloogia on valdkond, mis keskendub seedetrakti haiguste diagnoosimisele ja ravile. Põletikulise soolehaiguse all mõeldakse eelkõige haavandilist koliiti ja Crohni tõbe, mille esinemissagedus on maailmas piirkonniti väga erinev – see on suurem kõrgema sotsiaalmajandusliku arenguga riikides ja väiksem madalama sotsiaalmajandusliku arenguga riikides.
„Soomes on põletikulise soolehaigusega patsiente rohkem, kuid ka Eestis on haigestumine tõusuteel. Põletikulise soolehaiguse põhjused on seotud elustiili- ja keskkonnafaktoritega,“ rääkis vanemarst-õppejõud, lisades, et tõenäoliselt on keskkonna ja elustiili faktoritel erineval ajaperioodil erinev mõju: varases lapseeas aset leidnud sündmused mõjutavad immuunsüsteemi kujunemist ja täiskasvanueas aset leidvad sündmused võivad mõjutada haiguse kulgu.
Gastroenteroloogia osakonnajuhi sõnul on Eestis põletikulise soolehaiguse ravivõimalused samaväärsed Soomega, tuues näiteks, et bioloogilist ravi saab Kliinikumis ligikaudu kaks kolmandikku Eesti patsientidest. „Põletikulise soolehaiguse ravi on pikaajaline ja selle eesmärk on haiguse remissiooni säilitamine ning patsiendi võimalikult hea elukvaliteedi tagamine. Seetõttu kasutatakse järjest enam raviskeemides nende eesmärkide saavutamiseks bioloogilist ravi,“ rääkis dr Kull. Bioloogiline ravi hõlmab bioloogilise päritoluga ainete ehk biomolekulide kasutamist, mis mõjutavad haiguste patogeneetilisi mehhanisme.
Lisaks teadmiste vahetamisele tutvusid Soome kolleegid ka Kliinikumi ruumidega. „Väga hea mulje jättis neile endoskoopiakeskus, mis on spetsiaalselt seedetrakti endoskoopia vajaduste järgi planeeritud. Keskuses tehakse aastas üle 9000 seedetrakti endoskoopilise uuringu, meie aparatuur ja uuringute võimalused on samaväärsed Helsingi Ülikooli haigla omaga,” sõnas arst-õppejõud. Kliinikumis töötab 11 gastroenteroloogi, mis moodustab kolmandiku Eesti gastroenteroloogidest.
Kliinikumi Leht
Simulatsiooniõppuste nädal keskendus lastele ja vastsündinutele
 16.–20. septembri nädal oli pühendatud simulatsiooniõppele. Tartu Ülikooli Kliinikumis keskenduti sel puhul laste ja vastsündinute abistamisele kriitilistel hetkedel, mil vaja on nii lastekliiniku, naistekliiniku kui anestesioloogia- ja intensiivravi kliiniku meeskonnaliikmete panust.
16.–20. septembri nädal oli pühendatud simulatsiooniõppele. Tartu Ülikooli Kliinikumis keskenduti sel puhul laste ja vastsündinute abistamisele kriitilistel hetkedel, mil vaja on nii lastekliiniku, naistekliiniku kui anestesioloogia- ja intensiivravi kliiniku meeskonnaliikmete panust.
Kliinikumi anestesioloogia osakonna juhi dr Kaie Stroo sõnul jääb vastsündinute kriitilisi olukordi õnneks järjest vähemaks, kuna rasedus ja sünnitus on aina paremini jälgitud ning riskid ennetatavad. „Sellest hoolimata peame olema valmis olukordadeks, mul iga sekund loeb. Meeskond peab kokku mängima ning iga selle liiga peab täpselt teadma oma rolli,“ selgitas anestesioloog dr Stroo.
Sellised olukorrad võivad ette tulla näiteks uue ilmakodaniku sündimise järgselt. „Õigeaegselt sündinud lapsed hakkavad üldjuhul ise hingama umbes 10–30 sekundit peale sündi. Mõnikord peab omahingamise tekkimisele kaasa aitama õrna jalataldade või naha stimulatsiooniga ning sellest piisab. Ent lastearstid puutuvad igapäevaselt kokku ka vastsündinutega, kelle üsavälist elu tuleb veidi enam toetada – pakkuda õigeaegselt hingamistuge ning tagada, et vastsündinu kehatemperatuur oleks normis,“ lisas Kliinikumi lastekliiniku neonatoloogia osakonna juht dr Annika Tiit-Vesingi. Ta lisas, et sageli saab seda kõike teha sünnitustoas, mõnikord isegi ema rinnal, et mitte last emast eraldada.
Kui vastsündinu seisund on väga raske või kriitiline, peab asjakohane ravi olema tagatud koheselt sünni juures, misjärel toimub edasine ravi Kliinikumi lasteintensiivravi osakonnas. Seal ollakse valmis Eesti kõige keerulisemateks juhtudeks. „Sõltumata sellest, missuguses osakonnas vastsündinu viibib, on oluline, et selliseks olukorraks on valmis kogu teda ümbritsev ravimeeskond – õed, ämmaemandad, anestesistid, lastearstid, naistearstid, anestesioloogia ja intensiivraviarstid. Seepärast toimuvad ka simulatsioonikoolitused kogu meeskonnale,“ rõhutas dr Imbi Eelmäe lasteintensiivravi osakonnast.
Kriitiliste hetkede simuleerimine toimus Kliinikumi peamajas asuvas Tartu Ülikooli simulatsioonikeskuse ruumides, mis on sisustatud võimalikult haiglakeskkonna moodi. Simulatsiooniseadmetel ja -mannekeenidel saab päriselule sarnastes oludes harjutada elustamist ning tegutsemist teistes eluohtlikes olukordades – raske trauma, hingamisteede sulguse ja kliinilise surma korral.
„Laste ja vastsündinute elustamiskoolitused“ loojad on dr Kaie Stroo, dr Annika Tiit-Vesingi, dr Imbi Eelmäe ning õed Kertu Lepla ning Mari Kallastu. Simulatsiooninädala raames liitus koolitajatega ka Soome välilektor prof Ulla Sankilampi, kes rääkis sellest, kuidas ühest ideest vastsündinute simulatsiooniõppusest sai üleriigiline koolitussüsteem. Uuest aastast intensiivistuvad vastsündinute simulatsioonikoolitused veelgi – dr Merle Benströmi juhitud projekti „Multidistsiplinaarse vastsündinu abistamise simulatsioonõppe väljatöötamine ja rakendamine“ meeskondlike koolituste läbi.
Kliinikumi Leht
Verekeskuse uus juht dr Raili Randoja
 Ajavahemikus 19. august 2024–31. juuli 2028 täidab Tartu Ülikooli Kliinikumi verekeskuse juhi ülesandeid dr Raili Randoja.
Ajavahemikus 19. august 2024–31. juuli 2028 täidab Tartu Ülikooli Kliinikumi verekeskuse juhi ülesandeid dr Raili Randoja.
Dr Randoja on lõpetanud Tartu Ülikooli arstiteaduskonna ning aastal 1998 residentuuri õpingud laborimeditsiini erialal. Aastast 2009 on ta töötanud Tartu Ülikooli Kliinikumi ühendlabori immuunanalüüsi osakonnas – nii laboriarstina, vanemlaboriarstina kui ka vanemarst-õppejõuna. Lisaks on ta pikki aastaid juhtinud AS Põlva Haigla labori tööd ja töötanud meditsiinilaboris Quattromed HTI Laborid OÜ nii labori juhatajana kui kliinilise juhina.
Dr Raili Randoja: Soovin anda oma panuse verekeskuse töö jälgitavuse parandamiseks läbi uute innovaatiliste lahenduste juurutamise. Pean oluliseks verekeskuse tööd toetava uue infosüsteemi juurutamist ning integreeritud kvaliteedijuhtimissüsteemi arendamist. Verekeskus on koostöös Tallinna kolleegidega alustanud uue üleriigilise vereinfosüsteemi juurutamist, mis võimaldab parandada verekeskuste koostööd ja ühtlustada töövooge.
Doonorluse jätkusuutlikkuse tagamiseks peame jõudma ka uute, eelkõige noorte potentsiaalsete doonoriteni, kasutades selleks kommunikatsioonivorme, mis neid enim kõnetavad. Vere annetamine on heategu ja väga sageli ainus viis elu päästmiseks. Seega ei ole doonorite panust võimalik üle hinnata.
Kliinikumi Leht
Dr Marjo Sinijärv alustas tööd 3. kliinilise valdkonna juhina
 Ajavahemikus 1. august 2024–31. juuli 2028 täidab 3. kliinilise valdkonna juhi ülesandeid dr Marjo Sinijärv. Dr Marjo Sinijärv on lõpetanud Tartu Ülikooli meditsiiniteaduste valdkonna hambaarstiteaduse õpingud, sealhulgas läbinud restauratiivse hambaravi residentuuri. Tartu Ülikooli Kliinikumiga on ta seotud olnud enam kui kümme aastat, olles praeguseni stomatoloogia kliinikus vanemarst-õppejõud restauratiivse hambaravi erialal. Lisaks on dr Sinijärv Tartu Ülikoolis suu- ja hambahaiguste nooremlektor, samuti on ta aidanud Tervisekassas hambaravi teenusejuhina disainida samme Eesti elanikkonna suutervise parandamiseks.
Ajavahemikus 1. august 2024–31. juuli 2028 täidab 3. kliinilise valdkonna juhi ülesandeid dr Marjo Sinijärv. Dr Marjo Sinijärv on lõpetanud Tartu Ülikooli meditsiiniteaduste valdkonna hambaarstiteaduse õpingud, sealhulgas läbinud restauratiivse hambaravi residentuuri. Tartu Ülikooli Kliinikumiga on ta seotud olnud enam kui kümme aastat, olles praeguseni stomatoloogia kliinikus vanemarst-õppejõud restauratiivse hambaravi erialal. Lisaks on dr Sinijärv Tartu Ülikoolis suu- ja hambahaiguste nooremlektor, samuti on ta aidanud Tervisekassas hambaravi teenusejuhina disainida samme Eesti elanikkonna suutervise parandamiseks.
Dr Marjo Sinijärv: Olen Kliinikumis töötanud alates hambaravi eriala põhiõppe lõpetamisest 2011. aastal ja läbinud siin ka residentuuri. Väljakutsed ja eneseareng on need, mis mind inimesena ja tööalaselt motiveerivad ning neid Kliinikum pakub. Innustunud töötajad on Kliinikumi suurim väärtus, kuid huvitatust tekitada ja hoida võib olla väga keeruline. Minu nägemuses peab iga valdkond tajuma oma ühisosa teiste valdkondadega ning hoidma keskpunktis eelkõige inimesi: meie töötajaid, patsiente ja üliõpilasi. Mõistmises, et üht ei oleks ilma teiseta, on ühine võrdne roll meil kõigil. Loodan olla kolleegidele heaks partneriks meie ühiste eesmärkide täitmisel ja Eesti tervishoiu väljakutsete lahendamisel.
Kliinikumi Leht
Kuulmislangust on Eestis palju, kuid kuuldeaparaate veel häbenetakse
 Kuulmislangus on levinud probleem, mis mõjutab umbes 5-15% elanikkonnast. Mõnel on kerge kuulmislangus, teisel raske, ja helisagedused, mida nad ei kuule, varieeruvad. Kõrvakliiniku kõrva-nina-kurguarst dr Maris Suurna ja arst-resident dr Pääsu Teder annavad ülevaate kuulmislangusest Eestis ning selle abivahenditest.
Kuulmislangus on levinud probleem, mis mõjutab umbes 5-15% elanikkonnast. Mõnel on kerge kuulmislangus, teisel raske, ja helisagedused, mida nad ei kuule, varieeruvad. Kõrvakliiniku kõrva-nina-kurguarst dr Maris Suurna ja arst-resident dr Pääsu Teder annavad ülevaate kuulmislangusest Eestis ning selle abivahenditest.
Kuulmislangusega inimeste arv suureneb nii Eestis kui ka mujal maailmas, mida põhjustab rahvastiku vananemine, suurenenud müratase elukeskkonnas ja kõrvaklappide kasutamine. „Kuulmislangusega inimesi aitab kuuldeaparaat, mille abil võimendatud heli jõuab sisekõrva. Kui sisekõrvas olevad karvarakud on tõsiselt kahjustunud, tekib raske sensorineuraalne kuulmislangus, mille puhul kuuldeaparaat ei suuda enam aidata ning sellistel juhtudel on võimalus sisekõrva implantatsiooniks, kuid eeldusel, et kuulmisnärv siiski töötab,” rääkis dr Suurna. Sisekõrvaimplantaat on kõrgtehnoloogiline seade, mis koosneb kahest osast: üks osa on implantaat, mis paigaldatakse operatsiooniga kõrva taha naha alla, ja selle küljes olev elektrood viiakse kõrvateo sisse. Teine osa on heliprotsessor, mis on väline osa ja mida kantakse kõrva taga ning mis on saatjarõngaga ühenduses peas oleva implantaadiga. “Kui Inimesed, kes on olnud sisuliselt kurdid või on aja jooksul kurdistunud, saavad heli tagasi, siis on nende emotsioon piiritu, hästi rõõmu pakkuv, kuid harjumine abivahenditega võtab aega,“ selgitas dr Suurna. Eestis vajab sisekõrva implantaati aastas keskmiselt 20–30 inimest, eelkõige kaasasündinud kurtusega lapsed ja ka elu jooksul erinevatel põhjustel kuulmise kaotanud täiskasvanud. Sisekõrva implantaate paigaldatakse Kliinikumis 2000. aastast.
Kuulmislangust on võimalik märgata mitmeti. “Täiskasvanute puhul võivad pereliikmed märgata, et inimene küsib tihti räägitu üle või kuulab raadiot ja televiisorit väga valjult. Väikelaste puhul on erakordselt oluline jälgida kõne arengut, sest kui kahe ja kolme aasta vahel ei arene kõne normaalselt, tuleks pöörduda spetsialisti poole,” rääkis dr Suurna, lisades, et laste kuulmislangus ei pruugi olla kaasasündinud, vaid võib olla seotud nii närvikahjustuste kui ka põletikuliste protsessidega. Üldiselt diagnoositakse kuulmislangust läbi erinevate testimisvariantide ning Kliinikumis on neist kõige levinum toonide mängimine kõrvaklappidesse, kus patsiendil tuleb reageerida nupuvajutusega helile. “Meil on olemas ka spetsiifilisemad testid, nagu ajupotentsiaalide mõõtmine, mis näitab, kas helivõnge läbib närve. Me saame testida ka lapsi, et kas nad reageerivad helile või mitte, kuid laste puhul kasutame mängulisemaid teste, kui lihtsalt nupuvajutus,” lisas arst-resident dr Pääsu Teder.
Arstide sõnul on näha, kuidas kuuldeaparaatide vajadus kasvab aastate jooksul pidevalt. “Müra põhjustatud kuulmislanguse ja vanaduskuulmisnõrkuse puhul kaovad tihti kõrged toonid, mis tähendab, et inimene võib kuulda, et temaga räägitakse ja eristada madalamaid toone hästi, kuid kõrged toonid, nagu kaashäälikud, kaovad. Justkui kõik inimesed ümberringi räägiks pudistades,” rääkis dr Teder. Tema sõnul peab aju kõrgete toonide kadumisel pidevalt tööd tegema, et täita puuduvaid lünki. “Kujutage ette, et kuulete ainult täishäälikuid ja püüate kontekstist aru saada, mis lause võiks olla. See on äärmiselt väsitav ja koormav, ning just seetõttu ongi kuuldeaparaatide individuaalne seadistamine väga oluline,” selgitas arst-resident.
Dr Tederi sõnul pole sageli asi selles, et inimene ei tajuks enda kuulmislangust, vaid pigem ei taheta probleemiga tegeleda. “Alles patsiendiga vesteldes tuleb välja, et jah, olen küll märganud kuulmislangust. Hetkel veel häbenetakse Eestis kuulmisaparaati rohkem, kui mõnes teises riigis, aga eks see on seotud sellega, et kunagi olid need aparaadid suured, beežid ja inetud,” rääkis kõrvakliiniku arst-resident. Tema sõnul võib lähitulevikus moodsamaid kuuldeaparaate oodata. “Kuuldeaparaatide välimus sarnaneb järjest enam pisikeste kõrvaklappidega, mis niisamuti ühilduvad telefoniga ning millest saab muusikat kuulata,” ütles dr Teder. Küll aga ei saa kuuldeaparaat olema vahend, mida saab ise internetist või telepoest osta, kuna aparaat seadistatakse vastavalt inimese kuulmislangusele, kõrvakujule ja omapäradele.
Kliinikumi Leht
Tuberkuloosi lühemad raviskeemid on efektiivsed
 Haigestumine aktiivsesse tuberkuloosi (TB) on Eestis praegu ajaloo kõige madalamal tasemel. Vaatamata suurtele sotsiaalsetele ja poliitilistele muutustele ühiskonnas on aktiivse tuberkuloosi haigusjuhtude arv vähenenud 816-lt haigusjuhult 2001. aastal 99-le juhule 2023. aastal.
Haigestumine aktiivsesse tuberkuloosi (TB) on Eestis praegu ajaloo kõige madalamal tasemel. Vaatamata suurtele sotsiaalsetele ja poliitilistele muutustele ühiskonnas on aktiivse tuberkuloosi haigusjuhtude arv vähenenud 816-lt haigusjuhult 2001. aastal 99-le juhule 2023. aastal.
Siiski vajab tuberkuloosi olukord jätkuvalt hoolikat tähelepanu, sest Eestis on probleemiks multiresistentsete (MDR) haigusvormide suur osakaal, moodustades 20% uutest ja 50% retsidiivide haigusjuhtudest. Nende protsentidega oleme Euroopa Liidus esikohal, sest liidu teistes maades on multiresistentseid tuberkuloosi haigusjuhte keskmiselt 4–6% kõigist tuberkuloosi haigetest.
Multiresistentse tuberkuloosi puhul on tuberkuloosibakter resistentne kahe peamise tuberkuloosiravimi, isoniasiidi ja rifampitsiini suhtes, mistõttu on selle ravi pikk ja sageli rohkete kõrvaltoimetega. Samuti võivad need patsiendid olla kauem nakkusohtlikud. Tuberkuloosi raviskeemid koostatakse vastavalt ravimtundlikkusele ning ravirežiimi korrektne järgimine peaks välistama uute ravimresistentsuste tekke.
Tänu sellele, et kasutusele on tulnud efektiivsed ravimid nagu bedakviliin, delamaniid, pretomaniid, oleme saanud kasutusele võtta uued, lühemad ravikuurid. Multiresistentse tuberkuloosi korral kestab ravi 6–12 kuud endise 18–24 kuu asemel. Oleme loobunud vanema põlvkonna ravimitest nagu PAS, protionamiid ja tsükloseriin. Kasutame ainult suukaudseid ravimeid, parenteraalselt manustatavaid ravimeid amikatsiin, kanamütsiin ja kapreomütsiin kasutame erijuhtudel. Lühemate ravikuuridega peaks ravi efektiivsus kirjanduse andmetel isegi paranema. Ka Eestis on ravitulemused aasta-aastalt paranenud – 2022. aastal oli multiresistentse ravi edukuse protsent 90,5%. Esitasime Eesti 2014–2023 ravitulemused ka selleaastasel rahvusvahelisel kongressil Nordic Lung Congress, mis toimus Helsinkis. Ravi efektiivsuse kaugtulemusi meil ega ka kirjanduses veel ei ole.
Ka ravimtundliku tuberkuloosi korral on teatud tingimustel lubatud kasutada uut, neljakuulist raviskeemi tavalise kuuekuulise ravi asemel (raviskeemis isoniasiid, rifapentiin, moksifloksatsiin, pürasinamiid). Eestis ei ole seda veel kasutatud ning meil on plaanis alustada käesoleval aastal.
Tuberkuloosi ambulatoorses ravis kasutame endiselt otseselt kontrollitavat ravi. See tähendab igapäevast kontakt patsiendiga, et tuvastada õigeaegselt võimalikud ravimite kõrvaltoimed ja hoida ära erinevatel põhjustel tekkivad ravikatkestused. Kahjuks on juba ka Eestis diagnoositud ravimresistentsust nimetatud uuematele ravimitele, samas ei ole lähiajal ette näha uute tuberkuloosi ravimite lisandumist ravimite loetellu.
Otseselt kontrollitavat ravi läbiviimisel Kliinikumi kopsukliinikus oleme võimalikult patsiendikesksed, samas ka järjepidevad. Kokkuleppel patsiendiga valime sobiva variandi – näiteks õe vastuvõtt, õe koduvisiit, kaugvastuvõtt, s.h videokontakt. Oluline saavutus on, et Kliinikumi teeninduspiirkonnas ei ole ravikatkestajaid ja kõige tähtsam, et patsiendid on sellise ambulatoorse ravikorraldusega rahul.
Ka latentse tuberkuloosi korral on profülaktilist ravi võimalik läbi viia nn lühendatud raviskeemi järgi: kahte ravimit – isoniasiidi ja rifapentiini võetakse 1 kord nädalas 12 nädala jooksul, seega kokku 12 doosi. Patsientidele ei meeldi aga korraga manustatav suur tablettide hulk. Võimalikud on rifapentiini kõrvaltoimed ja/või koostoimed mitmete ravimitega. Sageli eelistavad ka arstid nn tavalisi raviskeeme, mis kestavad kolm, neli või kuus kuud.
Selle aasta sügisel ilmub tuberkuloosi ravijuhendi uuendatud variant, kus on võimalik täiendavat infot lugeda.
Dr Lea Pehme
Kopsukliiniku vanemarst-õppejõud, tuberkuloosiosakonna juht
Kliinikumi värvikirevad peenrad õitsevad aednike meeskonnatöö tulemusel
 Kliinikumi peenrad on suvisel perioodil erksates värvides tänu kolmele pühendunud aednikule – Mare Riis, Ülle Oja ja Merle Ambre. Just nemad hoolitsevad nii suvel kui ka talvel Kliinikumi territooriumi ilu ja roheluse eest, istutades sadu taimi.
Kliinikumi peenrad on suvisel perioodil erksates värvides tänu kolmele pühendunud aednikule – Mare Riis, Ülle Oja ja Merle Ambre. Just nemad hoolitsevad nii suvel kui ka talvel Kliinikumi territooriumi ilu ja roheluse eest, istutades sadu taimi.
Töö ulatus ja peenarde mitmekesisus on lai, hõlmates Maarjamõisa meditsiinilinnaku hooneid, Raja tänava läheduses olevaid alasid ja vana kõrvakliiniku ümbrust J. Kuperjanovi tänaval. Suurim peenar asub L. Puusepa 6 maja ees, kus õitseb suvel palju erinevaid lilli. Ringikujulisest peenrast leiab pinnakatteroose, raudürti, päevakübaraid, enelast, helmikpööriseid, aruheina ja siilikübaraid ning ka lavendlit, mis aitab rooside juurest putukaid tõrjuda.
Üldiselt rõõmustavad kevadel silma tulbid ning enne jaanipäeva õitsevad hoopis roosid. „Pinnakatteroosid hakkavad kevadel õitsema ja võivad oma ilu näidata kuni lume tulekuni. Isegi läbi lume võib mõni õis välja piiluda,“ rääkis Riis, kes on Kliinikumi aednik olnud alates 2017. aastast. Igal peenral on siiski oma unikaalsed tingimused, mis nõuavad erinevat taimevalikut ja hooldust. Näiteks leidub polikliiniku lilleklumbis saialille, suvanõgest, moone, roomavat maavitsa ja padipõõsast, mis lisavad värvi ja rõõmu möödakäijatele. „Kui mõni peenrasse planeerimata taim hakkab ootamatult teiste lillede seas kasvama, ei kipu me seda kohe eemaldama, vaid laseme tal omasoodu kasvada,“ viitas Oja elurikkusele. Näiteks vähendati sellest aastast teatud alade niitmise sagedust, kus ilutsevad nüüdsest aasalillede alad koos mesilaste ja teiste putukatega. Seal kasvavad nii rukkililled ja moonid, aga ka karikakrad.
Aednike sõnul on peenarde rajamisel oluline luua taimede vahel rütmi, kooskõla ja kontrasti ning arvestada tuleb taimede erinevate kõrguste, värvitoonide ja võimalikult pika õitsemise ajaga. Taimede hooldusel kasutatakse mitmesuguseid erinevaid tehnikaid nagu tagasilõikus ja rohimine ning jälgitakse taimede valgus- ja niiskustingimusi, vajadusel tegeletakse lisakastmisega. Füüsilise töö kõrvalt suheldakse rõõmuga patsientide ja töötajatega, kes otsivad sageli näpunäiteid taimede hooldamiseks. „Inimesed küsivad, mis lillesort see on, kust te selle saite ja kuidas roosi eest hoolt kanda. Meie peenraid kiidetakse, mis on väga inspireeriv,“ rääkis Ambre. Talvisel perioodil, kui õuelilled on lume all, kantakse hoolt taimede eest, mis kaunistavad siseruume psühhiaatriakliinikus, kopsukliinikus, Puusepa 1a, 6 ja 8 hoonetes.
Kliinikumi Leht
Iga elupäästev elundisiirdamine saab alguse otsusest olla elundidoonor
Käesoleva aasta teises pooles on Euroopa Liidu eesistujariigiiks Ungari. Eesistujariigi programmi alusel tuleks tervisevaldkonnas koroonaviiruse epideemia järgselt pöörata erilist tähelepanu just neile tervishoiupoliitika segmentidele, mis on vahepeal tähelepanuta jäetud või kus vajalikud reformid on viibinud. Ungari kavatseb oma eesistumise perioodil keskenduda ennekõike Euroopa ravimistrateegia elluviimisele ja ravimialaste õigusaktide reformiks vajalikele konsultatsioonidele ning kohtumistele. Lisaks ravimipaketile on seatud prioriteetideks südame-veresoonkonna haiguste vältimine ja elundidoonorluse ning -siirdamise edendamine. Oluliste teemadena märgitakse programmis veel töötervishoidu, haruldaste haigustega patsientide ravivõimalusi, erakorraliste kriisiolukordade lahendamist, liikmesriikide vahelise koostöö tugevdamist ja vaimse tervise väärtustamist. Juulist detsembrini toimuvad Budapestis mitmed kõrgetasemelised üritused, kus viidatud teemade üle arutletakse ja seatakse sihte edaspidiseks nii Euroopa Liidus tervikuna kui liikmesriikide põhiselt.
Juuli algul oli mul võimalus esindada Eestit kõrgetasemelisel elundidoonorluse ja -siirdamise konverentsil ning ühtlasi osaleda ka valdkonna pädevate asutuste töökoosolekul. Konverentsi kava oli laiaulatuslik, pakkudes kuulajatele terviklikku ülevaadet inimpäritolu doonormaterjali kasutamise erinevatest aspektidest, seejuures põhifookus oli suunatud tervisepoliitilistele auteludele. Ürituse motoks oli „Iga elupäästev elundisiirdamine saab alguse otsusest olla elundidoonor“. Toimus seitse paneeldiskussiooni; käsitleti õiguslikku ja poliitilist raamistikku, protsesside optimeerimist, rahastamist ja teadus-arendustööd, kvaliteedi- ja ohutusstandardeid, haridust ja koolitust, ebavõrdsust ja siirdamisturismi, võrdlusuuringuid.
Kõige tulisemad arutelud leidsid aset Euroopa Liidus järjest karmistunud andmekaitsenõuete teemal, mistõttu on peatunud mitmed riikidevahelised koostööprojektid ja häirunud rahvusvaheliste registrite toimivus ning piiriülene elundivahetus. Arutelu kokkuvõttes peeti otstarbekaks tellida uus andmekaitsealane eksperthinnang elundidoonorluse ja -siirdamise vajaduste osas ning lähtuvalt ekspertiisi tulemustest taotleda valdkonnapõhiste erisuste kehtestamist.
Huvitavaks ja emotsionaalseks kujunes ka protsesside optimeerimise teema. Siin joonistus selgelt välja, et probleemid ja väljakutsed ei ole kõigis liikmesriikides ühesugused, vaid sõltuvad riigi rahvaarvust, haigestumuse tasemest , majanduslikust olukorrast, geograafilisest asendist jm. Mõned näited. Kui suured riigid vaidlevad, kuidas innovatsiooni ja uut tehnoloogiat kõige optimaalsemalt tööle rakendada ja loovad kogu riiki teenindavaid elundipõhiseid perfusioonikeskuseid, siis väikeste riikide jaoks on siirdamiste arvust tulenevalt kaasaegse aparatuuri soetamine üleüldse majanduslikult ebaefektiivne, muutes kulud ühe siirdamise kohta ebamõistlikult kalliks. Või kui suurtes riikides on dilemma, kas on mõistlik teostada siirdamismeeskondade väljaõpet ja täiendkoolitusi ühes või mitmes spetsiaalselt akrediteeritud keskuses, siis väikestes riikides tekib kohapeal kogemust napilt ning ainsaks võimalikuks lahenduseks on väliskoolitused. Diskussiooni lõppjäreldusena tõdeti, et järgmise üleeuroopalise arengukava koostamisel tuleks liikmesriikidele jätta senisest rohkem vabadust keskendumaks kohalikule spetsiifikale ja vajadustele.
Pädevate asutuste töökoosolekul vahetati mõtteid peamiselt kahel põhiteemal: Euroopa Parlamendi ja Nõukogu 13. juuni 2024 määrus 2024/1938, milles käsitletakse inimkasutuseks ettenähtud inimpäritolu materjali kvaliteedi- ja ohutusstandardeid ning Ungari kolleegide poolt välja töötatud elundidoonorluse ja -siirdamise kontseptsioonidokumendi eelnõu.
Pärast konverentsi ja ekspertide koosolekuid plaaniti elundidoonorluse ja -siirdamise küsimusi edasi arutada juuli lõpus toimuval terviseministrite kohtumisel. Loodame positiivseid arenguid.
Virge Pall
Tartu Ülikooli Kliinikumi transplantatsioonikeskuse direktor
„Jõulutunneli“ heategu jõudis naistekliinikusse
 Tartu Ülikooli Kliinikumi naistekliiniku sünnitusosakonnas on sisse seatud uudne elustamislaud, mille ostmisesse on panustanud kõik heategevusliku saate „Jõulutunnel“ annetajad. 2023. aasta lõpus kogutud raha annetati Sünnitusmajade Fondile, kes suunas omakorda kogutud raha sünnitusosakondadele.
Tartu Ülikooli Kliinikumi naistekliiniku sünnitusosakonnas on sisse seatud uudne elustamislaud, mille ostmisesse on panustanud kõik heategevusliku saate „Jõulutunnel“ annetajad. 2023. aasta lõpus kogutud raha annetati Sünnitusmajade Fondile, kes suunas omakorda kogutud raha sünnitusosakondadele.
Kliinikumi sünnitusosakonna vastutava ämmaemanda Kärt Hüdsi sõnul on kriitilistel hetkedel iga sekund arvel. „See konkreetne elustamislaud muudab oma 360-kraadise pöörlemisraadiusega arstide ja ämmaemandate töö mugavaks ja kiireks. Niisamuti on elustamislaual kaalumise lisafunktsioon, mistõttu ei pea me enam stabiliseerimist vajavat vastsündinut elustamislaua sooja lambi alt ära võtma. Ühtlasi on võimsam lambi soojuskiirgus ning elustamislaua automaatfunktsioon vajab tervishoiutöötajalt ainult ühte nupuvajutust, kõik muu toimub automaatselt,“ selgitas ämmaemand Kärt Hüdsi.
Elustamislauda kasutatakse vastsündinute stabiliseerimiseks pärast sündimist. „Õnneks väga kriitilisi hetki, näiteks mil vajalik on ka elustamine, esineb harva. Küll aga on üsna sage see, et vastsündinul tekib sünnijärgselt adaptsioonihäire ehk ta vajab abistamist uue keskkonnaga kohanemisel. See võib kesta vaid mõned minutid, mille järel saab vastne ilmakodanik oma ema juurde tagasi,“ rääkis Hüdsi.
Kliinikumi Leht
Kliinikumi näo- ja lõualuudekirurgia eriala spetsialistide juurde pöörduvad patsiendid kogu Eestist
 Näo- ja lõualuudekirurgia eriala iseloomustab vaatamata kitsale piirkonnale keskendumine väga lai ravitavate haiguste hulk. Kliinikum on juhtivaks keskuseks Eestis alalõualiigeste haiguste kirurgilises ravis, kus igapäevaselt tegeletakse alates peetunud hammastest, nahaplastikast ja kuni elektritõukeratta õnnetuste tulemusel saadud traumade tagajärgedeni.
Näo- ja lõualuudekirurgia eriala iseloomustab vaatamata kitsale piirkonnale keskendumine väga lai ravitavate haiguste hulk. Kliinikum on juhtivaks keskuseks Eestis alalõualiigeste haiguste kirurgilises ravis, kus igapäevaselt tegeletakse alates peetunud hammastest, nahaplastikast ja kuni elektritõukeratta õnnetuste tulemusel saadud traumade tagajärgedeni.
Kliinikumi stomatoloogia kliiniku näo-lõualuudekirurgia osakonna vanemarst-õppejõu, osakonnajuhi dr Oksana Ivaski sõnul ravitakse osakonnas mitmesuguseid raskeid seisundeid ja haigusi, mis mõjutavad näo, lõualuude ja suuõõne struktuure ning nendega seotud kudesid. “Näo- ja lõualuude kirurgidena on meil iga päev väga suur vastutus patsientide ees, kuna operatsioonijärgsete tüsistuste korral võib patsiendi elukvaliteet või esteetika olulisel määral kahjustada saada. Õnneks tagavad põhjalikud teadmised anatoomiast ning viie aasta pikkune residentuuriõpe meile tugevad teadmised, suure kogemuse ning erialase pädevuse, et pakkuda patsientidele parimaid ravivõimalusi,” rääkis dr Ivask.
Näo- ja lõualuudekirurgia üks keerulisemaid operatsioone on alalõualiigese endoproteesimine individuaalselt valmistatud proteesiga, mida tehakse Kliinikumis alates 2019. aastast. Alalõualiigese endoproteesimine on kirurgiline protseduur, mille käigus asendatakse kahjustunud või haiged alalõualiigese osad kunstliku proteesiga. 60–70% üldpopulatsioonist esineb vähemalt üks sümptom, mis viitab alalõualuuliigese piirkonna häiretele: valu, suu avamise takistus, helid liigestes, lukustused, mälumislihaste pinged ning raskematel juhtudel võivad välja kujuneda näo deformatsioonid. See operatsioon on mõeldud patsientidele, kellel on näiteks degeneratiivsed liigesehaigused (viimase staadiumi osteoartriit), anküloos (liigesejäikus), komplitseeritud traumad, arenguline häire või kaasasündinud patoloogiad. “Alalõualiigese protees on valmistatud patsiendi kompuutertomograafia ja digitaalse hambumuse skanneeringu baasil ehk protees on individuaalne ning patsiendi otsus operatsiooniks peab olema kindel. Operatsioonist taastumine on raske ja aeganõudev, sest suu avamine, söömine ja haigutamine on raskendatud, kuid aja möödudes saavutatakse positiivne tulemus, valu kaob või väheneb ning funktsioonid paranevad,” selgitas dr Ivask, kes on seni paigaldatud Kliinikumis 23 individuaalselt valmistatud alalõualiigese proteesi.
Osakonna igapäevane töö on ära jagatud plaaniliste statsionaarsete operatsioonide, lokaalanesteesias ambulatoorsete protseduuride ja erakorralise töö vahel. “Statsionaarsed operatsioonid on plaanilises korras üldnarkoosis planeeritud operatsioonid. Näiteks ortognaatne kirurgia, kaela tsüstide eemaldamine, süljenäärme kasvajate eemaldamine, alalõualiigese artroskoopia või artroplastika, huule- ja suulaelõhe plastikad ning ulatuslike nahaplastikaid vajavad nahakasvajate eemaldamine,“ rääkis näo- ja lõualuudekirurgia osakonna juht. Tema sõnul on vahel vajalik üldnarkoosis eemaldada ka ulatuslikke lõualuutsüste või keerulisi peetunud hambaid.
Maailmatasemelist ravi pakutakse ka ortognaatse kirurgia valdkonnas, kus tehakse tihedat koostööd ortodontidega, et korrigeerida patsiendi üla- ja/või alalõualuu asendit ning parandada hambumust juhtudel, kus ainuüksi ortodontiline ravi (nt breketitega) ei ole piisav. “Viimastel aastatel oleme väga palju panustatud ravi kaasajastamisse ning ortodontidega koostöö parandamisse. Tänu sellele pöörduvad patsiendi meie juurde ravile üle kogu Eesti ning meie arstid osalevad igal aastal nii Eestis kui ka välismaal toimuvatel konverentsidel ja koolitustel, et ammutada uusi teadmisi ja oskusi,” selgitas dr Ivask.
Stomatoloogia kliiniku näo-lõualuudekirurgia osakonna arst-residendi dr Tiiu Kivimaa sõnul on üks erakorralistest tööde põhjustest elektritõukerataste õnnetused, mis võivad patsiendile kaasa tuua tõsiseid probleeme. “Väga tihti kukutakse välja hambaid või on tagajärjeks lõualuumurrud. Halvimal juhul võivad traumajärgsed komplikatsioonid patsienti mõjutada terve ülejäänud elu. Väga tihti juhtuvad ka olmevigastused alkoholitarvitamise käigus,” rääkis dr Kivimaa. Seetõttu on Kliinikumis tagatud näo- ja lõualuudekirurgia valve ööpäevaringselt, st õhtusel ja öisel ajal ning nädalavahetustel on arst koduvalves, kust väljub erakorralist käsitlust vajavate patsientide puhul.
Ambulatoorselt viiakse läbi igapäevaselt lokaalanesteesias mitmeid erinevaid operatsioone: peetunud hammaste ja väiksemate lõualuutsüstide kirurgiline eemaldamine, huule- ja keelekidade plastikad, naha ja suuõõne pehmekoe kasvajate eemaldamine, biopsiate võtmised ja alalõualiigese artrotsenteesid. “Tegeleme enda osakonnas esimesest eluaastast kuni elukaare lõppu jõudnud patsientidega. Väga varases eas vajavad ravi huule- ja suulaelõhedega patsiendid, kaela mediaalsed tsüstid ning vabastamist patoloogilised huule- ja keelekidad,” lisas arst-resident. Ambulatoorsed vastuvõtud toimuvad 4–5 päeval nädalas, kuhu saavad pöörduda plaanilised patsiendid saatekirja alusel ning kus toimub täiendav diagnostika ja otsus kirurgilisele ravile.
Alates 2023. aasta augustist asub näo- ja lõualuudekirurgia osakond L. Puusepa 8 maja C-korpuses ning alates selle aasta 1. juunist moodustati ühine pea- ja kaelakirurgia statsionaarne osakond, mis koosneb kõrvakliiniku ja näo-lõualuudekirurgia statsionaarsest osakonnast. Avarad ja kaasaegsed tingimused on võimaldanud suurendada nii ambulatoorse, statsionaarse kui ka päevakirurgia teenuste mahtu, kättesaadavust ja kvaliteeti veelgi.
Kliinikumi Leht
Toitmisravi kuulub igas vanuses patsiendi raviteekonna juurde
 Tartu Ülikooli Kliinikumi toitmisravi keskus tähistab 1. juulil iseseisva keskusena tegevuse esimest sünnipäeva. Ajavahemikus veebruar 2020 kuni juuni 2023 toimus toitmisravi töö Kliinikumi kõne- ja neelamishäirete taastusravi keskuses, kus tagati koduse enteraalse toitmise teenused igas vanuses Eesti patsientidele ning nõustati nii ambulatoorseid kui haiglaravil viibivaid patsiente.
Tartu Ülikooli Kliinikumi toitmisravi keskus tähistab 1. juulil iseseisva keskusena tegevuse esimest sünnipäeva. Ajavahemikus veebruar 2020 kuni juuni 2023 toimus toitmisravi töö Kliinikumi kõne- ja neelamishäirete taastusravi keskuses, kus tagati koduse enteraalse toitmise teenused igas vanuses Eesti patsientidele ning nõustati nii ambulatoorseid kui haiglaravil viibivaid patsiente.
„Toitmisravi vajavad lapsed ja täiskasvanud, kellel söömine või suukaudne toitmine ei ole võimalik, ohutu või piisav ja kes seetõttu ei saa tavatoiduga eakohast ja piisaval hulgal vajalikku toiduenergiat ning kõiki toitaineid,“ ütles toitmisravi keskuse lastearst dr Oivi Uibo. Toitmisravi eesmärgiks on tagada patsiendi vanusele, kehakaalule ja põhihaigusele sobiv ravitoidu valik, kogus ja manustamise viis. „Ravitoit peab tagama energiavajaduse lastel kasvamiseks ja arenemiseks ning nii lastel kui ka täiskasvanutel põhihaiguse ravi käigus tüsistuste vältimise ning elukvaliteedi parandamise,“ lisas dr Uibo.
Toitmisravi võib olla nii suukaudne kui ka sondide või stoomide kaudu manustatav. Samuti parenteraalne, mille puhul manustatakse toitaineid vereringesse. Toitmisravi vajavad patsiendid võivad olla igas vanuses erakorralised, samuti plaanilist ravi saavad patsiendid, sõltuvalt põhihaiguse ägedas või kroonilises seisundis. Lisaks vajavad toitmisravi neelamishäiretega patsiendid, alatoitumuse tõttu kõhnunud patsiendid, kuid ka rasvunud patsiendid.
„Toitmisravi meeskond tegeleb väga erinevate toitmisprobleemidega patsientidega, koostab neile raviplaanid ja määrab toitmise viisi, mis võib olla suukaudne, enteraalne, parenteraalne või kombineeritud. Samuti korrigeerime vajadusel toitmisravi valikuid ühelt meetodilt teisele. Seajuures saavad meie keskuses toitmisravi patsiendid üle kogu Eesti suukaudse ja koduse enteraalse toitmise Tervisekassa raviteenusena,“ tutvustas toitmisravi keskuse juht professor Alastair Forbes.
Toitmisravi meeskonnas töötavad laste ja täiskasvanute toitmisravi arstid ja õed, samuti kuulub meeskonda kliiniline proviisor ja juhtumikorraldaja. Kui selgub, et haiglaravil viibiv patsient vajab edasist toitmisravi, suunatakse ta keskuse ambulatoorsele vastuvõtule. Toitmisravi keskus kuulub Tartu Ülikooli Kliinikumi 5. kliinilisse valdkonda, toetades haiglaüleselt patsientide põhihaiguse ravi õigeaegse ja pädeva toitmisraviga. „Toitmisravi tagamine on patsiendi raviteekonna lahutamatu osa kõikidel erialadel, sealhulgas intensiivravis. Keskuse poolt haiglaülene koordineerimine võimaldab tagada ühtse käsitluse ja ravikvaliteedi,“ sõnas 5. kliinilise valdkonna juht dr Jaan Sütt.
Toitmisravi konsultatsioonid ning nii suukaudsed kui enteraalsed ravitoidud, toitmistarvikud ja toitmispumbaga kodune ravi kuuluvad Tervisekassa tervishoiuteenuste loetellu. Tingimuseks on toitmisravi teenuseid osutab toitmisravi koolituse sertifikaadiga arst või õde.
Kliinikumi Leht
Infokast
- juulist 2024 asub Kliinikumi toitmisravi keskus L. Puusepa 8, kabinettides C201, C202, C203.
- Keskuse juhtumikorraldaja: Häili Evert, keskuse kontakttelefon: 731 8986.
- Laste toitmisravi meeskond: dr Oivi Uibo, dr Kerttu Kivisikk, lasteõde Kairi Sokk, lasteõde Kaari Käsper.
- Täiskasvanute toitmisravi meeskond: prof Alastair Forbes, õde Airi Lind, õde Gunneli Lille.
- Keskuse kliiniline proviisor: Kairi Marlen Antoniak.
- Toitmisravi keskuses laste ambulatoorsele vastuvõtule broneerimiseks on vajalik eriarsti saatekiri.
- Toitmisravi keskuses täiskasvanute ambulatoorsele vastuvõtule broneerimiseks on vajalik perearsti või eriarsti saatekiri.
Dr Karl Kuusik kaitses doktoritööd
 20. juunil kaitses Tartu Ülikooli Kliinikumi südamekliiniku ja radioloogiakliiniku arst-resident Karl Kuusik filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja doktoritöö “Effects of remote ischaemic preconditioning on arterial stiffness, organ damage and metabolomic profile in patients with lower extremity artery disease” (“Kaugisheemilise eelkohastamise mõju arterite jäikusele, organkahjustusele ja metaboolsele profiilile alajäsemete arterite ateroskleroosiga patsientidel”).
20. juunil kaitses Tartu Ülikooli Kliinikumi südamekliiniku ja radioloogiakliiniku arst-resident Karl Kuusik filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja doktoritöö “Effects of remote ischaemic preconditioning on arterial stiffness, organ damage and metabolomic profile in patients with lower extremity artery disease” (“Kaugisheemilise eelkohastamise mõju arterite jäikusele, organkahjustusele ja metaboolsele profiilile alajäsemete arterite ateroskleroosiga patsientidel”).
Juhendajad: vasoloogia professor Jaak Kals (dr. med., TÜ kliinilise meditsiini instituut), kardioloogia professor Jaan Eha (teaduste doktor (meditsiin), TÜ kliinilise meditsiini instituut) ja meditsiinilise biokeemia professor Mihkel Zilmer (dr. med. (meditsiin), TÜ bio- ja siirdemeditsiini instituut).
Oponent: gastrointestinaalse kirurgia professor professor Anne Lejay (PhD), Service de Chirurgie Vasculaire et Transplantation Rénale, Faculté de médecine, Strasbourgi Ülikool, Prantsusmaa.
Kokkuvõte
Kaugisheemiline eelkohastamine (KIE) on protseduur, mille eesmärgiks on kaitsta kudesid ja elundeid verevarustuse häiretest tingitud kahjustuste eest. Lisaks erakorralistele situatsioonidele esineb sellist kahjustust igapäevase plaanilise meditsiinilise tegevuse käigus, kus vajaliku raviga kaasnevate tüsistuste oht on kõrgem juba suure haiguskoormuse ja riskidega patsientidel. Selliste haigete rühma kuuluvad ka alajäsemete arterite haigusega (AAH) patsiendid. KIE protseduur hõlmab korduvaid lühiajalisi verevarustuse katkestamise ja taastamise tsükleid eemalasetsevas koes, eelistatult ülajäsemes, tekitades rakkudes ja kudedes soodsaid kohastumuslikke muutuseid eesmärgiga kaitsta verevarustushäiretest tingitud kahjustuste eest.
Käesolev doktoritöö uuris KIE mõju AAH patsientidel digitaalse subtraktsioon angiograafia ja endovaskulaarse raviprotseduuri järgselt, keskendudes muutustele arterite jäikuses, neeru- ja südamekahjustuste näitajates, põletikus, oksüdatiivses stressis ja metaboolses profiililis. Uuringusse kaasati 111 AAH patsienti, kes jaotati juhuslikustamise alusel KIE-rühma ja kontrollrühma vahel. KIE-rühma patsientidele tekitati neljal korral järjest õlavarrele asetatud vererõhumansetiga lühiajalised verevarustuse peatamise episoodid, millele järgnes verevarustuse taastamise periood. Kontrollgrupis teostati sarnasel kombel vererõhumanseti täitmist minimaalsete rõhkude juures.
Tulemused näitasid, et KIE-rühmas paranesid võrreldes kontrollrühmaga märkimisväärselt arterite jäikuse näitajad ja esines keskmise arteriaalse vererõhu langus. Muutused olid enam väljendunud patsientidel, kellele paigaldati endovaskulaarse ravi käigus stent. Samas ei ilmnenud neeru- ja südamekahjustuses märkimisväärseid muutuseid. KIE protseduuril oli oluline mõju põletikulise aktiivsuse ja oksüdatiivse stressi näitajatele piirates teatud tervisenäitajate, nagu adiponektiini, taseme tõusu pärast protseduuri. Lisaks viitavad muutused metaboolses profiilis KIE võimele vähendada verevarustuse häiretest ja nende järgsest taastumisest tingitud muutuseid.
KIE on ohutu ja kergesti rakendatav meetod, mis vähendab diagnostiliste ja raviprotseduuridega seotud riske AAH patsientidel, muutes ravi personaalsemaks ja seeläbi ka efektiivsemaks.
Professor Jaak Kals, juhendaja: Karl Kuusiku doktoritöö on järjekordne hea näide hästi toimivast siirdemeditsiini-alasest teadustööst veresoontekirurgias Tartu Ülikoolis ja Tartu Ülikooli Kliinikumis. Kuna veresoontekirurgia on keskmisest kõrgema riskiga, siis antud töö põhisõnum oli, et kaugisheemiline eelkohastamine vähendab diagnostiliste ja ravi-protseduuridega seotud riske neil patsientidel. Sarnasel teemal kaitses mõned aastat tagasi doktoritöö ka Teele Kasepalu. Mõlema töö uurimisfookuses olid arterite funktsiooni hindamine ja metaboloomika. Sel aastal möödus juba 20 aastat veresoonte teaduslabori – Endoteeli Keskuse – asutamisest, kus käib laiapõhjaline veresoonte-alane teadustöö. Karli doktoritöö näitab ilmekalt ka seda, kuidas mitme kliinilise ja prekliinilise eriala (veresoontekirurgia, kardioloogia, biokeemia jt) vaheline teaduskoostöö üksteist võimestab. Inimesena on Karl üdini positiivne, arukas, uudishimulik ja töökas. Loodan, et Karl leiab endas jõudu edaspidi lisaks pingelisele arstitööle jätkata ka teadustööga.
Balti- ja Põhjamaade vähikeskused kohtusid Helsingis, eesmärgiks arendada ühiselt vähiravi
 11. juunil toimus Helsingi Eesti saatkonnas kõrgetasemeline Baltimaade ja Põhjamaade riikide vähikeskuste kohtumine – Nordic/Baltic CCC Network Meeting, mille korraldajaks oli seekord Eesti. Kokku osales Lätist, Leedust, Soomest, Rootsist, Norrast, Taanist, Islandilt ja Eestist ligi 60 vähikeskuste esindajat. Kohtumine oli osa OECI Oncology Days 2024 eelprogrammist eesmärgiga tugevdada regionaalset vähikeskuste ja -võrgustike koostööd.
11. juunil toimus Helsingi Eesti saatkonnas kõrgetasemeline Baltimaade ja Põhjamaade riikide vähikeskuste kohtumine – Nordic/Baltic CCC Network Meeting, mille korraldajaks oli seekord Eesti. Kokku osales Lätist, Leedust, Soomest, Rootsist, Norrast, Taanist, Islandilt ja Eestist ligi 60 vähikeskuste esindajat. Kohtumine oli osa OECI Oncology Days 2024 eelprogrammist eesmärgiga tugevdada regionaalset vähikeskuste ja -võrgustike koostööd.
Kohtumise ühe peakorraldaja, Tartu Ülikooli Kliinikumi vähikeskuse juhi dr Lenne-Triin Kõrgvee sõnul loodi Balti- ja Põhjamaade vähikeskuste koostöövõrgustik kaks aastat tagasi ja siiani on kokkusaamised toimunud kahel korral aastas. „Kaasaegne tipptasemel vähiravi eeldab pidevat rahvusvaheliste arengutega kursis olemist, tihedat riigisisest ning regionaalset koostööd. Nii saame tagada oma vähispetsialistidele tipptasemel koolitusvõimalused ning toetada igakülgselt rahvusvahelist teadus- ning kliinilist koostööd,“ selgitas dr Kõrgvee.
„Teadustegevus on kaasaegse vähiravi lahutamatu osa. Pikalt oodatud läbimurded vähiravis saavad enamasti alguse prekliinilises faasis, jõudes patsiendini kliiniliste uuringute kaudu. Seetõttu oleme hoidnud fookuses kliiniliste ravimuuringute arvu suurendamise olulisust ka väiksema elanikkonnaga liikmesriikides, sest sageli on see vähipatsiendile kõige kiirem võimalus saada kasu innovaatilistest ravimitest või meetoditest. Meie patsientidel peab olema ligipääs parimatele võimalustele,“ rõhutas vähikeskuse juht.
Dr Kõrgvee sõnul on Kliinikumis tehtud õigeid otsuseid, mis on toonud vähikeskusele kahel korral kõrgeima rahvusvahelise OECI vähiravi akrediteeringu, samuti on Kliinikum kui vähikeskus oodatud partner rahvusvahelistes võrgustikes. „Lisaks on oluline, et kujunenud on hea koostöö riigisiseselt teiste vähikeskustega. Välissuhtlus on toonud Kliinikumile juurde arvukalt uusi arendus- ja teadusprojekte ning see on võimalik tänu kõikidele vähiraviga tegelevate üksustele ja inimestele Kliinikumis. Kuna Euroopa Komisjoni fookus on antud eelarveperioodil vähitõrjel, siis on tark kasutada kõiki ajahetke võimalusi,“ rääkis dr Kõrgvee. Ta lisas, et kuigi Eestis on palju tehtud ja arengusuunad on õiged, siis Euroopa tippstandardi saavutamiseks tuleb veel tööd teha. „Suured ootused on seotud loomisel oleva Eesti Vähikeskusega, mis võiks kujuneda üleriigiliselt kogu vähivaldkonna teadus-, õppe- ja kliinilist tegevust strateegiliselt juhtivaks organiks. Selleks, et liiguksime Euroopa tipptaseme suunas ja seda nii riigisisese kui rahvusvahelise koostöö raames,“ tutvustas Kliinikumi vähikeskuse juht.
Dr Lenne-Triin Kõrgvee sõnul kasvab tulevikus vähihaigete arv veelgi. Samas on oluline teadmine, et koguni 40–50% vähijuhtudest on kaasaegse teadmise kohaselt ennetatavad. „Vähki saab ennetada, muutes oma elustiili ja harjumusi. Vähi tekke riskifaktorid on näiteks ülekaal, suitsetamine, alkoholi liigtarbimine, vähene füüsiline aktiivsus. Samuti on ennetuses oluline vaktsineerimine teatud vähki tekitavate viiruste, näiteks inimese papilloomiviiruse ja B-viirushepatiidi, vastu. Samaväärselt olulisel kohal on juba tekkinud vähi varajane avastamine ehk sõeluuringutel osalemine. Täna osalevad riiklikes rinnavähi, emakakaelavähi ja soolevähi sõeluuringutes vaid veidi üle poolte kutsutud inimestest,“ lausus dr Kõrgvee.
Vähiravi tuleviku osas on fookusteemadena päevakorral kindlasti personaliseeritud vähiravi. „Personaliseeritud vähiravi tähendab konkreetse inimese kasvajakoes esinevate muutuste vastu suunatud sihtmärkravi. Kliinikumis veab antud suuna tegevusi ja rahvusvahelisi projekte suuresti dr Kristiina Ojamaa. Tulevikumeetodid on ka nanotehnoloogial põhinevad meetodid, mida arendatakse Eestis näiteks professor Tambet Teesalu töögrupis. Samuti immuunravi, mille käigus õpetatakse ja suunatakse inimese enda immuunsüsteemi vähirakke hävitama. Kliinikumis dr Ain Kaare poolt arendatav rakuravikeskuse eesmärk on tuua antud võimalused ka Eesti patsiendini, seda jälle riigisisese koostöö raames,“ loetles dr Kõrgvee tulevikuvõimalusi.
Selleks, et Eesti patsientide jaoks oleks kõik loetletud võimalused kättesaadavad, on riigisisene ja rahvusvaheline koostöö möödapääsmatu. Helsingis toimunud kohtumisel tutvustati muuhulgas Baltikumi vähikeskuste tegevusi, mis loodetavasti loob alusel veel tihendamaks regionaalseks teadus- õppe ja kliiniliseks koostööks. „Eesti poolt tegi ettekande Kadi-Liis Veiman sotsiaalministeeriumist, kes tutvustas loodavat Eesti vähikeskust. Samuti on märgiline, et kohtumisel astuti samme Balti- ja Põhjamaade vähikeskuste võrgustiku põhikirja kinnitamiseks. Kõik riigid andsid esialgsele versioonile oma tagasiside ning põhikiri tuleb uuesti päevakorda järgmisel talvisel kohtumisel Riias,“ rõhutas Lenne-Triin Kõrgvee.
Selleks, et rahvusvahelised arengud ka Kliinikumisiseselt ellu rakenduksid, võivad olla vajalikud ümberkorraldused patsiendi raviteekonnal ja süsteemi toimimises. „Kõige olulisem märksõna on koostöö nende üksuste vahel, kes tegelevad vähipatsientide ravimisega. Sellest koostööst saavad sündida lisaks ravitööle ka uued kvaliteeditegevuse kokkulepped ja teadustöö. Seejärel patsiendi ja nende lähedaste senisest suurem kaasamine. Unistame patsiendipõhistest struktureeritud vähiandmeid sisaldavatest lahendustest, mis oleksid reaalajas kättesaadavad nii patsiendile oma raviteekonna jälgimiseks kui ka klinitsistidele ravi- ja teadustöö tegemiseks,“ lausus dr Kõrgvee lõpetuseks.
Kliinikumi Leht
Ettevaatlik päevitamine ennetab nahavähki ja vähendab terviseriske
Päikesekaitsekreemi kasutamine suvel on oluline mitmel põhjusel – see on seotud naha kui ka tervise kaitsega üldisemalt. Kliinikumi nahahaiguste kliiniku juht dr Viljar Jaks selgitab, miks on suvel päikesekaitsekreemi kasutamine hädavajalik ning kas päikesekreemi ohutuses tuleks kahelda.
Päikesekiirgus võib põhjustada enneaegset vananemist ja suurendada nahavähi riski, mistõttu aitab päikesekreemi kasutamine vähendada UV-kiirguse poolt tekitatud naharakkude kahjustusi. “Punetuse ehk päikesepõletuse teke viitab intensiivsemale naharakkude kahjustusele, millega kaasneb DNA kahjustus ja suureneb naharakkude DNAs tekkivate mutatsioonide tõenäosus. Mutatsioonid kuhjuvad aja jooksul, pannes aluse nahavähi tekkeks,” rääkis dr Jaks. Nahahaiguste kliiniku juhi sõnul peaksid kõik heledama nahavärviga inimesed (fototüüp I-IV) kasutama päikesekaitset päikesele avatud nahapindadel intensiivsema päikesekiirguse käes viibimisel. Ka tumedama nahavärviga inimestel on soovituslik päikesekaitset kasutada. Päikesekaitsevahendeid tuleks kanda ühtlase kihina kogu päikesele eksponeeritud nahapinnale reeglina iga 2 tunni järel kui ollakse pikemat aega päikese käes. Väga üksikud päikesekaitsevahendid pakuvad kaitset pikema aja jooksul, aga siis on see pakendil selgelt kirjeldatud.
Päikesekreemide kasutamine vähendab tunduvalt nii melanoomi kui teiste nahavähkide ja naha vähieelsete seisundite teket, mille tõendiks on ka USA Toidu ja Ravimiameti ning Euroopa vastavasisulised seadusandlikud aktid. “Päikesekreemide toksilisus on olnud teadlaste uurimisobjektiks üsna pikka aega. Kuigi on teada, et päikesekreemides olevad UV-kiirguse blokeerijad imenduvad väikeses koguses organismi, ei ole senini leitud neil mingeid negatiivseid efekte,” selgitas Jaks. Tema sõnul on aga väljendatud muret keskkonna vaatest, kus suured kogused päikesekreemi, mis satuvad ookeani populaarsete suvituskohtade lähedal, võivad häirida mereelustikku. “Viimase paari aasta jooksul on müügile jõudnud mitmeid selles osas testitud päikesekaitsevahendeid, mida võiks eelistada, kui on plaanis vette minna,” soovitas dr Viljar Jaks.
Kuna päike kuivatab nahka, siis tuleks päevitamise korral nahka niisutada, aga mis on nahale ohutu? “Õlid on üsna head naha niisutajad, seega põhimõtteliselt ei ole midagi halba selles, kui kasutatakse kvaliteetseid looduslikke õlisid nahahoolduseks. Eksootiliste õlide puhul on olnud probleemiks ka allergilised ning ärritusreaktsioonid. Samas spetsiaalsete õlide kasutamine peale päikese käes viibimist ei oma selget eelist tavakreemide ees,” rääkis nahahaiguste kliiniku juht. Tema sõnul võib aga probleeme tekitada õlide kvaliteet – kas tegemist on ikka selle õliga, mis sildil kirjas, kas antud toode ei sisalda kahjulikke aineid nagu pestitsiidid ja keskkonnamürgid. Kui aga on tekkinud päikesepõletus, kasvõi kõige kergemat sorti punetus, siis on õlide ning teiste rasvaste määrete (nt hapukoor), aga ka erinevate vahtude kasutamine hoopis kurjast, sest need halvendavad naha soojusvahetust ning soodustavad põletiku ja seega ka päikesepõletuse süvenemist,“ rääkis dr Jaks. “Sellisel juhul tuleks kasutada pigem vee baasil valmistatud geele, sobivad näiteks aaloed sisaldavad geelid. Tõsisema päikesepõletuse puhul (villid, pindmised haavandid) tuleb kasutada põletustele mõeldud spetsiaalseid geele, mis on saadaval apteegis.”
Kliinikumi Leht
Soovitused ohutuks päevitamiseks
- Kasutage sobivat päikesekaitsekreemi: Valige vähemalt 30 SPF faktoriga, UVA/UVB blokeerimisvõimega ja soovitavalt veekindel päikesekaitsekreem.
- Kandke kreemi piisavalt: Kogu keha katmiseks vajate umbes 35-45 ml kreemi.
- Uuendage päikesekaitset regulaarselt: Kandke kreemi uuesti iga kahe tunni järel.
- Kaitske kõiki nahapiirkondi: Ärge unustage kaitsta ka kõrvu, kaela, jalgu ja muid piirkondi, mis võivad päikesele avatud olla.
- Kasutage lisakaitset: Lisaks kreemile kandke kaitseriietust, mütsi ja päikeseprille, et vähendada päikesekiirguse mõju.
- Hoidke nahka niisutatuna: Kasutage kvaliteetseid niisutavaid kreeme või geele, et hoida nahk terve ja niisutatud.
- Valige keskkonnasõbralikud tooted: Eelistage tooteid, mis on testitud mereelustiku ohutuse osas, eriti kui plaanite vees viibida.
Liigesehaiguste parim ennetus kehakaalu kontrollimine ja mõõdukas liikumine
 Liigesehaigus võib esineda kõikides liigestes – puusa-, põlve, hüppe-, õla-, küünar- või randmeliigeses, ent sagedasemad oma esinemiselt on puusa- ja põlveliigese artroosid. Mida suurem liiges on haige, seda enam see inimest häirib. Prof Aare Märtsoni sõnul nimetati varem artroosi kõhre kulumise haiguseks, ent uuemad uuringud näitavad, et tegemist on põletikulise haigusega. „Seega pole enam õige öelda, et „kõhr kulus ära“, korrektne on, et „kõhr hävis“. Lisaks võib liigesehaigus esineda ka lülisambas, väljenduses tavaliselt nimmevaluna ehk alaseljavaluna. 50% elanikkonnast kogeb oma elu jooksul vähemalt ühe seljavalu episoodi. Opereeritakse aga vähem kui 1% neist. Eakate puhul tuleb rääkida ka liigeselähedastest murdudest, mis mõjutavad liigeste tervist – kodarluu murd ja reieluukaela murd, mis on sageli seotud osteoporoosiga ehk luude hõrenemisega,“ selgitas ortopeediakliiniku ülemarst-õppejõud. Kliinikumi Leht uuris prof Aare Märtsonilt ja ortopeediakliiniku juhilt dr Katre Maasalult, kuidas liigesehaigusi ennetada ja ravida.
Liigesehaigus võib esineda kõikides liigestes – puusa-, põlve, hüppe-, õla-, küünar- või randmeliigeses, ent sagedasemad oma esinemiselt on puusa- ja põlveliigese artroosid. Mida suurem liiges on haige, seda enam see inimest häirib. Prof Aare Märtsoni sõnul nimetati varem artroosi kõhre kulumise haiguseks, ent uuemad uuringud näitavad, et tegemist on põletikulise haigusega. „Seega pole enam õige öelda, et „kõhr kulus ära“, korrektne on, et „kõhr hävis“. Lisaks võib liigesehaigus esineda ka lülisambas, väljenduses tavaliselt nimmevaluna ehk alaseljavaluna. 50% elanikkonnast kogeb oma elu jooksul vähemalt ühe seljavalu episoodi. Opereeritakse aga vähem kui 1% neist. Eakate puhul tuleb rääkida ka liigeselähedastest murdudest, mis mõjutavad liigeste tervist – kodarluu murd ja reieluukaela murd, mis on sageli seotud osteoporoosiga ehk luude hõrenemisega,“ selgitas ortopeediakliiniku ülemarst-õppejõud. Kliinikumi Leht uuris prof Aare Märtsonilt ja ortopeediakliiniku juhilt dr Katre Maasalult, kuidas liigesehaigusi ennetada ja ravida.
Kas liigesehaigused on mureks pigem eakamatel inimestel?
Dr Katre Maasalu: Ainult vanus ei pruugi olla põhjuseks. Liigesehaiguste esinemine on seotud liigeste koormusega – näiteks endised tippsportlased, ka ekstreemsportlased. Samuti on liigesehaiguse esinemise tõenäosus suurem suurema kahekaalu puhul. Ühtlasi omavad mõju kaasuvad haigused, mille puhul ravimid võivad mõjutada luu ainevahetust, samuti varasemad liigesesse ulatuvad luumurrud.
Milline mõju on liigesehaigustel elukvaliteedile?
Prof Aare Märtson: Liigesehaigused mõjutavad väga oluliselt inimeste elukvaliteeti, kuna võivad piirata oluliselt liikumisvõimet. Enesega hakkama saamine võib olla väga keeruline ja seda mitte hobisid silmas pidades, aga ka lihtsamaid igapäevatoimetusi. Poes käimine võib olla raske, isegi toa piires liikumine võib olla raske. Toa- ja voodikesksus on tõsiseks väljakutseks vaimselt ja füüsiliselt.
Kuidas valitakse liigesehaiguste ravimeetod?
Prof Aare Märtson: Ravivõimalusteks on nii tablettravi, kehakaalu korrigeerimine, mõõdukas liikumine, piisav puhkeaeg liigesele. Samuti kasutatakse liigesesüste, mis ei ole esimene valik, kuna sellel meetodil on mitmeid vastunäidustusi ning need ei sobi paljudele. Liigesevahetuse operatsiooni põhinäidustuseks on konservatiivsele ravile allumatu seisund, mis õige sageli avaldub valuna.
Liigeseoperatsiooni käigus vahetatakse inimese enda liiges kunstliigese vastu. Öeldakse, et puusaliigese endoproteesimine on üks suurimaid elukvaliteeti muutvaid lõikusi. Kindlasti see nii ka on, aga tähelepanu tuleb juhtida ka sellele, et kunstliiges on suurim võõrkeha, mis inimese sisse pannakse. Sellega kaasnevad riske tuleb samuti teada – pärast operatsiooni on väga oluline hoolitseda enda tervise eest. Põletiku risk liigeses on suur ja vahel piisab ainult sissekasvanud varbaküünest või hambajuure põletikust, mis hakkavad mõjutama kunstliigest ja seda ümbritsevaid kudesid. Seega on ka pärast liigesevahetust väga oluline kontrollida tervisenäitajaid, toituda tervislikult ning jätkata mõõduka liigutamisega. Enamik patsientidest, kellel liigesevahetust tehakse 60–85 vanuses. Kolmandik liigesevahetustest tehakse enne pensioniiga ning kaks kolmandikku pensioniea saabudes. Seda nii Eestis kui Põhjamaades.
Dr Katre Maasalu: Tänane tablettravi on liigeshaiguste korral väga heade tulemustega – kolme kuni kuue kuuline tabletikuur võib kaotada liigesevalu mitmeks aastaks. Kui seda kombineerida toitumise korrigeerimisega ja võimlemisega, võivad tulemused olla veel pikaajalisemad. Nii kummaline kui ka ei ole, võtab selle teadmise juurutamine veel aega. Tablettides ei kahelda mõne teise kroonilise haiguse puhul – näiteks nagu kõrge vererõhk. Inimesed võtavad korrektselt oma ravimeid ning ei mõtle kohe operatsioonile. Nii kipub see olema aga liigeste puhul.
Prof Aare Märtson: Üks artroosi peamisi tõenduspõhiseid ravivõtteid on füsioteraapia, mis areneb ka pidevalt edasi uute harjutuste komplekside kaudu.
Kas liigesehaigusi on võimalik ennetada?
Dr Katre Maasalu: Kõlab kulunult, aga parim ennetus on hoida kehakaal kontrolli all ja harrastada mõõdukalt liikumist või võimlemist. Juba ainuüksi 3–5 kilo võrra kehakaalu alandamine leevendab oluliselt liigesevalu. Seega, nagu elustiilil on igale haigusele suur mõju, on nii ka liigeshaiguste puhul. Alustades sellest, kas inimesel on selja taga sportlaskarjäär või füüsilist pingutust ja sundasendeid nõudnud tööelu.
Ortopeedidena soovitame raskusjõuvaba liigutamist – näiteks nagu rattasõit ja ujumine, mille puhul keharaskus ei koorma liigeseid. Ülekoormust tuleks kindlasti vältida, niisamuti äkilisi režiimi muudatusi. Näiteks kui varasem tugitoolisportlane hakkab igapäevaselt suurtel koormustel treenima. Kindlasti ei pea spordist loobuma, aga oma võimeid tuleb hinnata õigesti ja ausalt.
Mida peaksid inimesed järgima siis, kui haigus on juba diagnoositud?
Dr Katre Maasalu: Inimene ise saabki kõige rohkem ära teha – võttes arvesse, milliseid soovitusi on talle tervishoiutöötaja poolt jagatud, ühtlasi neid järgides. Samuti on väga toetavad erinevad veeprotseduurid, kodused saunakäigud, vannid või ka spa- ja veekeskused, mis mõjuvad kroonilisele liigesehaigusele väga hästi. Samas on oluline lähtuda ka individuaalsusest – näiteks kui lisaks liigesehaigusele vaevab inimest ka südamepuudulikkus, ei ole kuum saun mõistlik valik. Meil on väga heal tasemel füsioterapeudid, kelle nõuandeid oleks väga kasulik järgida. Ägedad liigesehaiguse seisundid vajavad pigem jahedat keskkonda, näiteks trauma järgselt.
Tasub silmas pidada, et ülekaal ja ebatervislikud eluviisid on suur terviserisk ja takistus ning seda mitte ainult liigesehaiguste puhul. Ka siis, kui patsient juba vajab liigesevahetuse operatsiooni, on liigne ülekaal selle vastunäidustuseks. Kehamassiindeks 35+ tõstab oluliselt operatsiooni riske.
Prof Aare Märtson: Kui liigesehaigus on juba diagnoositud, siis võiks sporti teha koos juhendajaga või käia kord-paar harjutusi ja nende tehnikat konsulteerimas. Hommikuvõimlemine on väga hea, samuti saalis võimlemine ja vesivõimlemine. Kõndimine sobib kõigile ning väga kasulik on ka kepikõnd, mis lisaks koormusele toetab tasakaalu. Jalgrattasõidu puhul võib ka valida hoopis jalgrattatrenažööri ja kui spordisaal võimaldab, siis ka stepperi, millel on võimalik stabiilselt ja ühesuunaliselt liikuda.
Lõpetuseks lisasid ortopeedid, et liigeshaiguste esinemissagedus on kindlasti tõusuteel. „Ameeriklased on hinnanud, et aastaks 2050 on põlveliigese proteesimise vajadus suurenenud viis korda. See on seletatav inimeste pikema eluaega, samuti aktiivse sportimisega 40.–50. eluaastates, ootustega elukvaliteedi standarditele ning muidugi ka meditsiini arenevate võimalustega,“ tõdes prof Märtson.
Kliinikumi Leht
Keskkonnakonverentsil keskenduti väikeste sammude suurele mõjule
 6. juunil toimus Tartu Ülikooli Kliinikumi neljas keskkonnakonverents “Tervishoid ja keskkond”, mis rõhutas tervishoiusektori ja kodanike vastutust keskkonnamõjude vähendamisel ja jätkusuutlikkuse edendamisel. Lisaks oli sel aastal koostöös infektsioonikontrolli teenistusega fookuses kliimamuutustest tingitud infektsioonid.
6. juunil toimus Tartu Ülikooli Kliinikumi neljas keskkonnakonverents “Tervishoid ja keskkond”, mis rõhutas tervishoiusektori ja kodanike vastutust keskkonnamõjude vähendamisel ja jätkusuutlikkuse edendamisel. Lisaks oli sel aastal koostöös infektsioonikontrolli teenistusega fookuses kliimamuutustest tingitud infektsioonid.
Konverentsi avaettekande tegi sotsiaalministeeriumi kantsler Maarjo Mändmaa, kes tutvustas riigi strateegilisi plaane haiglate jätkusuutlikkuse saavutamiseks aastaks 2050. Hollandi parimaid praktikaid jagasid kaks esinejat: Hollandi ISALA haigla jätkusuutlikkuse nõunik Johan Jonker ning Hollandi OLVG haigla operatsiooniõde ja jätkusuutlikkuse entusiast Talitha Hoppe. Jätkusuutlikkuse nõunik Johan Jonker märkis, et Hollandis tegeletakse samade tervishoiualaste teemadega nagu Eestis: tuleb pöörata rohkem tähelepanu tervisele ja selle edendamisele, vähendada ravimite kasutamise keskkonnamõju, tõsta üldsuse teadlikkust ning vähendada hoonete, energia ja transpordi CO2 heitkoguseid. Jätkusuutlikkuse entusiast Talitha Hoppe rääkis operatsioonitoa jätkusuutlikkuse praktikast, rõhutades ühekordsete tarvikute vähendamist ja taaskasutuse suurendamist. Ta jagas näiteid, kuidas operatsiooniplokis saab vähendada keskkonnamõjusid, tagades samas patsientide ohutuse ja ravi kvaliteedi.
Patsientide ohutuse ja ravi kvaliteedi teemal kõneles Tartu Ülikooli Kliinikumi infektsioonhaiguste eriala vanemarst-õppejõud Matti Maimets ning kinnaste kasutamisest ja kätehügieeni olulisusest rääkis infektsioonikontrolli teenistuse õde Tiina Teder. Kliinikumi apteegi vanemproviisorid Marika Saar ja Jana Lass tõdesid, et ravimijääkidest põhjustatud keskkonnareostus on kasvav probleem, mis ohustab inimeste tervist ja ökosüsteeme. Vanemproviisorid rõhutasid, et vastutus ravimijäätmete korrektse käitlemise eest jääb nii tervishoiuasutustele kui ka kodanikele. Põhja-Eesti Regionaalhaigla intensiivraviarst Liivi Maddison tegi lõpetuseks ülevaate haigla rohepöörde väljakutsetest.
Kliinikumi neljas keskkonnakonverents tõi esile, et kliimamuutustega toimetulekuks on vaja tihedat koostööd, teadlikkuse tõstmist ja innovaatilisi lahendusi. Kõik esinejad rõhutasid, et iga väike samm, olgu see taaskasutus, energiatõhusus või teadlikkuse tõstmine, aitab kaasa suurele muutusele.
Järgmine Kliinikumi keskkonnakonverents toimub 2026. aastal.
Kliinikumi Leht
Kliinikumi töötajate moelavade vääriline looming
 Kliinikumi õendustöötajatele pühendatud päeva raames toimus enneolematu moerännak „Haute Couture Kliinikumis: meistriteosed ajastute voolus“. Moeloojatel oli kollektsioone luues võimalik teostada end nelja kategooria vahel valides – taaskasutuse tippteos, nostalgia kollektsioon uues võtmes, fantaasiokollektsioon tuleviku trendidega või erialane eritellimuskollektsioon.
Kliinikumi õendustöötajatele pühendatud päeva raames toimus enneolematu moerännak „Haute Couture Kliinikumis: meistriteosed ajastute voolus“. Moeloojatel oli kollektsioone luues võimalik teostada end nelja kategooria vahel valides – taaskasutuse tippteos, nostalgia kollektsioon uues võtmes, fantaasiokollektsioon tuleviku trendidega või erialane eritellimuskollektsioon.
Moerännakul toimunud nelja kollektsiooni esmaesitlusi saatsid stilisti Ženja Fokini ekspertnõuanded, kes lausus veendunult, et Kliinikumi töötajate looming on suurte moelavade vääriline.
Esimene kollektsioon, „High hopes ehk pidu sinus eneses“, oli loodud anestesioloogia osakonna õe Anne Ots´a poolt. Loomingut täiendas eraldi aksessuaaride „Accessories are a girl's best friends“, mille loojateks Anne Ots ja Jevgenia Aleksejeva. Jäätmekäitluse ja taaskasutuse kollektsioon "High hopes ehk pidu sinus eneses" juhtis tähelepanu operatsioonitoas tekkivatetele jäätmetele, millest on võimalik luua imeline ja naiselik buduaar. „Anesteesia on üksarvikute noorem õde, iluunede tädi ja illusioonide ema. Kõik see, mida näete, on nagu ilulõikuste ajal nähtud unenäod. Ei mingeid konnarohelisi unisex pidzaamasid, kuubikujulisi soojendusjakke või karjaköögi kitleid ja põllesid,“ seisis kollektsiooni kirjelduses.
Teine taaskasutusele kummarduse tegev kollektsioon oli loodud operatsiooniteenistuse esindajate ja moelooja Leila Teniste poolt. Kollektsiooni märksõndadeks olid „esteetiline“ ja „stiilirohke“. „Värvid mõjutavad tundeid, mõtteid ja heaolu: roheline on rahustav, seostub nooruse ja värskusega. Lilla sõltumatuse, väärikuse, õilsuse, romantiline ja müstiline värv. Valge aga puhas, aus, suursugune ja tervislik värv. Lilla ja roheline tähistavad kevadet ja sireleid. Valge – küll ükskord see talv ka tagasi tuleb!“ kirjeldasid autorid oma loomingut.
Kolmandaks esitlesid vastsündinute lasteõe eritellimuse kollektsiooni Airin Treiman Kiveste ja Kaija Piller, kes olid lastekliiniku moeloojad ja modellid ühes isikus. Kollektsioon “Stiilne ja innovaatiline hoolitsus 24/7” oli välja töötatatud spetsiaalselt vastsündinute osakonna õdedele. Märksõnadeks mugavus, praktiline hoolitsus, innovatsioon ja stiil. „Kollektsioon ühendab kaasaegsed lõiked, pehmed naiselikud kurvid ja taaskasutuskangad stiilseteks ja professionaalseteks töörõivasteks. Funktsionaalsed erinevas suuruses taskud ja reguleeritavad detailid tagavad neonatoloogia õdedele töö ajal täieliku mugavuse ja vabaduse, samal ajal kui elegantne disain lisab naiselikku puudutust. Need kollektsioonid ühendavad praktilisuse, mugavuse ja stiili, luues inspireeriva ja kaasaegse töörõivaste valiku tuleviku tööriieteks,“ kõlas tutvustuseks.
Neljanda, fantaasiakollektsiooni ja tulevikutrendide moekollektsiooni „Kliinikumi moepisiku vinguviiul“ autor oli kopsukliiniku ülemõde Carine Gross, kelle kollektsiooni kandev idee sai alguse hospitaalinfektsioonidest. „Mikroskoobist vaadeldes on viirused ja vahel ka bakterid kõige ilusamad ja kenamad, aga samas inimesele väga tülikad ja tüsilikud. Moeloojaid inspireeris väga hospitaalinfektsioonide viiruste ja bakterite ilu ja nii püüti anda edasi seda läbi materjalide, kangaste ja tarvikute, mis on vajalikud nende viiruste ohjamisel ja samas ka patsientide ravis,“ seisis kollektsiooni kirjelduses.
Pärast moekollektsiooni esitlust oli kõikidel Kliinikumi töötajatel võimalik valida 21 moeteose seast välja oma lemmik. Ajavahemikus 17.-26. mai toimunud hääletuse tulemusel valiti rahva lemmikuks dr Jelena Matiseni poolt esitletud õhtukleit valgest ja rohelisest krepp-paberist otse steriilse kirurgilise komplekti ümbert. Komplekti täiendas kuninganna vääriline kübarake pappkausikestest, opibaretist, kuivatuspaberist, kiirkinnitustest ja ravimpudelikese korkidest. Teisele kohale valiti Mari-Anne Knapsi eksponeeritud täispikk õhtukleit, mis oli loodud ühe opipäeva proteesitoa kompekti ümbrispaberitest. Pidulikkust lisas uhke diadeem kiirkinnititest, Cefuroksimi ja Propofoli pudelite korkidest ning imeline lehvik sellest, mis kleidist üle jäi. Kolmanda kohale valisid töötajad Birke Vipperi kantud Black Magic Woman prügikottidest meistriteosese, skorpionitest kaelakee ja metallse läikega perfuusoriliinidest käeehtega.
Täname Kliinikumi töötajatest andekaid moeloojaid ning säravaid modelle!
Kliinikumi Leht
Parkinson: kroonilise haiguse vaev
 James Parkinsoni sünniaastapäeval, 11. aprillil tähistatakse rahvusvahelist Parkinsoni päeva, et pöörata tähelepanu sellele kroonilisele süvenevale haigusele.
James Parkinsoni sünniaastapäeval, 11. aprillil tähistatakse rahvusvahelist Parkinsoni päeva, et pöörata tähelepanu sellele kroonilisele süvenevale haigusele.
Mis on Parkinsoni tõbi?
Parkinsoni tõbi on krooniline progresseeruv ajuhaigus, mis põhjustab liigutuste aeglustumist, lihasjäikust ja värinat. Haigusnähud süvenevad aastate jooksul, lisanduda võivad tasakaaluprobleemid, kõnnakuhäire, käekirja muutus, miimika vähenemine, aga ka nn mittemotoorsed nähud nagu psüühika- või autonoomse närvisüsteemi häired. Parkinsoni tõbi avaldub kesk- ja vanemas eas; üle 60 aasta vanuste inimeste hulgas põeb seda umbes 1% inimestest. Haigete hulgas on siiski ka nooremaid, parimas tööeas patsiente. Eestis on kokku umbes 4000 Parkinsoni tõvega inimest.
Parkinsoni tõbi on ammu kirjeldatud haigus – James Parkinson avaldas selle kohta oma monograafia “Essay on the Shaking Palsy” juba 1817. aastal. Sel ajal küll ei olnud teada haiguse tekkemehhanismid ja ravivõimalused olid tagasihoidlikud, kuid kliiniline kirjeldus vastas tänapäeva arusaamadele.
Parkinsoni tõbi on neurodegeneratiivne haigus – ajurakkude arv väheneb. Liigutushäire tekkimisel on oluline roll dopamiini defitsiidil, mille põhjuseks on musttuuma rakkude hävimine. Haigust vallandavates põhjustes pole siiani täit selgust – teada on, et Parkinsoni tõve tekkimise risk suureneb vanusega, kuid rakkude vähenemist põhjustavad protsessid on seotud ilmselt mitmete mehhanismidega, nii pärilike kui keskkonnateguritega. Samas otsest pärilikkust ei ole, nagu ka mitte selget seost patsiendi eluviisidega, teiste haigustega, toitumisega ega läbielatud stressiga.
Milline on haiguse kulg ja prognoos?
Parkinsoni tõve haiguspilt võib olla erinev: esmassümptomina on küll sagedaseks probleemiks värin, kuid mõnedel haigetel võib seda haiguse kulu jooksul üldse mitte tekkidagi, vaid domineerib liigutuste aeglus ja kohmakus. Elukvaliteedi suhtes on olulised mitte ainult liikumisega seotud sümptomid, vaid ka meeleolu langus, unehäired või põiehäired. Juba haiguse algusest võib esineda ka mittespetsiifilisi sümptomeid, nagu näiteks kõhukinnisus, depressioon või kaalulangus.
Kuigi tüüpiline on aeglaselt progresseeruv kulg, võib haiguse süvenemise kiirus olla erinev, nagu ka ravi tõhusus ja ravimite põhjustatud kõrvaltoimed. Parkinsoni tõbi ei ole eluohtlik haigus ning eluiga ei lühenda, kuid halvendab igapäevase eluga toimetulekut ja mõjutab elukvaliteeti.
Millised on Parkinsoni tõve ravivõimalused?
Eestis on kasutusel kõik Parkinsoni tõve ravimite rühmad, peaaegu kõik neist kompenseeritud Eesti Tervisekassa poolt 100% ulatuses. Tabletiravi on tõhus ja haigusnähtusid saab olulisel määral leevendada, kuid mitte välja ravida. Haigus siiski süveneb ja ravi on vajalik kogu elu jooksul; siiani on unistuseks jäänud ravimid, mis mõjutaks Parkinsoni tõve kulgu ja peataks haiguse progresseerumise. Parkinsoni tõve käsitlus on ravimeeskonna-põhine: osalevad ka õde, füsioterapeut, vajadusel logopeed, psühholoog jt spetsialistid; seejuures on oluline patsiendi ja perekonna-tugiisikute informeeritus ja kaasatus.
Uute ravimite otsingud on jätkunud, et leida täiendavaid võimalusi hetkel kõige efektiivsema ravimi levodopa kõrvale, mis toimib asendusravina muutudes kesknärvisüsteemis dopamiiniks. Levodopa on küll tõhus, aga selle toime võib pikaajalisel kasutamisel muutuda ebapüsivaks, põhjustades ravitoime kõikumisi koos vastutahteliste liigutustega. Raviarsenali on lisandunud pumbad, mille abil on võimalik ravimit manustada ühtlasemalt ja seega saavutada püsivam ravitoime. Lisaks on juba aastaid kasutusel kirurgiline ravi ehk aju süvastimulatsioon, mille keskuseks Eestis on Kliinikum.
Parkinsoni päeva raames on Kliinikumis avatud näitus Parkinsoni tõvega inimeste ja nende tugiisikute loomingust. Näitus on L. Puusepa 8 lillepoe koridoris kuni maikuu alguseni.
Pille Taba
Neuroloogia professor
Tartu Ülikooli Kliinikumi närvikliiniku juht
Bioanalüütikud aitavad jõuda õige diagnoosini
 15. aprillil tähistati rahvusvahelist bioanalüütikute päeva, et tunnustada nende panust tervishoiusüsteemi. Bioanalüütikud, laborianalüütikud ja laborandid on tervishoiu spetsialistid, kelle töö laborites on elutähtis, tagades kiired ja täpsed analüüsitulemused, mis mõjutavad otseselt patsientide diagnoosi, ravi ja ennetust. Bioanalüütikute panus on alustala õigete otsuste tegemisel, mida arstid ja õed teevad patsientide ravi osas.
15. aprillil tähistati rahvusvahelist bioanalüütikute päeva, et tunnustada nende panust tervishoiusüsteemi. Bioanalüütikud, laborianalüütikud ja laborandid on tervishoiu spetsialistid, kelle töö laborites on elutähtis, tagades kiired ja täpsed analüüsitulemused, mis mõjutavad otseselt patsientide diagnoosi, ravi ja ennetust. Bioanalüütikute panus on alustala õigete otsuste tegemisel, mida arstid ja õed teevad patsientide ravi osas.
Tartu Ülikooli Kliinikumis töötavad bioanalüütikud mitmes erinevas teenistuses – ühendlaboris, patoloogiateenistuses, verekeskuses, aga ka geneetika ja personaalmeditsiini kliinikus. Neist suurim on ühendlabor, kus tehti 2023. aastal üle 4,5 miljoni analüüsi. Labor koosneb mitmest osakonnast, millest kliinilise keemia ja laboratoorse hematoloogia osakond tegutseb ööpäevaringselt, et tagada pidev ja kiire diagnoosimis- ning analüüsiteenuste kättesaadavus. Tulenevalt sellest, et elundisiirdamisi tehakse vaid Kliinikumis, asuvad siin ka viis bioanalüütikust eksperti, kes viivad ainukesena Eestis läbi koesobivuse analüüse enne siirdamist. Laboratoorseid analüüse tehakse nii Kliinikumi kui väliste tellijate tarbeks, tegeledes üle 1300 erineva analüüsiga, uurides sealhulgas verd, uriini, kehavedelikke ja kudesid.
Rahvusvaheline bioanalüütikute päev toob esile bioanalüütikute professionaalsuse, täpsuse ja teadmiste olulisuse, mis on vajalikud usaldusväärsete tulemuste saavutamiseks. Kliinikumis töötab kõikide üksuste peale kokku ligikaudu 140 bioanalüütikut.
Kliinikumi Leht
Lõuna-Aafrika Vabariigi näo- ja lõualuude radioloog ja patoloog koolitasid Kliinikumis nii arste kui tudengeid
 15. aprillist kuni 19. aprillini viibisid Tartu Ülikooli Kliinikumis stomatoloogia kliiniku kutsel Erasmus+ programmi raames dr Chane Smith ja dr Liam Robinson Lõuna-Aafrika Vabariigist. Dr Chane Smith on näo-ja lõualuude radioloog ja doktorant ning dr Robinson näo- ja lõualuude patoloog. Mõlemad teoreetilisi ja praktilisi koolitusi läbi viinud eksperdid töötavad Pretoria Ülikooli suutervise keskuses Oral and Dental Hospital. Koolitusnädal kulmineerus 18.-19. aprillil suu radioloogia sümpoosiumil, kus lisaks Lõuna-Aafrika Vabariigi külalistele esinesid ka dr Marianne Suuronen Helsingi Ülikooli Haiglast ja dr Antti Lehtinen Pirkanmaan heaolu piirkonnast. Kliinikumi Leht küsis muljeid.
15. aprillist kuni 19. aprillini viibisid Tartu Ülikooli Kliinikumis stomatoloogia kliiniku kutsel Erasmus+ programmi raames dr Chane Smith ja dr Liam Robinson Lõuna-Aafrika Vabariigist. Dr Chane Smith on näo-ja lõualuude radioloog ja doktorant ning dr Robinson näo- ja lõualuude patoloog. Mõlemad teoreetilisi ja praktilisi koolitusi läbi viinud eksperdid töötavad Pretoria Ülikooli suutervise keskuses Oral and Dental Hospital. Koolitusnädal kulmineerus 18.-19. aprillil suu radioloogia sümpoosiumil, kus lisaks Lõuna-Aafrika Vabariigi külalistele esinesid ka dr Marianne Suuronen Helsingi Ülikooli Haiglast ja dr Antti Lehtinen Pirkanmaan heaolu piirkonnast. Kliinikumi Leht küsis muljeid.
Dr Smith ja dr Robisnon koolitasid nii hambaarstiteaduse tudengeid kui viisid ka arst-residentidele läbi töötoa – milliseid uusi teadmisi jagati?
Dr Piret Vilborn: Hambaarsti teaduse arst-residentidele ehk ortodontia, näo-ja lõualuude kirurgia, restauratiivse hambaravi residentidele, toimus panoraamuuringu tõlgendamise ja patoloogiliste muutuste äratundmise töötuba, kus õpetati kliiniliste ja radioloogiliste andmete korreleerimist ja harjutati erinevate patoloogiliste muutuste nagu hammaste arengu anomaaliate, näo-ja lõualuude tsüstide ja kasvajate ära tundmist. Residentidele olid ettevalmistamiseks saadetud Lõuna-Aafrika Vabariigi (LAV) päritolu erinevate patoloogiliste muutustega röntgenuuringud ja panoraamuuringu kirjeldamise mustand, mille alusel pidid nad kirjelduse varem kokku panema ja kolleegidele ette kandma. Koos õppejõududega lihviti nii kirjeldamise oskust kui arutati panoraamuuringul näha olevat. Sellises vormis ei ole me varem näo- ja lõualuude radioloogiat residentidele õpetanud. Residendid jäid töötoaga väga rahule.
4. ja 5. aasta hambaravi üliõpilastele tutvustati aga loengus CBCT uuringu kirjeldamise aluseid ja uuringul näha olevat röntgenanatoomiat. Tudengite vastuvõtt oli soe.
Koolitajad jõudsid ka pataoloogiateenistusse – kui tavaline see on, et stomatoloogid ja patoloogid teevad koostööd?
Dr Margus Reimann: Taolise koolituse osas on koostöö esmakordne. Küll aga oleme varasemalt koostööd teinud üksikute uuringute konsultatsioonide osas LAVi kolleegidega. Sealjuures toimus konsultatsioon samade LAV arstidega, stomatoloogide poolt oli kliiniline info, patoloogide poolt uuringu kirjeldus, preparaatide skaneerimine ja LAV patoloogiga arutelu.
Dr Piret Vilbron: Stomatoloogia kliiniku patsientide paremaks ravimiseks on kriitilise tähtsusega teha interdistsiplinaarset koostöö teiste Kliinikumi erialadega. Meie näo- ja lõualuude kirurgid saadavad iganädalaselt patoloogiateenistusse patsientidelt võetud biopsiad analüüsimiseks. See on normaalne ravitöö osa. Nõustun Margusega, et koolitusalane koostöö oli esmakordne, kuid patsientide raviprotsessi täpsemaks ja efektiivsemaks muutmiseks äärmiselt olulise tähtsusega. Patoloogi ja kliinilise spetsialisti koostöö on vajalik kindlustamaks korrektset infovahetust ja vajalike andmete jagamist, et patoloog saaks korreleerida histoloogilist leidu kliinilise ja radioloogilise leiuga, ja et formeeruks korrektne diagnoos.
Kas Eesti ja Lõuna-Aafrika Vabariigi inimeste suutervises on erinevusi?
Dr Chane Smith ja dr Liam Robinson: Me ei täheldanud erinevusi patsientide suutervises, küll aga hambaravi õppes – teie viimaste aastate üliõpilased olid kaasatud juba ravitöösse. Lõuna-Aafrika Vabariigis tuleb enne praktiseerimist lõpetada viieaastane õpe, misjärel asutakse tööle riigi heaks aastasesse programmi ehk nn kogukonna teeenistusse.
Teine erinevus on see, et suu- ja näo-lõualuu patoloogia ei ole Eestis hambaravi eriala.
Millised olid teie muljed Tartust?
Dr Chane Smith ja dr Liam Robinson: Meil oli Eestis, eriti Tartus, väga tore. Esimene mulje riigist oli, et see on väga puhas ja hoolitsetud. Nautisime ilusaid kirikuhooneid ning ülikooli peahoonet, mis on kauni vana arhitektuuriga hoone. Teie riigil on takistuste ületamises ja visaduses kõnekas ajalugu.
Meile meeldis ka Eesti Rahva Muuseum, Tagurpidi maja, Otepää linn ja mitmeid teised vaatamisväärsused.
Kõndisime Tartus päris palju – see ei ole meie jaoks tavaline. Päike loojus hilja, alles umbes kell 21 ajal, samal ajal kui meie kodukohas juba kell 18.00. Teie inglise keele oskus oli palju silmapaistvam kui teistes riikides, kus oleme olnud ning see oli meile suureks abiks. Inimesed, keda kohtasime, olid väga sõbralikud.
Täname Kliinikumi ja ülikooli kutse ja võõrustamis eest. Eriti tahame tänada dr Piret Vilborni, dr Margus Reimanni, kaasprof Jana Olakut ja kaasprof Ülle Voog-Orast. Loodame, et meie loengud meeldisid ning et tulevik toob koostöövõimalusi.
Kliinikumi Leht
Glaukoom on üks sagedasemaid pimedaks jäämise põhjuseid
 12. märtsil tähistati ülemaailmselt glaukoomi päeva, mille eesmärk oli juhtida inimeste tähelepanu haiguse varajase avastamise olulisusele, et vältida nägemisnärvi pöördumatut kahjustust.
12. märtsil tähistati ülemaailmselt glaukoomi päeva, mille eesmärk oli juhtida inimeste tähelepanu haiguse varajase avastamise olulisusele, et vältida nägemisnärvi pöördumatut kahjustust.
Glaukoom ehk roheline kae on silmahaigus, mille korral on silma siserõhk enamasti liiga kõrge ja selle tõttu tekib nägemisnärvi kahjustus. Tartu Ülikooli Kliinikumi silmakliiniku juhi dr Mikk Pauklini sõnul on haigus salakaval: „Normist natuke kõrgemat silmasiserõhku inimene ise ei tunne ja närvi kahjustus tekib aegamööda. Glaukoomi edasi arenedes hakkab vaateväli muutuma järjest kitsamaks ning lõppstaadiumis võib nägemine täiesti kaduda. Ka tänapäeval on glaukoom üks sagedasemaid pimedaks jäämise põhjuseid,“ selgitas dr Pauklin.
Glaukoom tekib enamasti pärast 40. eluaastat. Suurem risk selle tekkeks on inimestel, kelle lähisugulastel on glaukoom, kellel on tugev lühinägevus (miinusprillid üle -6D) ja kellel on olnud tõsisemaid silmatraumasid. Ka põletikuvastaste hormoonsilmatilkade pikaajaline kasutamine võib tõsta silmasiserõhku ja põhjustada nägemisnärvi kahjustust.
„Kõigil üle 40 aasta vanustel inimestel on soovitav käia 2–3 aasta tagant silmaarsti juures kontrollis. Eriti oluline on see nende patsientide puhul, kellel on lähisugulastel diagnoositud glaukoom,“ rõhutas silmakliiniku juht. Kui silmaarst leiab normist kõrgema silmasiserõhu, tehakse tavaliselt erinevaid täiendavaid uuringuid, et selgitada välja, kas nägemisnärv on juba kahjustustatud. „Esimeseks raviks on tavaliselt silmasiserõhku langetavad tilgad, aga vajadusel kasutatakse ka laserravi või silmarõhku langetavaid operatsioone,“ selgitas dr Pauklin.
Ta lisas, et glaukoomi puhul on oluline selle võimalikult varajane avastamine, kuna juba tekkinud nägemisnärvi kahjustus on pöördumatu ja ravi eesmärgiks on vältida kahjustuse süvenemist.
Kliinikumi Leht
HPV põhjustab lisaks emakakaelavähile vähkkasvajaid ka teistes kehapiirkondades
 4. märtsil tähistati rahvusvahelist inimese papilloomviiruse e HPV (human papilloma virus) teadlikkuse päeva. Enamasti räägitakse inimese papilloomiviirusega ehk HPV-ga seotud emakakaelavähist, kuid vähem teatakse, et sellega seostatakse ka pea- ja kaela kasvajaid ning häbeme-, tupe, anaalkanali-ja peenisevähki. Teadusuuringud näitavad seost ka kopsu-, söögitoru- ja nahakasvajatega, mille puhul HPV on riskifaktoriks.
4. märtsil tähistati rahvusvahelist inimese papilloomviiruse e HPV (human papilloma virus) teadlikkuse päeva. Enamasti räägitakse inimese papilloomiviirusega ehk HPV-ga seotud emakakaelavähist, kuid vähem teatakse, et sellega seostatakse ka pea- ja kaela kasvajaid ning häbeme-, tupe, anaalkanali-ja peenisevähki. Teadusuuringud näitavad seost ka kopsu-, söögitoru- ja nahakasvajatega, mille puhul HPV on riskifaktoriks.
Arvatakse, et umbes 5% kõikidest maailmas diagnoositud vähijuhtudest aastas on seotud mõne kõrgriski HPV-tüve nakkusega. Eestis diagnoositakse aastas umbes 300 HPV-st tingitud kasvajajuhtu aastas ning nende patsientide ravile kulub umbes 7 miljonit eurot Enim tekitavad vähke viirusetüved 16,18,31 ja 45.
Uuringud näitavad, et üle 90% emakakaelavähkidest, enamik pärakuvähkidest, ligi pooled peenise- ja suur osa suuneeluvähkidest on seotud HPV-nakkusega, ent protsendid varieeruvad ka riikide lõikes ja ajas. Näiteks, eeldatakse, et pea- ja kaelakasvajate esinemissagedus kasvab 2030. aastaks 30% (1,08 miljonit uut juhtumit aastas). Ameerika Ühendriikides oodatakse HPV-positiivsete haigete osakaalu märkimisväärset kasvu vähemalt aastani 2030 ning see juba ületab käesolevaks hetkeks HPVst tingitud emakakaelavähijuhtude arvu. Sellele, et Eestis on HPV ülimalt levinud, viitab ka väga sage haigestumine emakakaelavähki ning kui võrrelda Ameerika Ühendriikide ja Eesti haigestumustrende, on USA-s suuneelu HPV-positiivsete patsientide kontingent muutumas vanemaks ning Eestis pigem vastupidi – järjest nooremaks.
HPV-kandlus ei tähenda alati haigust ega vaja otseselt ravi. Üle 80% inimestest kannab mõnel eluetapil inimese papilloomiviirust, kuid 90%-l juhtudest taandub HPV-nakkus iseeneslikult kahe aasta jooksul. Paraku, umbes kümnendikul inimestest võib nakkus püsima jääda, millest tingituna on oht vähi kujunemiseks.
HPV-kasvajaid aitab ennetada vaktsiin
HPV vastu on võimalik vaktsineerida nakatumist ennetava vaktsiiniga, s.t et juba olemasolevate viiruskahjustuste vastu vaktsiin ei aita, vaid pakub kaitset tervetele rakkudele ja kudedele ning seda ainult kindlate viirusetüüpide vastu. Seega, ei kaitse vaktsiin kõigi 200 tüve eest, vaid olenevalt kasutatavast vaktsiinist ainult kahe, nelja või üheksa suurema vähiriski tüvega nakatumise eest. Enim tekitavad vähke viirusetüved HPV-16 ja HPV-18 ning nende tüvede vastu kaitsevad kõik kolm vaktsiini. HPV-ga varem mitte kokkupuutunutel on vaktsiini efektiivsus 97–99%. Seega ennetab HPV-vaktsiin üle 90% nendest kasvajatest, kus haigestumine on seotud kõrge riskiga tüvedega, mille vastu vaktsiin annab kaitset, sealhulgas vulva-, tupe-, pea- ja kaela-, anaalkanali- ning peenisevähke.
Eestis alustati 12–14aastaste tüdrukute vaktsineerimisega 2018. aastal, kuid vaktsiiniga hõlmatus sihtrühmas on jäänud alla soovitusliku piiri. Kui varasemalt oli HPV-vaktsiin suunatud ainult tüdrukutele, sest neil on kõige suurem HPV põhjustatud haiguskoormus, siis alates sellest aastast katab Tervisekassa ka poiste vaktsineerimist. Soovi korral vaktsineeritakse lisaks 15-18-aastaseid noori, kes pole veel HPV vastu vaktsineeritud, kuid sooviksid seda teha.
Sümptomid, mis võivad viidata HPV-st tingitud kasvajale
Ehkki vähk on enamjaolt vanemate inimeste haigus, ei tohiks kaotada valvsust just nooremapoolsete patsientide suhtes. Järjest enam diagnoositakse pahaloomuline kasvaja patsiendil, kellel puudub tüüpiline suitsetamise, alkoholi liigtarbimise, või muu riskikäitumise anamnees, mis omakorda vähendab kahtlusi pahaloomulisele kasvajale. Need tegurid võivad viia patsiendi uurimise ning vähidiagnoosi hilinemiseni. Varasem diagnoosimine paraku kajastub olulisel määral patsientide elulemuses ja elukvaliteedis, sest staadium diagnoosimisel määrab suuresti haiguse prognoosi ning raviviisi. Kahjuks on näiteks pea- ja kaelakasvajate elulemus Eestis suures pildis võrreldav Ida-Euroopaga, seda hoolimata modernsetest ravivõtetest ning ravi kättesaadavusest.
Sõeluuringul osalemine võimaldab haigust varakult avastada
Vähi varajane avastamine toimub kaebusteta patsientide läbivaatusel, kuna algstaadiumis vähk ja vähieelsed seisundid on enamasti sümptomiteta või põhjustavad ebaspetsiifilisi kaebuseid. Seega on sõeluuringutel osalemine haiguse ennetamisel ning varasemal avastamisel väga oluline. Eelnevatel aastatel on Eestis emakakaelavähi sõeluuringus osalenud umbes 40% uuringule kutsutud naistest. Erinevalt emakakaelavähist ei ole aga teistele HPV-ga seostavatele kasvajatele sõeluuringut pakkuda.
2024.aastal oodatakse emakakaelavähi sõeluuringule 30–65-aastaseid naisi sünniaastatega 1959, 1964, 1969, 1974, 1979, 1984, 1989 ja 1994. Lisainfot leiab veebilehelt https://soeluuring.ee/emakakaelavahk/
Dr Sandra Kase
Tartu Ülikooli Kliinikumi arst-õppejõud onkoloogia erialal
Tartu Ülikooli nooremteadur

