
Asukoht: L. Puusepa 8, M-korpus II korrus
Osakonnajuht: Tiia Voor, tel 731 9594
Osakonna õendusjuht: Tiiu Vaher, tel 731 9017
Keskuse arstid:
Allergoloogid: Kaja Julge, Mari Kivivare, Maire Vasar, Anneli Viidebaum, Tiia Voor
Silmaarstid: Piret Jüri, Riina Meesak
Laste ja noorukite allergiahaiguste keskuse tutvustus
Allergiakeskuses teevad ambulatoorseid vastuvõtte lastearstid, allergoloogid ja silmaarstid.
Allergiakeskuses diagnoositakse, ravitakse ja nõustatakse atoopilise dermatiidi, allergilise nohu, astma, nõgestõve, anafülaksia, naha allergialöövete, krooniliste hingamisteede haiguste, tsüstilise fibroosi, immuunpuudulikkusega, kõrva-nina-kurguhaigustega ja silmahaigustega lapsi.
Uuringute (nahatorketestid, hingamisfunktsiooniuuringud, silmauuringud) ja nõustamise tõttu võib allergoloogi vastuvõtul kuluda aega rohkem kui 0,5 tundi. Palun arvestada sellega ja varuda aega!
Keskuses on õe vastuvõtt pulmonoloogia-allergoloogia erialal, mille raames nõustatakse last nahahoolduse, toitumise ja ülekaalu osas, ning astmaõde, kes annab nõuandeid allergiliste hingamisteede haiguste ravimite manustamise tehnikate kohta.
Allergoloogi vastuvõtule on tarvis saatekirja v.a tasulistel vastuvõttudel.
Laste allergoloogi vastuvõttudega saate tutvuda SIIN.
MILLISEID ALLERGIAUURINGUID TEHAKSE?
1. Nahatestid e. torketestid põhjusliku allergeeni väljaselgitamiseks
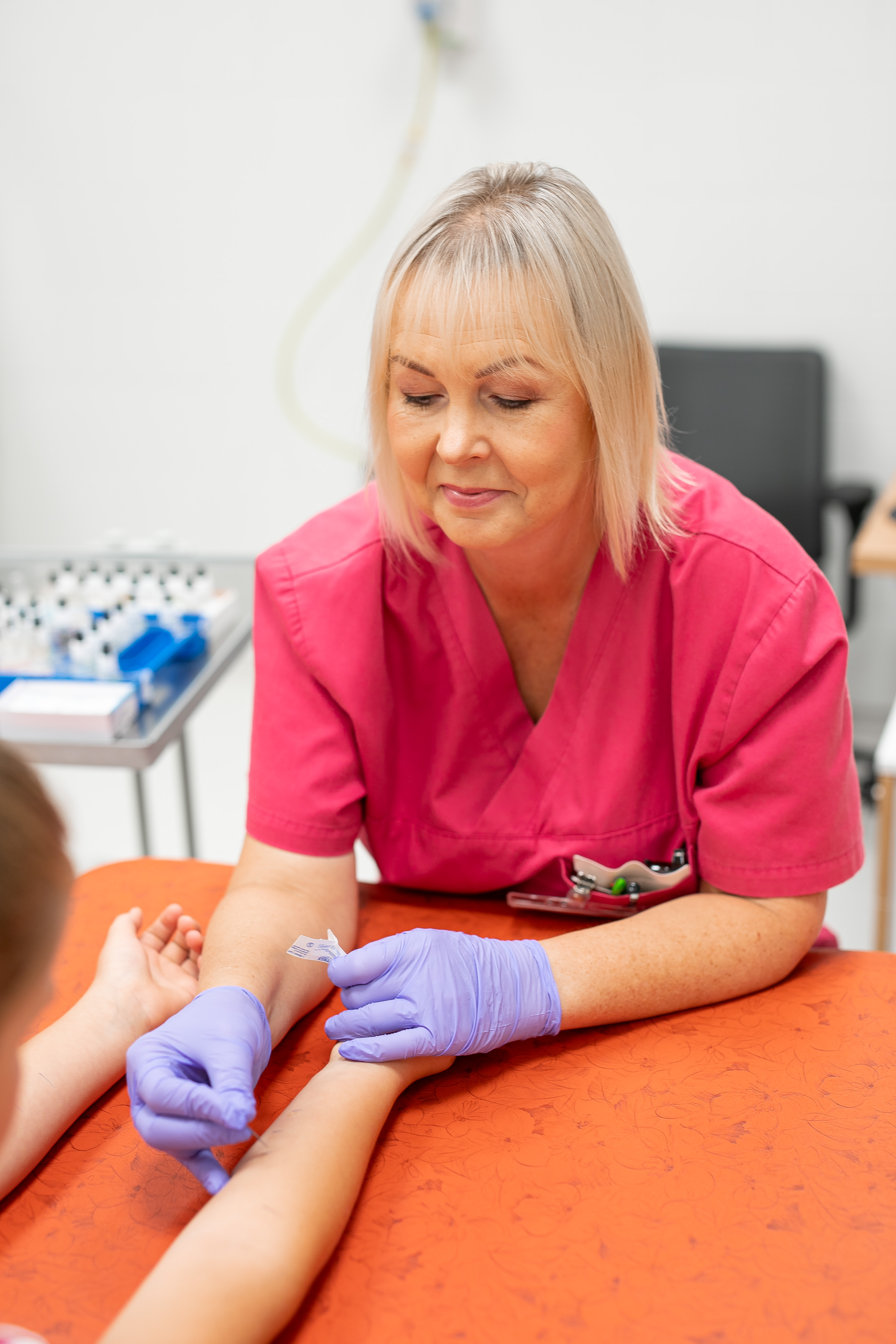
Test tehakse torketestina käsivarre painutusküljele. Nahale kantakse tilk allergeeni lahust ja läbi tilga vajutatakse spetsiaalse lansetiga 1 mm sügavuseni. Tehakse ka kontrolltest histamiini ja füsioloogilise lahuga. Testi tulemust hinnatakse 15 minuti möödudes. Positiivse tulemuse korral tekib torkekohale kubel ja punetus, mille läbimõõtu hinnatakse millimeetrites.
Kuna teatud ravimid võivad mõjutada uuringu tulemust, tuleb nende manustamine enne uuringu tegemist võimalusel katkestada:
Nahatestide tegemise vastunäidustused:
3. Vereseerumist üld-IgE ja allergeenspetsiifiliste-IgE antikehade sisalduse määramine.
Vereanalüüs võetakse veeniverest. Ravimite tarvitamine üldreeglina ei mõjuta analüüsi tulemust.
4. Spirograafia abil hinnatakse kopsu mahte ning hingamisteede läbitavust forsseeritud (maksimaalse sügavuse ja kiirusega) hingamisel

Uuring on vajalik kopsuhaiguste diagnoosimisel, haiguse raskuse hindamisel ja kulu jälgimisel. Uuringu tulemus sõltub oluliselt uuritava koostöövõimest ja pingutusest, seetõttu teostatakse seda uuringut alates neljandast-kuuendast eluaastast.
Uuringu eelsed nõuded patsiendile:
5. Bronhilõõgasti- ehk bronhodilataatortest.
Kui esialgne spirogamm viitab hingamisteede läbitavuse häirele, hinnatakse bronhodilataatortesti abil hingamisteede läbitavuse paranemist. Selleks antakse patsiendile sisse hingata bronhide silelihaseid lõõgastavat ravimit salbutamooli (Ventolin). Seejärel tehakse 15-20 minuti möödudes uus spirograafiline uuring.
6. Jooksutest ehk füüsilise koormuse test.
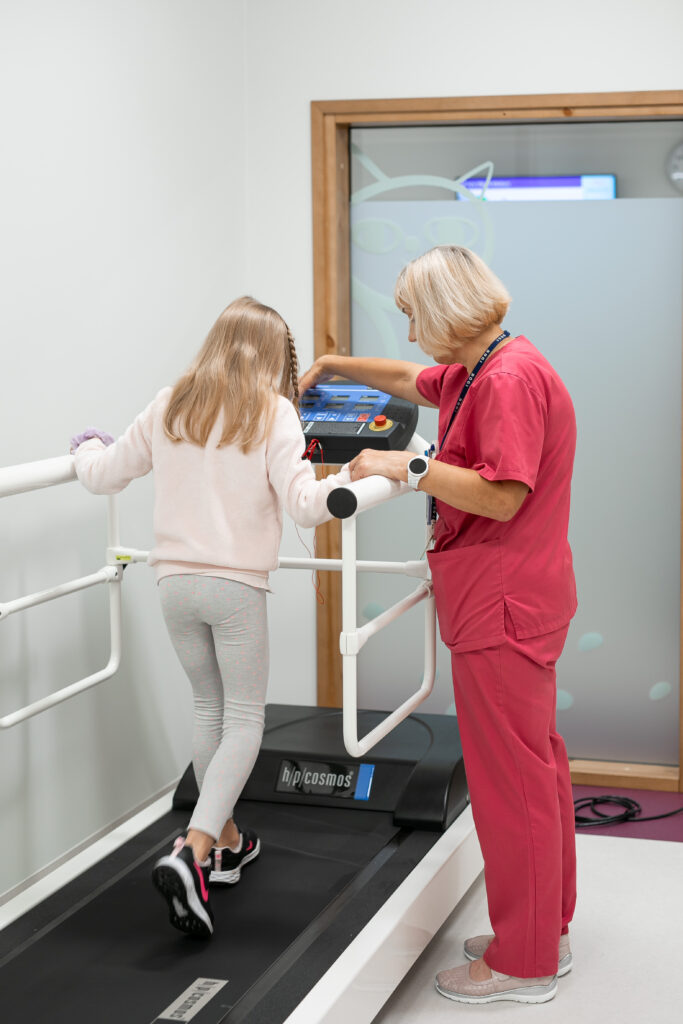
Jooksutesti ajal jookseb patsient liikuval rajal 6-8 minutit. Järk-järgult suurendatakse jooksuraja kiirust ja tõstetakse kallet. Koormustesti vältel mõõdetakse südame löögisagedust ja vere hapnikuküllastust ehk saturatsiooni.
Jooksu kiirus ja kestus sõltub patsiendi füüsilisest võimekusest. Kui patsient ei jaksa rohkem pingutada – pulsisagedus on liiga kõrge, tekib raskendatud hingamine, köha või langeb vere hapnikuga küllastatus, siis test katkestatakse.
Pärast jooksmist tehakse hingamistestid (spirograafia) 1 minuti, 5 minuti, 10 minuti ja 15 minuti möödumisel.
Koormustest lükatakse edasi, kui on:
Testile tulla tervena. Ägedast haigusest peab olema möödas vähemalt paar nädalat.
Uuringu eelselt ei tohi kasutada:
Soovitused koormustestile tulijale:
Koormustesti tegemiseks kulub aega umbes 1 tund.
7. Väljahingatava õhu fraktsioneeritud lämmastikoksiidi sisalduse (FeNO) määramine.

Mugav ja kiire võimalus hingamisteede põletiku hindamiseks. Uuringuid saab teha alates 5.-6. eluaastast, selleks peab uuritav olema suuteline 6 sekundi jooksul hingama ühtlase tugevusega läbi huuliku aparaati, mis registreerib väljahingatava õhu NO sisalduse. Uuring ei ole informatiivne suitsetavate patsientide puhul.
8. Provokatsioontest
Provokatsioontesti abil saab kontrollida, kas laps talub kahtlustatud allergeeni või mitte. Selleks antakse lapsele järelevalve all kahtlusalust allergeeni. Alustatakse väga väikestest kogustest, doosi tõstetakse kindlate ajaintervallide järel. Testi tegemiseks võib kuluda terve päev. Testi ei saa teha ägedate infektsioonide ajal.
Enne testile tulemist peaksid allergianähud olema võimalikult hästi kontrolli all, igapäevased ravimid võetud ja atoopilise dermatiidiga lastel nahk kreemitatud.
Testitav toit peaks olema lapse menüüst eemaldatud vähemalt 2 nädalat enne testi.
Pärast testi peab vanem/hooldaja jälgima last edasi kodus. Kodus peaks olema allergiavastane ravim ehk antihistamiinikum juhuks kui kodus tekib lööve. Kui samal õhtul kodus tekib äge lööve, oksendamine, hingamisraskus või loidus, kutsuda kiirabi.
RAVIPROTSEDUURID:
Allergeenimmuunravi (AIR) on immunoglobuliin E-vahendatud allergia korral kasutatav raviviis, mille käigus allergeeni järk järgult suurenevates annustes organismi viies hakkab immuunsüsteem allergeeni taluma ja väheneb tundlikkus allergiasümptomeid vallandava allergeeni suhtes.
AIR sobib ainult sellistele allergilise silmapõletiku, nohu ja astmaga haigetele, kellel nahatorketestid ja/või vereseerumi IgE antikehad on positiivsed ning leitakse allergeenikontakti ja vaevuste vaheline seos.
Immuunravi viiakse läbi standardiseeritud allergeenilahustega nahaaluse süsteravina või keelealuste tilkadena. Õietolmuallergikul võib nahaalune süsteravi olla aastaringne või hooajaeelne e presesoonne. Laps peab olema pärast süsti allergiakeskuses jälgimisel vähemalt pool tundi, esimese allergeeni süsti korral isegi 1 tund. Ravi kestab vähemalt 3-5 aastat, seepärast peab enne ravi alustamist olema valmidus pikaajalisele ravile. Soovituslik patsiendi vanus ravi alustamisel on üle 5 aasta.
Taluvuse kujundamine toiduallergeenide suhtes
Kasutatakse toiduallergiate puhul (piim, muna, pähkel). Raviskeem koos täpsete allergeenikogustega antakse kaasa arsti poolt. Ravimiks on toiduaine ise tõusvas koguses ja ravi toime püsimiseks on pärast ravi lõppemist soovituslik selle igapäevane tarbimine teatud koguses (nt 200ml piima päevas).
Sagedasemad kõrvaltoimed on suu ja kurgu sügelus ning kerge kõhuvalu, neid võib vähendada annuse muutmisega. Ravimit (toitu) võtta täis kõhuga, pärast vältida paar tundi tugevat füüsilist koormust ja doosi vähendada ägedate infektsioonide ja allergia ägenemise ajal.
Patsiendiinfo allergiahaiguste kohta:
Maskiga vahemahutist ravimite inhaleerimine

Silmaarsti ambulatoorsel vastuvõtul teostatakse laste silmade profülaktilist kontrolli ja haiguste diagnostikat ja ravi.
Lastekliinik
L. Puusepa 8 M-korpus